劈离式供肝儿童肝移植门静脉并发症的诊断与治疗
曾凯宁 杨卿 姚嘉 唐晖 傅斌生 冯啸 吕海金 易慧敏 易述红 杨扬
劈离式供肝是儿童肝移植的重要供肝来源,门静脉并发症是儿童劈离式肝移植术后常见并发症之一,是移植物丢失、受者死亡的重要原因。门静脉并发症主要包括门静脉狭窄(portal vein stenosis,PVS)和门静脉血栓(portal vein thrombosis,PVT)。儿童受者门静脉纤细,供受者门静脉内径常不匹配,同时门静脉吻合口可能易出现扭曲、成角等现象,因此文献报道的儿童肝移植术后门静脉并发症的发生率可达9%~27%[1-9],高于成人肝移植。因此,早期诊断和及时治疗是降低门静脉并发症危害的重要手段。目前国内尚无针对儿童劈离式肝移植术后门静脉并发症的标准化诊断和治疗策略。本研究是目前国内首个大宗儿童劈离式肝移植门静脉并发症诊断和治疗策略的报道,旨在通过标准化的门静脉血流监测方案及切开取栓、介入治疗等综合策略对门静脉并发症进行早期诊断和综合治疗,减少门静脉并发症相关的患者死亡。现将中山大学附属第三医院肝脏外科暨肝脏移植中心儿童劈离式肝移植术后门静脉并发症的诊断治疗策略总结如下。
1 资料与方法
1.1 一般资料
2014年7月至2022年1月我中心共完成劈离式供肝儿童肝移植88 例,受者男56 例,女32 例,月龄9(7,40)个月。受者原发病包括胆道闭锁65 例、先天性代谢性疾病9 例、急性肝衰竭4 例、布-加综合征1 例、其他9 例。
供者包括脑死亡供者77 例,心脏死亡供者11 例。在体劈离供肝69 例、离体劈离供肝19 例,右三叶供肝11 例、右半肝供肝5 例、左半肝供肝9 例、左外叶供肝63 例。无论是脑死亡还是心脏死亡供者,对于年龄<50 岁、重症监护室(intensive care unit,ICU)住院时间较短(<5 d)、血流动力学稳定、肝脏脂肪变性程度较轻(<10%)、转氨酶和胆红素小于2~3 倍正常值上限、血清钠<160 mmol/L的供者,其供肝可用于行劈离式肝移植。本研究经中山大学附属第三医院伦理委员会批准。
1.2 门静脉吻合方式
使用左侧供肝(左半肝、左外叶供肝)时供肝门静脉为门静脉左支断端,使用右侧供肝(右半肝、右三叶供肝)时供肝门静脉为门静脉主干,吻合时尽可能利用受者门静脉左右至分叉处修剪进行吻合。对于低龄(<6月龄)、低体质量(<6 kg)或门静脉狭窄(内径<4 mm)、门静脉发育不良、门静脉周围纤维包裹明显的患儿,可切除狭窄或纤维包裹的门静脉主干,间置一段供者髂静脉后再进行吻合。吻合过程确保血管内膜清晰、光滑,注意预留合适长度的门静脉,并精准定位供受者门静脉方向,避免扭曲、成角、旋转,缝合时避免缝线牵拉过紧,缝合完毕时打结时预留血管扩张的空间。
1.3 围手术期门静脉血流监测
在门静脉血流开放后、关腹前及关腹后常规行术中超声检查观察门静脉血流情况,肝内门静脉流速应达到20 cm/s 以上,流量仪监测门静脉流量应达到每100 g 移植物90~100 mL/min。术后1 周内每日复查彩色多普勒超声(彩超)监测门静脉血流通畅情况及流速,术后2 周内隔日复查彩超,此后每周复查彩超至术后1 个月,术后半年内每月复查彩超监测门静脉血流情况。
1.4 围手术期抗凝方案
在术中妥善、彻底止血的前提下,于手术当日或术后第1日开始抗凝治疗,抗凝方案为肝素钠20 U/(kg·h)持续静脉泵入,维持活化部分凝血活酶时间(activated partial thromboplastin time,APTT)60~80 s,术后第4~7日桥接华法林,维持凝血酶原时间国际标准化比值(prothrombin time international normalized ratio,PT-INR)1.5~2.0 至术后3 个月。在确诊门静脉并发症后,标准化的抗凝方案贯穿治疗过程始终,若需进行手术或介入等有创操作,则于围手术期桥接低分子肝素钠,操作后继续口服华法林,维持PT-INR 至目标值。
1.5 PVS 和PVT 的诊断及治疗流程
1.5.1 PVS 的诊断和治疗 超声检查发现门静脉吻合口狭窄,且狭窄处血流速度与其近端血流速度之比>4 时,应高度怀疑PVS 并尽快行增强CT 或门静脉造影检查以明确诊断。若确诊PVS,则视情况予相应处理,当患者无明显门静脉高压症状、肝功能稳定时,可在持续抗凝治疗的基础上动态观察,定期复查超声及增强CT;当出现明显肝功能异常或脾功能亢进、腹腔积液等门静脉高压临床症状或门静脉血流参数异常持续存在并加重时,行经皮门静脉造影术,术中确诊门静脉狭窄后,同期行球囊扩张术,并检测门静脉狭窄程度及血流压力梯度[ 目标为残存狭窄程度≤30%,狭窄两端梯度≤5 mmHg(1 mmHg=0.133 kPa)],对于反复球囊扩张术后效果不满意的患者,考虑行支架置入术。
1.5.2 PVT 的诊断和治疗 对急性PVT 的患者,若为术中超声检查发现,则应立即切开门静脉取栓或重新吻合门静脉。若为术后早期常规复查发现,应立即行增强CT 或门静脉造影检查以明确诊断,可在介入下局部溶栓、取栓,或行门静脉球囊扩张、支架置入术,必要时行门静脉切开取栓或二次肝移植。对于术后远期出现的慢性PVT,可行介入下球囊扩张或支架置入术,确保门静脉血流通畅。
2 结果
2.1 门静脉并发症的发生情况
88 例受者中,共10 例确诊门静脉并发症,发生率为11%,其中PVS 4 例,PVT 6 例,原发病分别为胆道闭锁9 例,布-加综合征1 例。10 例患者中2 例死亡,门静脉并发症相关病死率为2%(2/88)。其余8 例长期随访,随访时间54(14,64)个月(表1)。
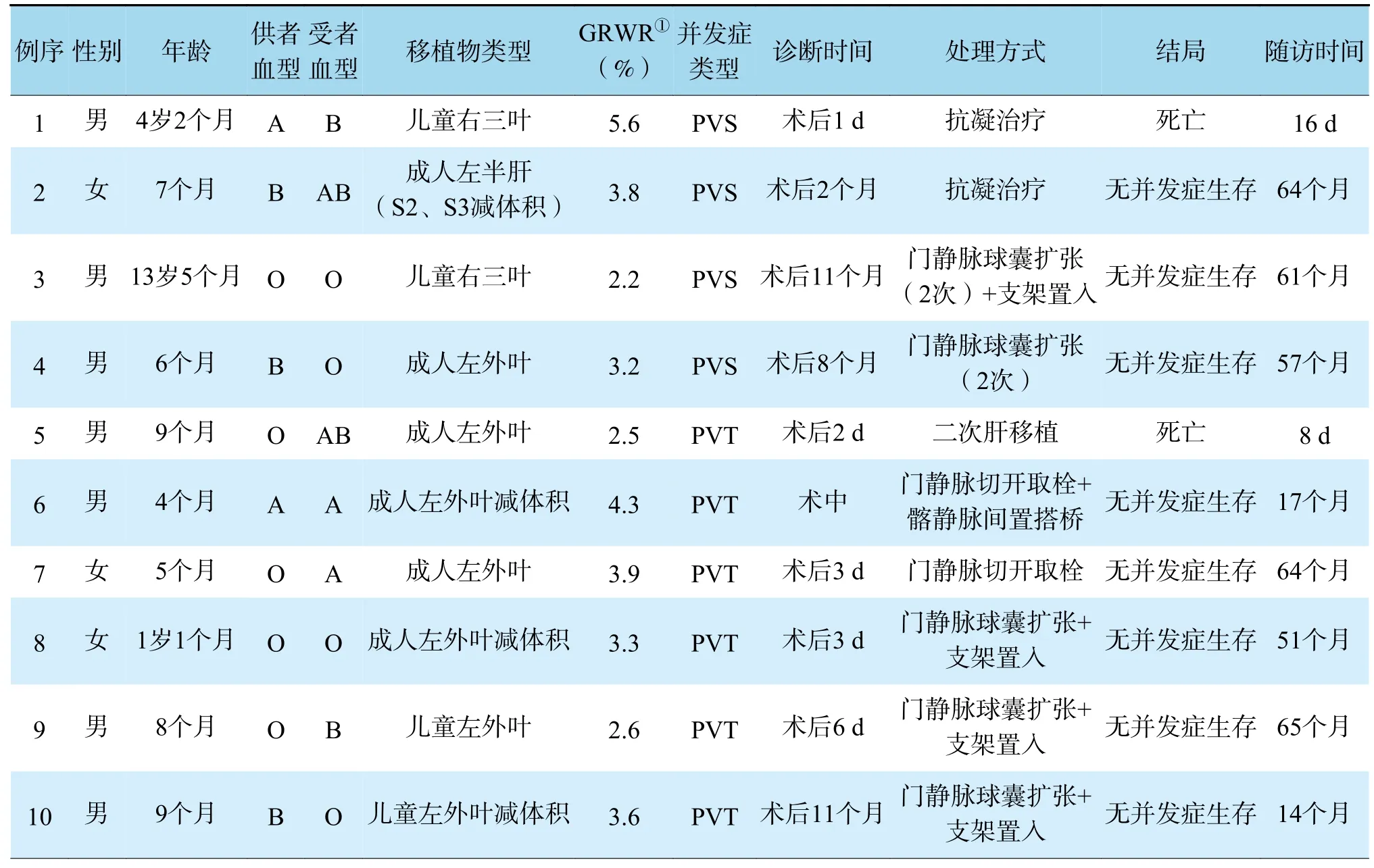
表1 发生门静脉并发症的受者的临床资料Table 1 Clinical data of recipients with portal venous complications
2.2 PVS 患者诊治情况
在4 例PVS 患者中,1 例于术后1 d 发现门静脉吻合口狭窄,予加强抗凝治疗,术后16 d 因多器官衰竭死亡。其余3 例PVS 患者均在术后2 个月后诊断PVS,分别进行抗凝、门静脉球囊扩张、门静脉球囊扩张+支架置入术处理后,均长期生存,复查门静脉血流参数正常。
2.3 PVT 患者诊治情况
在6 例PVT 患者中,1 例于术后2 d 发现PVT,术后4 d 行二次肝移植,二次肝移植术后4 d 因多器官衰竭死亡。其余5 例PVT 患者中,1 例于术中门静脉吻合完成后查术中超声即发现PVT,立即予门静脉切开取栓,并间置供者髂静脉进行门静脉重建吻合,术后长期随诊,门静脉血流参数正常。3 例于术后1 周内诊断PVT,其中1 例于术后3 d 确诊PVT,立即予门静脉切开取栓,其余2 例分别于术后3 d 及6 d 确诊PVT,予介入下门静脉球囊扩张,成形后门静脉血流恢复不理想,故术中决定行支架置入。此3 例患儿均长期生存,复查门静脉血流参数正常。另1 例于术后11 个月诊断PVT,行门静脉球囊扩张及支架置入术后长期随诊,复查门静脉血流参数正常。
3 讨论
由于儿童受者存在门静脉纤细、供受者门静脉内径不匹配等因素,文献报道的儿童劈离式肝移植的门静脉并发症发生率高于全肝移植。劈离式肝移植门静脉并发症的诊断、治疗流程与全肝移植相似,但更强调细致的供肝评估和血管分割以及术中、术后的规范化监测和抗凝。在采用密切监测、早期发现、及时处理等综合策略后,笔者所在中心劈离式供肝儿童肝移植门静脉并发症发生率为11%,门静脉并发症相关病死率为2%。
儿童肝移植受者常合并营养不良及生长发育迟缓,门静脉发育也可能受到影响,导致门静脉主干纤细,部分胆道闭锁患儿有葛西手术史,肝门部纤维粘连及长期慢性炎症,也可能影响门静脉发育及血流[10-11]。因此,儿童劈离式肝移植术中多数存在供受者门静脉内径不匹配的情况。笔者所在中心在术前检查时,就开始针对供受者门静脉条件进行评估,尽量通过供肝大小、门静脉内径等资料选择相匹配的供受者。术中吻合门静脉时,充分利用供者的门静脉左右支分叉部位,修剪、整形,扩大吻合口。吻合时应准确定位供受者门静脉3 点、9 点方向,并裁剪门静脉预留适当长度,避免出现吻合完成后门静脉扭曲、成角、旋转,吻合结束打结时应预留门静脉生长、扩张的空间。有文献报道,利用供者髂静脉间置替换部分门静脉是术后PVS 的危险因素[12],但也有文献指出使用间置血管代替狭窄的门静脉可预防术后PVS 的发生[13-19]。依据笔者所在中心经验,当受者门静脉存在发育不良、节段狭窄时,间置供者髂静脉进行门静脉重建可有效改善门静脉血流、预防门静脉并发症的发生。
门静脉并发症一旦发生,易导致移植肝衰竭,二次移植和受者死亡的风险较高[20-24],因此,早期诊断、及时治疗是降低门静脉并发症危害、减少移植物丢失和受者死亡的前提。围手术期的门静脉血流监测是及时发现并明确诊断门静脉并发症的核心手段,是改善其治疗效果的重要环节[25-26]。劈离式肝移植术中,门静脉吻合完成后应立即行术中超声和流量仪检测门静脉血流速度和流量。术中超声检测应重点关注是否存在PVT 以及肝内门静脉流速,通常肝内门静脉流速应达到20 cm/s 以上。术后常规彩超检查中,目前对于诊断门静脉吻合口狭窄的吻合口内径和流速界值尚有争议,但较公认的诊断标准为,当门静脉吻合口狭窄率>50%,或门静脉吻合口狭窄处流速与狭窄旁流速之比>4 倍时,应考虑吻合口狭窄[27-31]。也有研究认为,当门静脉吻合口流速>80 cm/s 或125 cm/s 时,可诊断门静脉吻合口狭窄[29,32]。术中血流仪监测肝内门静脉血流也是评估门静脉血流的重要手段,每100 g 移植物的血流量应达到90~100 mL/min,但不应超过250~260 mL/min[33-34]。术后的密切监测和标准化抗凝流程也是预防门静脉并发症的重要方式。彩超检查快速、便捷,能够评估门静脉血流通畅与否以及血流速度,是最重要的监测手段。
当发现PVS 或PVT 迹象时,应当按病情立即给予相应处理。若术中超声检查发现急性PVT 或PVS 导致肝内门静脉血流灌注差,应立即予门静脉切开取栓或拆除原吻合口重新吻合,必要时予间置供者髂血管进行搭桥。术后常规彩超检查发现门静脉并发症时,应立即行增强CT 检查明确诊断[27]。术后早期出现的门静脉并发症通常起病急、危害大,一旦确诊应及时处理。目前介入治疗是处理门静脉并发症的首选治疗方案,介入术中可明确是否存在PVT 形成或PVS,可根据术中情况予以取栓、溶栓或球囊扩张、支架置入治疗[35-37]。早期发现、及时有效地处理,能够明显提高门静脉并发症的治疗效果,降低门静脉并发症相关病死率。
标准化的抗凝方案在门静脉并发症的治疗中也有重要作用,笔者所在中心在术中新肝期凝血功能稳定时即停用血浆、冷沉淀等凝血物质,术中妥善、彻底止血,手术当日或术后1 d 即开始按肝素钠桥接华法林的方案开始抗凝治疗,维持PT-INR 1.5~2.0 直至术后3 个月。当出现门静脉并发症时,华法林抗凝的时间会适当延长,若治疗期间需行有创操作,则在有创操作前后3~5 d 停用华法林,并予低分子肝素钠桥接治疗[38]。
综上所述,劈离式肝移植是缓解供肝短缺、扩大儿童肝移植供肝来源的重要手段,门静脉并发症是儿童劈离式肝移植术后主要的并发症之一,也是影响儿童劈离式肝移植预后的重要因素[39-41]。通过应用上述综合策略,能够早期诊断、及时处理儿童劈离式肝移植门静脉并发症,降低移植物丢失和受者死亡风险。

