糖尿病对关节镜下肩袖修复术后病人肩关节功能恢复影响的临床研究
王东 李朋 赵峰 吴剑波 邱关羿 张宇明
肩袖损伤是造成肩关节疼痛的主要原因之一,有研究表明糖尿病病人相较于非糖尿病病人更容易发生肩袖疾病[1],行肩袖修复手术的风险更高,更易发生术后肩袖再撕裂[2];而且,与非糖尿病病人相比,糖尿病病人在关节镜下肩袖修复术(arthroscopic rotator cuff repair,ARCR)后所经历的疼痛明显增加,肩部功能明显较差[3]。但亦有一些研究得出了相反结论[4-6],且糖尿病对关节镜下肩袖修复术后肌腱-骨愈合的不良影响还没有很好的文献记录。
因此,本研究通过对2019 年5 月至2022 年5 月在我科接受ARCR 治疗的62 例肩袖损伤病例进行回顾性分析,探讨糖尿病对关节镜下肩袖修复术后病人肩关节功能恢复的影响,为今后的临床工作提供经验。
资料与方法
一、纳入与排除标准
纳入标准:①诊断为肩袖中撕裂(1 cm<大小≤3 cm)、大撕裂(3 cm<大小≤5 cm)的病人;②MRI及术中确诊为肩袖撕裂且无其他疾病表现;③保守治疗2个月后无明显效果者。
排除标准:①随访数据不全者;②合并其他影响肩关节活动疾病者;③术后未按康复计划锻炼者;④糖尿病病人合并并发症者。
二、一般资料
根据纳入与排除标准,本研究纳入因肩袖损伤在我院行全肩关节镜下缝线桥缝合术的肩袖撕裂病人共计62例,其中糖尿病组30例,男18例,女12例,年龄为(62.10±11.87)岁;对照组32 例,男18 例,女14 例,年龄为(63.87±12.98)岁。两组病人性别(P=0.765)、年龄(P=0.577)、体重(P=0.418)、损伤部位(P=0.469)、撕裂大小(P=0.277)及病程(P=0.409)的差异均无统计学意义(表1)。
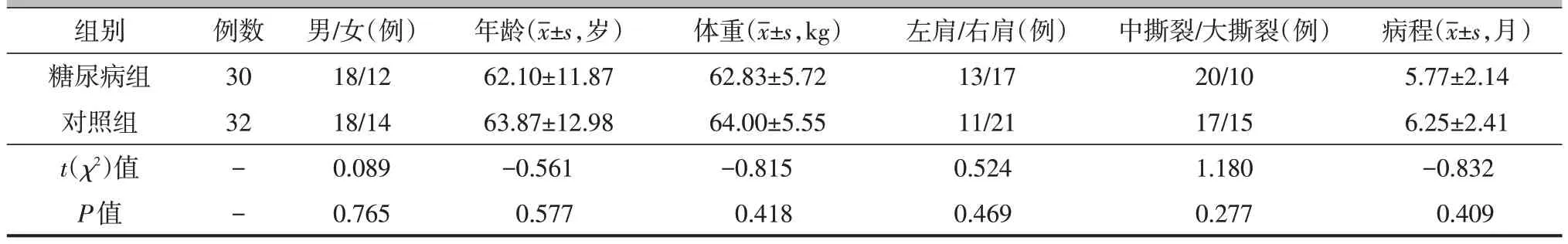
表1 糖尿病组与对照组一般资料比较
入选的糖尿病病人均符合世界卫生组织WHO(1999 年)颁布的糖尿病诊断标准[7](有糖尿病症状并空腹血糖≥7.0 mmol/L,或随机血糖≥11.1 mmol/L,或口服葡萄糖耐量试验2 h 后血糖≥11.1 mmol/L),且病程为5~10 年。糖尿病病人入院后均进行严格的血糖控制管理以及糖尿病健康教育。
三、手术方法
所有病人均采用全身麻醉、侧卧体位,患侧在上,使用规格为3 000 mL/袋的等渗盐水作为灌流液。麻醉成功后,采用肩关节悬吊支架将患肢悬吊于前屈20°,外展40°位置,牵引重量为3 kg。在肩峰后缘向下2 cm、向内1 cm建立后侧入路,喙突外侧建立前侧入路,依次探查关节盂、盂唇、肱二头肌长头腱以及肩袖破口范围,在肩峰外侧缘中点向下2 cm处建立外侧入路,探查肩峰下间隙,探查撕裂肌腱的范围、回缩程度、肌腱周围粘连情况,清理撕裂肌腱的毛糙边缘,使之新鲜化。确定锚钉置入大致方位后,置入内排锚钉(PEEK,直径5.0 mm),使用缝合器依次穿过肌腱并打结,然后将内排缝线相互交叉穿过外排锚钉(PEEK,直径4.5 mm),依次置入至少2枚锚钉,收紧相互交叉的缝线,完成外排锚钉置入。
四、术后处理
所有病人均遵循标准的术后康复计划。使用外展支具固定肩部6周,术后第一天进行被动运动,包括钟摆运动、被动前屈运动和外旋运动。在术后6周或完全恢复被动活动范围之前,不允许进行主动锻炼。术后6 周开始主动辅助训练,此后逐渐引入肌肉强化训练。6个月后可以完全恢复运动或繁重的劳动。
五、评价指标
分别记录两组病人术前1 周、术后3 个月、6 个月和12个月各时间点肩关节最大外展角度值,以及肩关节功能评分,包括疼痛视觉模拟量表(visual analogue scale,VAS)评分、美国肩肘外科协会(American shoulder elbow surgeon,ASES)评分、加州大学洛杉矶分校(University of California at Los Angeles,UCLA)肩关节评分以及Constant-Murley 评分。ASES、UCLA 以及Constant-Murley 三项评分细则见表2。据此对手术效果进行评估。
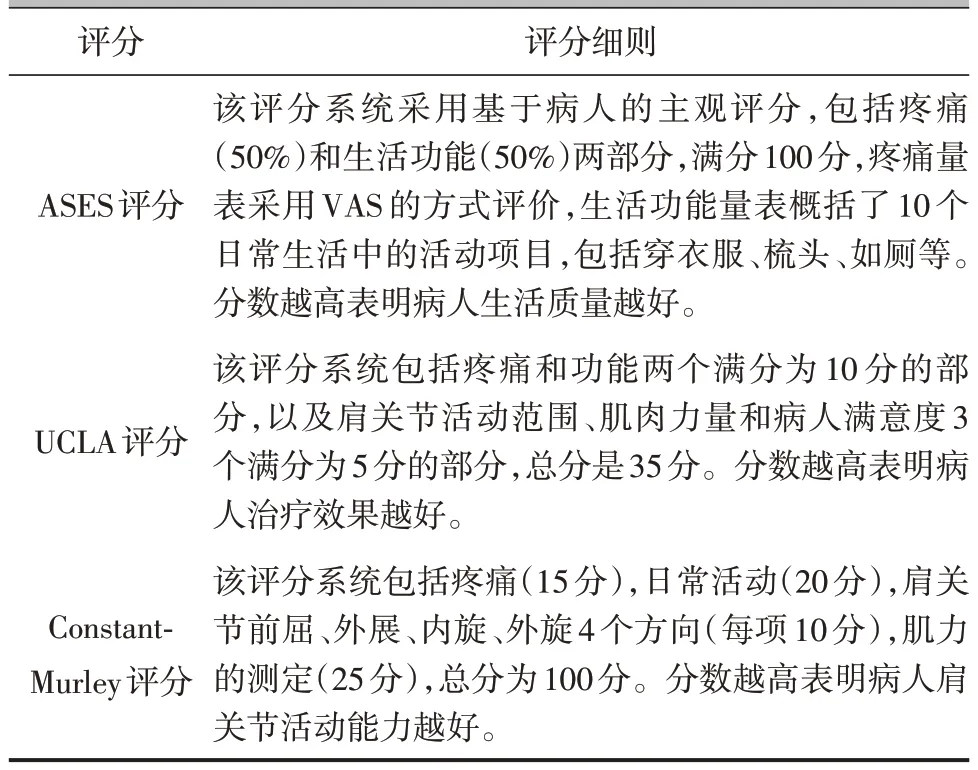
表2 ASES、UCLA以及Constant-Murley三项评分细则
六、统计学处理
本研究采用SPSS 26.0 统计学软件(IBM 公司,美国)对数据进行分析处理,肩关节最大外展角度值等计量资料以均数±标准差(±s)表示,计数资料比较采用χ2检验,组内比较采用配对样本t检验,组间比较采用独立样本t检验,P<0.05 为差异有统计学意义。
结 果
本研究中的两组病人均得到术后随访,随访方式为门诊及电话随访,平均随访时间超过1年。62例病人均未出现伤口感染、术后僵硬、术后再撕裂等并发症。
一、肩关节最大外展角度
两组病人组内肩关节最大外展角度值比较结果显示,术后肩关节最大外展角度均较术前明显改善,差异有统计学意义(P<0.05);组间比较显示,糖尿病组病人在术前1 周、术后3 个月、术后6 个月时肩关节最大外展角度小于对照组病人,差异有统计学意义(P<0.05),而在术后12 个月时两组病人肩关节最大外展角度比较,差异无统计学意义(P>0.05,表3)。
表3 糖尿病组与对照组术前术后各指标分析(±s)

表3 糖尿病组与对照组术前术后各指标分析(±s)
注:与术前1周比较,*P<0.05
糖尿病组(30例)观察指标最大外展角度(°)术前1周术后3个月术后6个月术后12个月VAS评分(分)术前1周术后3个月术后6个月术后12个月ASES评分(分)术前1周术后3个月术后6个月术后12个月UCLA评分(分)术前1周术后3个月术后6个月术后12个月Constant-Murley评分(分)术前1周术后3个月术后6个月术后12个月对照组(32例)t值P值44.10±8.24 100.57±6.59*124.47±7.04*155.27±7.75*54.78±8.86 117.69±8.55*134.81±8.21*154.63±8.03*-4.908-8.788-5.312 0.320<0.001<0.001<0.001 0.750 7.07±0.98 4.77±0.73*3.47±0.51*1.17±0.75*5.03±0.69 3.43±0.50*1.81±0.64*1.31±0.78*9.479 8.404 11.179-0.751<0.001<0.001<0.001 0.456 34.57±5.25 48.50±4.32*65.27±4.62*83.40±6.25*42.06±4.30 50.84±3.90*72.81±4.42*84.75±6.41*-6.165-2.244-6.572-0.839<0.001 0.029<0.001 0.405 15.10±1.30 19.77±1.20*25.23±0.94*30.07±1.82*18.47±2.06 20.69±1.96*27.13±1.34*30.47±1.90*-7.749-2.217-6.412-0.850<0.001 0.030<0.001 0.399<0.001<0.001<0.001 0.483 36.87±4.22 47.77±4.35*62.60±4.72*86.63±3.68*49.72±4.39 59.63±4.05*72.44±4.05*87.25±3.19*-11.737-11.108-8.830-0.706
二、VAS评分
两组病人组内VAS 评分比较结果显示,术后3、6、12 个月评分均低于术前,差异有统计学意义(P<0.05);组间比较显示,糖尿病组病人在术前1 周、术后3 个月、6 个月时VAS 评分高于对照组病人,差异有统计学意义(P<0.05),而在术后12个月时评分差异无统计学意义(P>0.05,表3)。
三、ASES评分
两组病人组内ASES 评分比较结果显示,术后3、6、12 个月评分均高于术前,差异有统计学意义(P<0.05);组间比较显示,糖尿病组病人在术前1周、术后3个月、6个月时ASES评分低于对照组病人,差异有统计学意义(P<0.05),而在术后12个月时评分差异无统计学意义(P>0.05,表3)。
四、UCLA评分
两组病人组内UCLA 评分比较结果显示,术后3、6、12 个月评分均高于术前,差异有统计学意义(P<0.05);组间比较显示,糖尿病组病人在术前1周、术后3个月、6个月时UCLA评分低于对照组病人,差异有统计学意义(P<0.05),而在术后12个月时评分差异无统计学意义(P>0.05,表3)。
五、Constant-Murley 评分
两组病人组内Constant-Murley 评分比较结果显示,术后3、6、12 个月评分均高于术前,差异有统计学意义(P<0.05);组间比较显示,糖尿病组病人在术前1 周、术后3 个月、6 个月时Constant-Murley评分低于对照组病人,差异有统计学意义(P<0.05),而在术后12 个月时评分差异无统计学意义(P>0.05,表3)。
典型病例为一53岁女性病人,因反复右肩关节疼痛5个月入院,术前MRI检查诊断为右冈上肌腱撕裂。在全身麻醉下行右肩关节镜下肩袖损伤修复术,术后病人肩关节功能较术前得到明显改善(图1)。
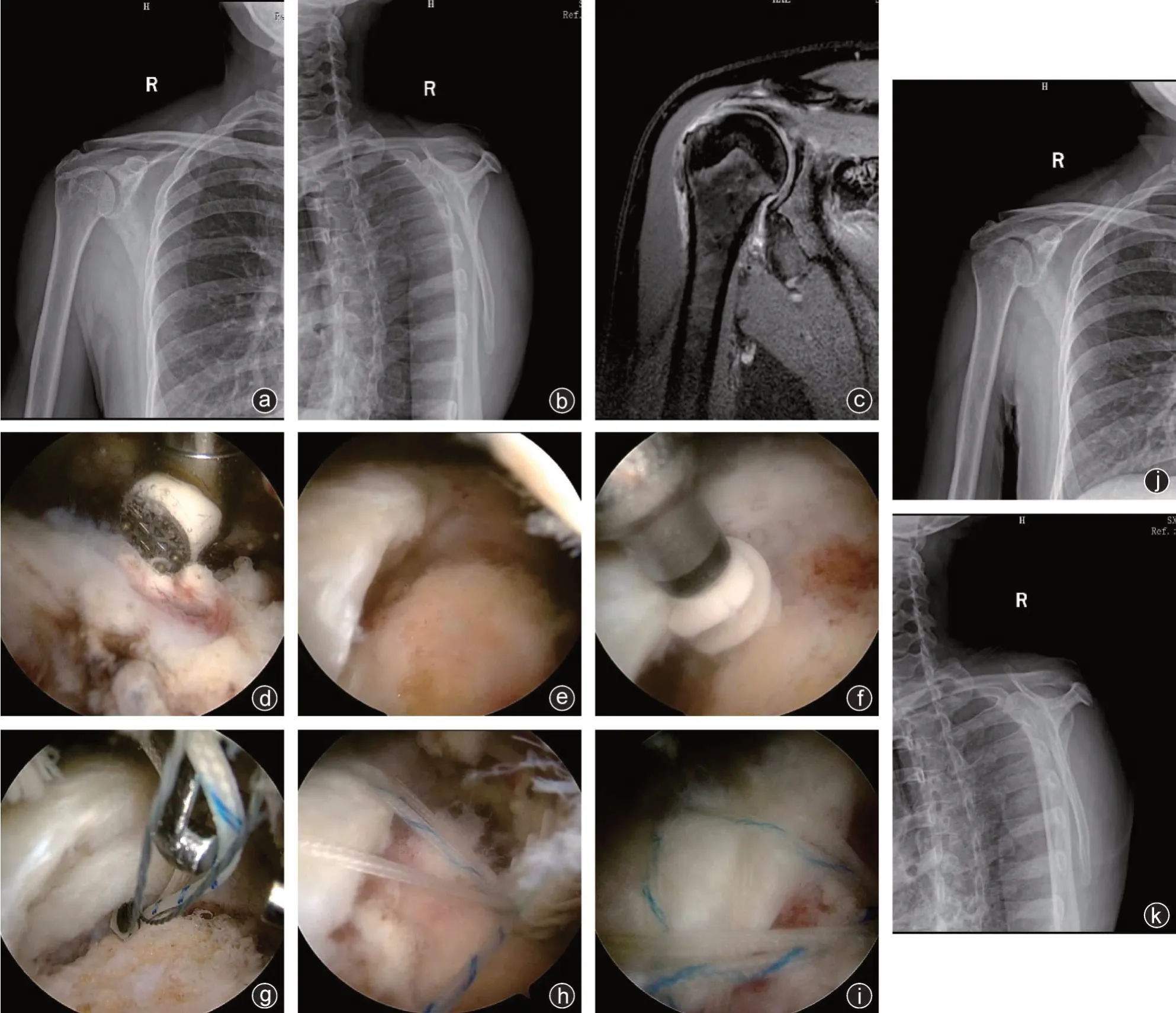
图1 病人,女,53岁,因反复右肩关节疼痛5个月入院,术前MRI检查诊断为右冈上肌腱撕裂,在全身麻醉下行右肩关节镜下肩袖损伤修复术 a、b:术前右肩关节正位及出口位X线片未见明显异常;c:术前右肩关节MRI斜冠状位PD加权像示冈上肌腱撕裂;d:等离子刀处理肩峰下滑囊;e:冈上肌腱破损部位;f:置入内排锚钉过程;g:缝合器过线过程;h:置入外排锚钉过程;i:完成修复后的冈上肌腱;j、k:术后复查右肩关节正位及出口位X线片未见明显异常
讨 论
糖尿病是一种以持续性高血糖为特征的复杂疾病,已被公认为会引起广泛的肌肉骨骼疾病,包括腱鞘炎、关节僵硬等。而肩袖损伤多发生在连接骨和肌腱的足印区,该部位血运差、再生能力弱[8-9]。此外,肌腱损伤后的生物力学特性和愈合也受到糖尿病的影响。Vaidya等[10]发现糖尿病病人的肌腱变性且肌腱中的胶原蛋白组织紊乱。关于肌腱愈合,Nichols等[11]发现糖尿病状态下发生的炎症、血管生成和增殖过程的改变可能最终会扰乱肌腱的愈合和重塑。Bedi 等[12]使用肩袖损伤修复大鼠模型发现,持续高血糖与肌腱附着点的愈合失败有关,与血糖正常的大鼠相比,持续高血糖的大鼠表现为较差的组织学特征以及肌腱结构的负荷和硬度降低。俞银贤等[13]的一项临床研究报道认为,糖尿病是肩袖损伤病人术后再撕裂的独立危险因素。
尽管糖尿病被认为是术后感染、骨腱愈合率降低和肩关节僵硬的危险因素,但对于糖尿病是否会影响肩袖修复术后肩袖组织的愈合还没有明确的结论。Cho等[14]回顾性评估了232例非糖尿病病人、20 例糖尿病得到控制的病人[糖化血红蛋白(HbA1c<7.0%)]和21 例未受控制的糖尿病病人(HbA1c>7.0%)的肩袖肌腱结构和肩袖肌腱修复术后的临床结果,在术后至少6 个月进行磁共振成像评估后,他们注意到与糖尿病组相比,非糖尿病组的愈合率显著提高,此外,他们报告说,与未受控制糖尿病组相比,糖尿病得到控制组的愈合率显著提高。有趣的是,尽管有这些发现,但在2年随访结果中,两组之间在静息时疼痛、运动时疼痛、Constant-Murley评分和UCLA评分方面没有发现显著差异[14]。Clement 等[15]的研究发现,32 例糖尿病人和32 例非糖尿病人的术后1 年Constant-Murley 评分没有显著差异。在本研究中,糖尿病组与对照组的术后1 年随访结果没有显著差异,这与先前的研究结果一致,表明如果糖尿病病人在术前进行强化血糖控制,则可获得与非糖尿病病人一致良好的临床结果。
糖尿病对关节镜下肩袖修复术后肩袖完整性的影响尚未得到充分记录。最近的研究表明糖尿病不是肩袖再撕裂的潜在因素[16]。然而,这些研究并未具体评估糖尿病的临床特征,包括糖尿病类型、血糖控制、病程和治疗等。Cho等[14]报道,糖尿病病人的复发率(35.9%)显著高于非糖尿病病人(14.4%),与此同时,未受控制的糖尿病病人的复发率(43.2%)显著高于受控制的糖尿病病人的复发率(25.9%),他们的结论是持续高血糖增加了术后的肩袖解剖结构再撕裂的可能性。他们的研究结果得到了Bedi等[12]使用肩袖损伤修复大鼠模型进行的实验研究的支持,患有糖尿病大鼠的纤维软骨和组织胶原显著减少,腱-骨界面的晚期糖基化终产物(AGEs)沉积增加。胶原纤维内AGEs的交联被认为会损害肌腱的生物和机械功能,使肌腱变得更硬、弹性更差、更脆弱并且更容易撕裂[17],糖尿病大鼠肌腱的最大负荷和刚度也显著降低。Bedi 等[12]的实验研究表明,围手术期高血糖对肩袖修复后的肌腱-骨愈合有不利影响。Miyatake等[18]的报告则显示了接受关节镜下肩袖修复术的糖尿病病人的超声或磁共振成像愈合率较差,但两组病人的复发率没有显著差异。Huberty 等[19]的一项研究报道了关节镜下肩袖修复术后肩关节僵硬的发生率为4.9%,这个数值在患有和不患有糖尿病的病人之间没有显著差异。在Miyatake等[18]和Huberty等[19]的报告中,未控制的糖尿病病人在手术前被送入医院接受强化血糖控制和教育。我们分析,与Cho等[14]的研究相比,Miyatake等[18]和Huberty 等[19]的报告中围手术期血糖控制不佳的病人要少得多,这与本研究的情况相类似。由于样本量较小,关于血糖受控制的糖尿病病人和非糖尿病病人之间的复发率是否存在显著差异还无法下此定论。因此,需要更大的样本量来确定术前血糖控制是否与肩袖修复后的再撕裂有关。
糖尿病病人肩袖修复后的问题可能包括临床结果是否较差、术后僵硬是否频繁、复发率是否较高以及术后感染风险是否增加。这些信息对于血糖控制不佳的糖尿病病人关节镜下肩袖修复后的预期结果具有重要的临床意义。尽管围手术期糖尿病病人血糖控制可能对肩袖修复后的肩袖结构完整性产生有益影响,但可能不足以降低关节镜下肩袖修复术后再撕裂风险。骨-肌腱愈合至少需要2~3 个月。因此,即使糖尿病在围手术期得到良好控制,手术后几周内血糖控制不佳仍可能会增加修复后的肩袖再撕裂的风险。在本研究中,大多数血糖控制不佳的病人都进行糖尿病健康教育,使病人可以了解各种糖尿病急慢性并发症和预防措施。已有研究报告了住院糖尿病健康对血糖控制的有益影响,这种影响在出院后仍可持续数月[20]。可以想象,我们的住院计划可能降低了术前HbA1c 水平较高的病人出现肩袖组织生物和机械功能较差的风险。在本研究中,糖尿病病人(包括术前未控制的病人,围手术期血糖控制良好并接受健康教育)在术后1 年显示出与非糖尿病病人相当的临床结果。因此,我们建议糖尿病病人入院后进行严格的血糖控制以及糖尿病健康教育计划。
我们的研究存在几个局限性。首先,本研究设计本质上是回顾性的。其次,如上所述,糖尿病病人的样本量太小,无法进行亚组分析。第三,虽然之前的文献证明了住院糖尿病教育项目对血糖控制的长期有效性,但本研究中我们没有常规测量糖尿病病人手术后的HbA1c。
综上所述,糖尿病对关节镜下肩袖修复术后的病人短期恢复会存在影响,但长期临床结果没有显著差异。围手术期血糖控制良好的糖尿病病人在关节镜下肩袖修复后表现出与非糖尿病病人相当的临床和结构恢复。

