星状神经节阻滞联合吗啡对晚期癌症患者癌痛及抗肿瘤因子水平的影响
樊浩然 姜巧丽
癌症是危害人类生命健康的主要疾病之一,发病后不仅可对原发脏器功能造成损害,一旦治疗不及时,肿瘤细胞还可向周围扩散或转移,引起多器官功能障碍,威胁患者生命[1-2]。目前,由于多数癌症的早期症状无特异性,加之临床未能开展大规模的筛查工作,导致部分患者确诊时已进展至晚期,错失最佳救治时机。目前,晚期癌症的治疗多以放化疗为主,以求最大程度抑制肿瘤的进展及扩散,延长患者生存时间。但晚期癌症的治疗不仅在于抑制肿瘤进展,还需兼顾肿瘤相关并发症的治疗,如癌性疼痛,以改善生存质量[3-4]。吗啡为当前常用镇痛药物,可直接作用于中枢神经系统,阻止疼痛信号的传导,减轻疼痛对患者生活的影响。但单用吗啡效果有限,增加剂量则担心加重肾脏负担。星状神经节阻滞则是一种微创镇痛技术,具有操作简单、成功率高等特点,通过局部注入麻醉药物,可阻滞多处交感神经,影响痛觉信号传递,从而缓解疼痛症状[5-6]。鉴于此,本研究旨在分析星状神经节阻滞联合吗啡在晚期癌症中的应用效果。报告如下。
1 资料与方法
1.1 一般资料
选取2020年6月至2022年6月我院收治的晚期癌症患者84例,按随机数字表法分为2组,各42例。经医学伦理委员会批准。对照组男性24例,女性18例;年龄52~76岁,平均年龄(63.89±4.25)岁;体质量指数(BMI)18~27 kg/m2,平均BMI(23.78±1.43)kg/m2;肿瘤类型:16例胃癌,11例肺癌,8例肝癌,7例其他;视觉模拟评分法(VAS)评分4~8分,平均VAS评分(6.25±0.75)分。观察组男性26例,女性16例;年龄51~77岁,平均年龄(63.93±4.28)岁;BMI 18~27 kg/m2,平均BMI(23.82±1.46)kg/m2;肿瘤类型:17例胃癌,10例肺癌,9例肝癌,6例其他;VAS 评分4~8分,平均VAS评分(6.28±0.78)分。2组一般资料对比,差异无统计学意义(P>0.05)。
1.2 入选标准
纳入标准:均经病理确诊为晚期癌症;伴有癌性疼痛,且VAS评分≥4分;认知功能正常;预计生存期≥3个月;患者及家属知情同意。排除标准:肝肾衰竭;合并急性心脑血管疾病;存在镇痛药物依赖史。
1.3 方法
对照组口服吗啡治疗:5 mg/次,4 h给药1次,若用药后VAS评分2~3分,则下次用药维持原剂量,若VAS评分4~6分则增加25%药物剂量,VAS 7~10分则增加50%药物剂量;次日总固定量=前24 h总固定量+前日总滴定量;持续用药至VAS控制在0~3分,且1 d爆发痛不超过2次。观察组加用星状神经节阻滞治疗:吗啡用法用量同对照组,之后取患者仰卧位,指导头转向对侧,常规消毒后,用7号穿刺头穿刺胸锁乳突肌后缘与颈外静脉的交界点,待针头触及第6颈椎横突时需移出少许,之后按45°倾斜向第7颈椎横突方向前进0.5~1 cm,回收无血后,注入8 ml的0.6%盐酸利多卡因。2组均治疗30 d后评价。
1.4 观察指标
(1)疼痛评分:治疗前及治疗15 d、30 d后,2组均以VAS评分评价疼痛情况,0~10分,由患者自评,得分越低越好。(2)吗啡使用量:比较2组治疗15 d、30 d后吗啡使用量变化。(3)自我效能感:治疗前及治疗30 d后,2组均以慢性疼痛自我效能感量表(CPSS)评价患者自我效能感,共包括疼痛自我效能感(PSE)、功能性自我效能感(FSE)、应对方式自我效能(CSE)3个部分,每项总分100分,得分越高越好。(4)抗肿瘤因子水平:治疗前与治疗30 d后,采集2组3 ml静脉血,取得血清后,以酶联免疫吸附法测定干扰素-γ(IFN-γ)、肿瘤坏死因子-α(TNF-α)。(5)疼痛因子水平:治疗前及治疗30 d后,2组均采集3 ml空腹血,离心处理后,以全自动分析仪测定前列素E2(PGE2)、5-羟色胺(5-HT)、P物质(SP)水平变化。(6)不良反应:恶心、呕吐、便秘等。
1.5 统计学方法
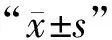
2 结果
2.1 疼痛评分及吗啡使用量
观察组治疗15、30 d时VAS评分及吗啡使用量均低于对照组,差异有统计学意义(P<0.05)。见表1。
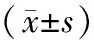
表1 2组疼痛评分及吗啡使用量对比
2.2 自我效能感
观察组治疗后PSE评分、FSE评分及CSE评分均高于对照组,差异有统计学意义(P<0.05)。见表2。
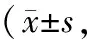
表2 2组自我效能感对比分)
2.3 抗肿瘤因子及疼痛因子水平
观察组治疗后IFN-γ、TNF-α高于对照组,PGE2、5-HT、SP低于对照组,差异有统计学意义(P<0.05)。见表3。
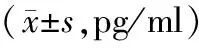
表3 2组抗肿瘤因子及疼痛因子水平对比
2.4 不良反应
对照组出现3例恶心,3例呕吐,2例便秘,发生率为19.05%(8/42);观察组出现1例恶心,2例呕吐,1例便秘,发生率为9.52%(4/42)。2组不良反应相比,差异无统计学意义(χ2=1.556,P=0.212)。
3 讨论
癌症发病复杂,临床认为可涉及遗传、原癌基因激活、生物因素、物理因素等多个方面,在多种因素的长期作用下,则可促使正常细胞周期紊乱,并出现不可控的增殖,最终形成癌组织[7-9]。而癌症进展过程中不仅可引起机体器官组织功能障碍,还可引起多种并发症,其中又以癌性疼痛最为常见。癌性疼痛的发生不仅影响日常生活及睡眠,久之还可加重心理负担,影响抗癌治疗的进行,缩短患者生存时间[10-12]。因此,及时开展针对性镇痛治疗对改善患者生存质量尤为重要。
吗啡为当前癌痛患者首选用药,其属于阿片类药物,通过与阿片受体产生相互作用,从而抑制大脑皮质痛觉区,阻断疼痛信号的传递,从而产生强效镇痛作用,有助于缓解疼痛对患者生活的影响,减轻患者痛苦[13]。同时,依据患者用药的镇痛效果进行药物剂量的调整,可不断强化镇痛作用,帮助患者缓解癌痛症状。但部分患者即使增加药物剂量仍存在较强疼痛,不断增加剂量会增加肾脏负担,使得不良反应风险升高。PGE2、5-HT、SP则为常见的疼痛因子,癌痛患者体内该类因子可大量释放,从而引起不同程度疼痛,加重身心负担。本研究观察组治疗15 d、30 d时VAS评分及吗啡使用量低于对照组,治疗后PSE评分、FSE评分及CSE评分、IFN-γ、TNF-α均高于对照组,治疗后PGE2、5-HT、SP低于对照组,2组不良反应相比无差异;提示星状神经节阻滞联合吗啡在晚期癌症中镇痛效果更强,可减少疼痛因子释放,改善患者自我效能感,提高抗肿瘤因子水平,安全可靠。星状神经节阻滞属于局部镇痛技术,通过于星状神经节在内的疏松结缔组织内注入局部麻醉药物,能可逆性阻滞星状神经前后纤维及所支配的头、颈等多部位的交感神经,有效抑制疼痛信号的传递,从而产生良好镇痛作用[14-15]。相较于常规口服给药,其起效更快,局部麻醉药物注入后短时间内即可明显缓解疼痛症状,且局部用药安全性高。星状神经节阻滞后还可减少节后5-HT等神经递质分泌,抑制致炎、致痛物质释放。同时,星状神经节阻滞后还可纠正患者分泌失衡的激素与神经功能,使得参与免疫反应的细胞因子趋于正常,以改善免疫功能,提升IFN-γ、TNF-α水平,与常规口服吗啡联用后能协同增效,多方面抑制疼痛信号传导,迅速缓解疼痛症状,并可减少吗啡用量,保障用药的安全性。
综上所述,星状神经节阻滞联合吗啡可提高晚期癌症患者镇痛效果,降低PGE2、5-HT、SP水平,提升IFN-γ、TNF-α水平,改善患者自我效能,安全可行。

