自然周期卵泡早排的预测及提前取卵价值评估
徐嗣亮,夏心如,蒋春艳,钱易,李梅,马翔,刁飞扬,刘嘉茵,高彦
(南京医科大学第一附属医院生殖医学中心,南京 210029)
卵巢储备功能减退(diminished ovarian reserve,DOR)会导致女性生育能力下降,行体外受精或卵胞浆内单精子注射-胚胎移植(IVF/ICSI-ET)助孕是常见的治疗方案。相较于控制性卵巢刺激(controlled ovarian stimulation,COS)的常规促排卵方案,自然周期具有可多周期连续取卵、新鲜周期可移植、缩短受孕等待时间等优势,每移植周期临床妊娠率与常规诱导排卵方案相似,却极大的减轻了患者的经济负担,对DOR、常规COS卵巢反应不良或不宜常规COS的患者(比如卵巢交界性肿瘤或免疫系统疾病患者),自然周期是一个值得推荐的方案[1-2]。然而,自然周期的卵泡生长规律较难掌握,卵母细胞提早排逸现象较为普遍,周期取消率较高。因此,自然周期中对卵泡的监测、扳机和取卵时机的把握值得深入研究。
本研究选取2020年1月至2023年4月期间在南京医科大学第一附属医院生殖医学中心接受自然周期方案IVF/ICSI助孕的815名DOR患者,收集其临床资料进行回顾性研究,探究DOR患者采用自然周期助孕中影响卵母细胞提前排逸的因素,并进一步比较采用自然周期的DOR患者扳机后提前及正常取卵的治疗结局,从而评估提前取卵是否可以使有卵母细胞早排高风险的人群获益。
资料与方法
一、研究对象及分组
本研究采用回顾性队列研究的方法,分析2020年1月至2023年4月期间在本中心接受IVF/ICSI-ET助孕的815名DOR患者的临床资料。
纳入标准:(1) 符合博洛尼亚标准(Bologna Criteria):既往常规促排卵卵巢低反应(≤3个卵母细胞);窦卵泡数(AFC)<5~7个或抗苗勒管激素(AMH)<0.5~1.1 ng/ml;年龄>40岁,或存在其它损伤卵巢功能的危险因素,如卵巢手术、遗传缺陷、放化疗、自身免疫性疾病等。以上3条中有2条即为卵巢功能减退;(2)采用自然周期方案;(3)均有卵泡发育。
排除标准:(1) 夫妻双方任一方染色体异常;(2)夫妻双方任一方患严重内外科疾病;(3) 宫腔重度粘连及子宫畸形;(4)卵泡生长和雌激素水平不匹配,周期取消者。
根据取卵日卵母细胞是否提前排逸分为A、B两组:A组为取卵日卵母细胞未早排组(712个周期),B组为取卵日卵母细胞早排组(103个周期)。再根据扳机后取卵时间将A、B两组细分:扳机日血LH<20 U/L时扳机后36 h取卵,即A1(n=608)和B1组(n=90),若扳机日血LH≥20 U/L时扳机后24 h取卵,即A2(n=104)和B2组(n=13)。
二、研究方法
1.卵泡监测及扳机时机:所有DOR患者在月经第3天,经阴道B超检测双侧卵巢的窦卵泡大小和数量,同时检测血清基础卵泡刺激素(FSH)、黄体生成素(LH)及雌二醇(E2)水平。当卵泡直径>14 mm时,开始监测血LH、E2、孕激素(P)水平。当优势卵泡直径>15 mm且每个优势卵泡E2水平达到800~1 100 pmol/L时皮下注射0.1 mg促性腺激素释放激素激动剂(达菲林;益普生,法国)或6 500 U重组人绒促性素(艾泽;默克,意大利)扳机,扳机日起每晚使用消炎痛栓100 mg纳肛至取卵日。
2.取卵:扳机日血LH<20 U/L时,于当天20:00给予皮下注射0.1 mg促性腺激素释放激素激动剂(达菲林)或6 500 U重组人绒促性素(艾泽)诱发排卵,注射后36 h取卵;若扳机日血LH≥20 U/L,则当天12:00扳机,注射后24 h取卵。取卵时用19G单腔针(COOK公司,澳大利亚),反复冲洗≤6次。
3.胚胎评分:授精17~18 h后观察到两个原核(2PN)及两个极体(2PB)即为正常受精,按照Veeck卵裂期胚胎评分标准,依据授精72 h后胚胎的卵裂球数目、细胞质均一性、发育速度及碎片率等进行分级。其中卵裂球数目≥7个、碎片≤10%的胚胎为优质胚胎;卵裂球数目≥4个、碎片≤15%的胚胎为Ⅲ级以上可移植胚胎;卵裂球数目<4个、碎片>15%的胚胎为Ⅳ级废弃胚胎。囊胚评分采用Gardner评分系统,4CC以上的囊胚认为是可利用囊胚,4BB以上的囊胚为优质囊胚。所用培养液均由美国Cook公司提供。
4.胚胎移植及黄体支持:自然周期多进行新鲜周期移植。若扳机日内膜厚度≥8 mm 且分型为A型或A-B型,则受精后第3天进行胚胎移植或培养至第5天进行囊胚移植;内膜厚度在6~8 mm 时,口服戊酸雌二醇(补佳乐;拜耳医药,德国)至内膜厚度达 8 mm 以上;若内膜厚度过薄(<6 mm)时,则胚胎进行玻璃化冷冻保存,然后等待下一周期的冻融胚胎移植(FET)。移植后常规地屈孕酮片(达芙通;苏威制药,荷兰)20 mg/d口服和/或黄体酮软胶囊(安琪坦;CyndeaPharma,西班牙)200 mg bid阴道用药进行黄体支持。注:本研究中新鲜周期移植的胚胎仅为本周期取卵后培养形成的胚胎,FET 周期仅移植单次取卵周期获得的胚胎,无多周期胚胎混合移植,且移植周期均为单胚胎移植。
5.妊娠结局判定:移植14 d后监测血清人绒毛膜促性腺激素(β-HCG),若β-HCG>5 U/L 继续黄体支持;移植30 d后B超检查宫内见孕囊及心管搏动,可确定临床妊娠,黄体支持至妊娠10周逐渐减药,妊娠12~13周停药。
6.观察指标:正常受精率(出现2PN 及2PB卵母细胞数/获卵数×100%)、卵裂率(2PN卵裂数/2PN数×100%)、胚胎形成率(胚胎形成个数/2PN卵裂数×100%)、囊胚形成率(囊胚形成个数/行囊胚培养的胚胎数×100%)、优质胚胎率(优质胚胎数/可移植胚胎数×100%)、无可移植胚胎周期率[(未获卵+未授精+未受精+未卵裂+无可移植胚胎周期)/取卵周期数×100%]、全胚冷冻率(全部胚胎冷冻周期/获可移植胚胎周期数×100%)、鲜胚移植率(取卵周期移植胚胎周期数/获可移植胚胎周期数×100%)、未获卵率(1-穿刺获得的卵母细胞数/穿刺的卵泡数)、HCG阳性率(HCG阳性周期数/移植周期数×100%)、临床妊娠率(临床妊娠周期数/移植周期数×100%)、流产率(流产周期数/临床妊娠周期数×100%)、异位妊娠率(异位妊娠周期数/临床妊娠周期数×100%)、活产率(活婴出生周期数/移植周期数×100%)、早产率(孕37周前活婴出生周期数/活产周期数×100%)、多胎率(多胎妊娠周期数/活产周期数×100%)、低体重儿出生率(出生体重小于2 500 g活产婴儿周期数/活产周期数×100%)、巨大儿出生率(出生体重大于4 000 g 活产婴儿周期数/活产周期数×100%)、累积活产率(新鲜周期+冻融周期移植获得活产的周期数/取卵周期数×100%),累积临床妊娠率(新鲜周期+冻融周期移植获得临床妊娠的周期数/取卵周期数×100%)。
三、统计学分析
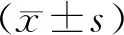
结 果
一、患者一般情况比较
本研究共纳入815个自然周期IVF/ICSI-ET治疗周期,各组间患者年龄、BMI、AMH、基础FSH水平及月经周期天数的差异均无统计学意义(P均>0.05)(表1)。

表1 患者一般情况比较[(-±s),M(P25,P75)]
二、相同取卵时间下早排组与非早排组患者的促排卵情况
扳机36 h后取卵的患者,取卵日卵母细胞未早排组(A1组)与取卵日卵母细胞早排(B1组)组相比,取卵周期起始第3天的最大卵泡直径和激素(FSH、LH、E2)水平以及扳机药物种类差异均无统计学意义(P均>0.05);A1组患者扳机日每个卵泡E2水平、LH水平及P水平均显著低于B1组(P均<0.05)(表2)。

表2 扳机36 h后取卵的早排和非早排患者的促排卵情况比较[(-±s),M(P25,P75)]
扳机24 h后取卵的患者,A2组(取卵日卵母细胞未早排)与B2组(取卵日卵母细胞早排)相比,当取卵周期第3天的最大卵泡直径和激素(FSH、LH、E2)水平以及扳机药物种类差异均无统计学意义(P均>0.05);A2组患者扳机日每个卵泡E2、LH及P水平均较 B2组为低,但差异尚没有统计学意义(P均>0.05)(表3)。

表3 扳机24 h后取卵的早排和非早排患者的促排卵情况比较[(-±s),M(P25,P75)]
三、扳机日LH水平对自然周期卵母细胞早排的预测价值
由于扳机日患者的激素水平不同,应用ROC曲线评价扳机日LH及P水平对预测自然周期卵母细胞早排的价值。统计结果发现:扳机日LH水平预测早排的ROC曲线下面积(AUC)为0.714[95%CI(0.668,0.760)],截断值为13.745 U/L,对应的敏感性82.40%,特异性59.30%,约登指数为0.417;扳机日P水平预测早排AUC为0.580[95%CI(0.519,0.640)]截断值为2.71 nmol/L,对应敏感性为29.3%,特异度为85.9%,约登指数为0.141。ROC曲线分析结果显示,扳机日LH水平对卵母细胞早排有一定预测价值,而扳机日P水平的预测价值欠佳。
四、卵母细胞未早排的正常取卵与提前取卵组间临床数据、妊娠结局及分娩结局比较
卵母细胞早排组由于在取卵日当天卵母细胞已经排出,B组患者没有取卵,故没有相应的临床妊娠情况及分娩情况。统计比较卵母细胞未早排的患者的相关数据显示:扳机后36 h正常取卵的A1组患者,其扳机日LH及P水平显著低于24 h提前取卵的A2组,而A1组患者的受精率、卵裂率均显著高于A2组(P<0.05),A2组的无可移植胚胎率高于A1组,而两组间的未获卵率、胚胎形成率、优质胚胎率、囊胚形成率、优质囊胚率、全胚冷冻率、鲜胚移植率差异无统计学意义(P均>0.05)(表4)。

表4 卵母细胞未早排DOR患者不同时间取卵组间的受精及胚胎培养结局比较[(-±s),%]
新鲜周期中,A1、A2两组间的HCG阳性率、临床妊娠率、流产率、活产率差异均无统计学意义(P>0.05);其中,受样本量所限,A2组异位妊娠率、早产率、巨大儿出生率、低体重儿出生率为0(表5)。进一步计算累积妊娠结局发现,A1组的累积HCG阳性率、累积临床妊娠率、累积活产率均显著高于A2组,差异有统计学意义(P<0.05)(表6)。
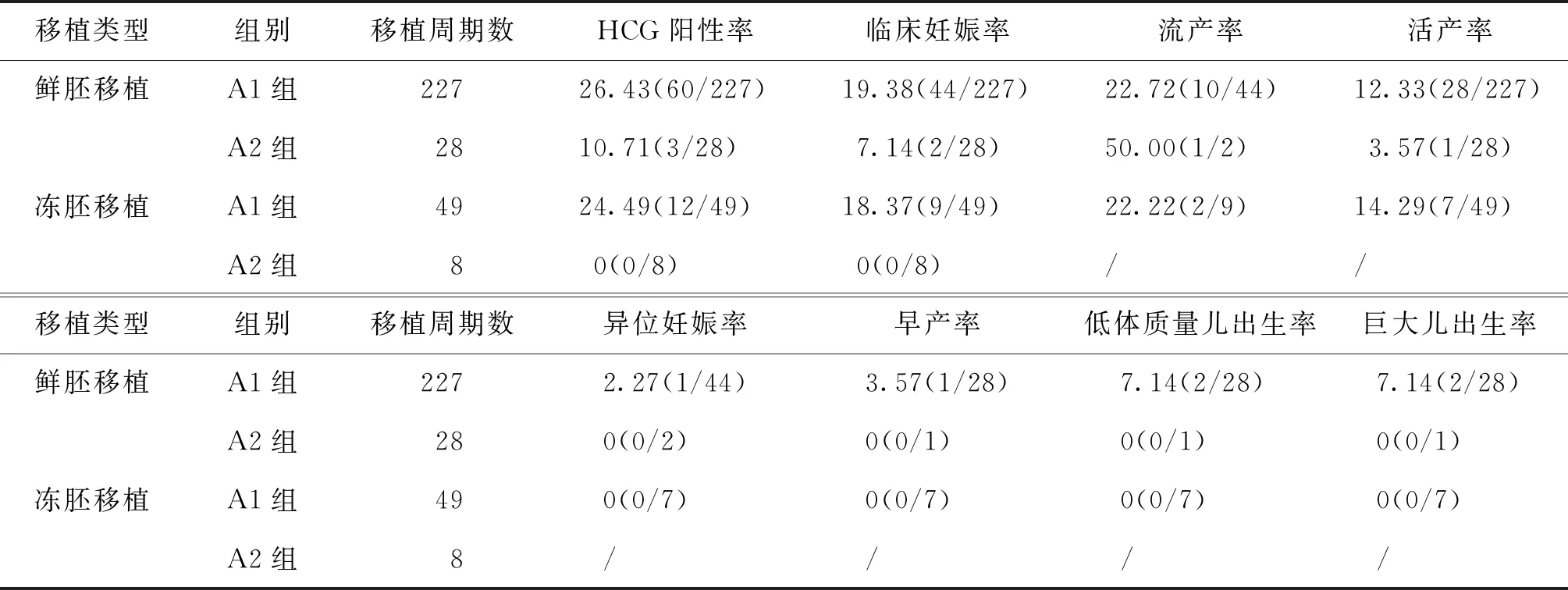
表5 卵母细胞未早排DOR患者不同时间取卵组间的胚胎移植情况比较(%)

表6 卵母细胞未早排DOR患者不同时间取卵组间的累积妊娠结局比较(%)
获卵后培养若形成可移植胚胎且内膜达标,则进行鲜胚移植。本研究中,卵母细胞未早排两组(A1、A2)中共有255个周期进行了鲜胚移植,其中46个周期获得临床妊娠,其余209个周期未获临床妊娠。分组比较后发现临床妊娠组患者的年龄显著低于未临床妊娠组(P<0.001),而两组患者间的AMH、BMI、扳机日E2、P、LH水平、提前取卵周期的占比以及移植优质囊胚率,差异均无统计学意义(P均>0.05),虽然临床妊娠组的移植优质卵裂胚率、移植囊胚率较未临床妊娠组为高,但差异尚未达统计学意义(P均>0.05)(表7)。

表7 卵母细胞未早排患者鲜胚移植周期临床数据比较[(-±s),M(P25,P75),%]
讨 论
1978年,世界首例“试管婴儿”通过自然周期体外受精(natural cycle in vitro fertilization,NC-IVF)技术成功妊娠分娩。但自然周期每取卵周期仅能获得1枚卵母细胞。随着促排卵方式的出现,使每取卵周期可获得多个卵母细胞,进而形成多枚胚胎,从而提高了辅助生殖技术助孕的成功率。但是,大剂量促性腺激素刺激的过程造成非生理状态的高雌、孕激素环境,不仅明显增加了卵巢过度刺激综合征等促排卵并发症的风险,还具有溶黄体毒性[3];同时,过量募集卵泡增加耗氧量,在一定程度上打破了卵巢的氧化应激平衡,促使卵母细胞减数分裂、发育潜能和表观遗传修饰异常,核胞浆成熟不同步,导致受精异常、胚胎非整倍体率升高,流产率增加,显著增加了产科不良生育结局[4]。促排卵中高剂量促性腺激素对高龄DOR患者影响尤甚[5-6]。近年来,越来越多的学者提出对DOR患者采用自然周期方案,以减少卵泡发育过程中氧化自由基的产生,通过无干扰的自然选择,募集周期中最优质的卵母细胞,以期提高所获卵母细胞的质量[1]。自然周期虽然取消率高,但因其更接近生理状态,一旦获得可移植胚胎,其移植后的妊娠率及活产率均高于常规诱导排卵周期,早产儿及低出生体质量儿率均明显下降,产科结局明显改善[7]。同时,自然周期方案可多周期连续取卵,并发症风险低,且监测简单、减少了患者的痛苦和经济负担。对于高龄DOR、既往多次诱导排卵卵巢低反应或因罹患免疫系统疾病、卵巢交界性肿瘤而不适宜常规诱导排卵的患者,自然周期取卵是一种有前景的治疗方法[8-9]。然而,自然周期的卵泡生长规律较难掌握,LH峰提前出现增加了卵母细胞提早排出的风险,导致自然周期取消率高[10-11]。探寻预测卵母细胞在取卵前早排的临床指标,可以成为预防卵母细胞早排和规划取卵时间的重要依据[12-13]。
随着卵泡直径增大,卵泡颗粒细胞分泌的E2增多,卵泡成熟时形成的E2峰正反馈刺激垂体分泌LH,内源性LH峰诱发排卵及卵泡黄素化,P随之升高。LH的升高预示卵母细胞提前排逸的可能,是临床上极为关注的节点[14-15]。我中心既往研究数据显示,自然周期LH≥20 U/L时,卵母细胞取卵前提早排出率达26.09%;当LH≥30 U/L时,卵母细胞取卵前提早排出率高达72.73%[12]。本研究运用ROC曲线分析再次证实了扳机日LH水平对卵母细胞早排有较好的预测价值,并提示当LH≥13.745 U/L时就需要警惕卵母细胞提前排逸的发生。虽然经ROC曲线分析,扳机日P水平对预测卵母细胞早排的敏感性及特异性欠佳,但P水平的增高会通过改变子宫内膜基因的表观遗传修饰、黏附因子表达及免疫状态损害子宫内膜容受性,引起子宫内膜窗口期提前,最终降低ART鲜胚移植的妊娠率、增加流产率[16-17]。本研究发现,采用自然周期方案助孕的高龄DOR患者,未获临床妊娠组患者的扳机日P水平虽高于临床妊娠组,但差异没有统计学意义(P>0.05),而临床妊娠组患者的年龄显著低于未获临床妊娠组(P<0.05)。同时,提前取卵的未早排组,虽然扳机日LH及P水平均显著高于正常取卵的未早排组,但两组的鲜胚移植周期的HCG阳性率、临床妊娠率、流产率、活产率差异均无统计学意义(P>0.05),以上结果均提示相较于扳机日P水平,年龄才是高龄DOR患者鲜胚移植周期临床妊娠率的绝对影响因素。后期需要进一步扩大样本量评估扳机日不同P水平对卵母细胞早排及后续鲜胚移植结局的影响,探寻更有临床应用价值的预测指标。
与扳机日LH、P水平升高而进行抢救性取卵相比,我们更希望在扳机日之前,特别是在周期的起始阶段就能够预测本周期卵母细胞早排的风险。本研究发现取卵日卵母细胞早排与患者年龄、BMI、基础FSH值、月经周期天数无关。本研究将取卵周期第三天(即本取卵周期起始状态下)的卵泡大小、FSH、LH、E2水平纳入研究,仍没有发现取卵周期初始阶段上述指标对卵母细胞早排具有预测价值。因此,在自然周期取卵当月的启始阶段,尚缺乏有效的预测指标可以预测卵母细胞提前排逸的风险。优势卵泡形成后监测激素水平仍然是判断卵母细胞早排的可靠指标。在临床上,扳机日出现LH、P水平过高者,可采用GnRH拮抗剂或者非甾体类抗炎药(Nonsteroidal Anti-inflammatory Drugs,NSAIDs)预防卵母细胞早排,同时可以提前取卵来降低周期取消的风险[18-20]。
本研究进一步比较了提前取卵与正常取卵人群的获卵情况、胚胎结局及妊娠结局后发现,虽然2组间的未获卵率、胚胎形成率、优质胚胎率、囊胚形成率、优质囊胚率、鲜胚移植率、全胚冷冻率的差异均无统计学意义(P均>0.05),但是因为扳机日LH水平升高从而提前取卵的患者的受精率及卵裂率显著降低,无可移植胚胎率显著升高,且正常取卵组累积HCG阳性率、累积临床妊娠率、累积活产率均高于提前取卵组(P均<0.05)。在本研究中,提前取卵人群临床结局不理想,可能与LH峰提前出现,卵母细胞胞质及胞核成熟不同步导致有效胚胎率下降有关[15,21]。本研究结果提示在临床上应尽量避免提前取卵。对于扳机日激素水平提示卵母细胞可能提前排逸的人群,为了防止卵母细胞早排而提前取卵可能并不能显著改善临床结局,反而加重了患者的经济负担和心理压力。
综上所述,自然周期方案对于高龄DOR患者是一种有效、合理、低成本、低风险的助孕方式。但自然周期中内源性LH峰值的出现时机难以预测,个体差异较大,缺乏准确的参考标准,给临床工作带来不便。对于扳机日LH、P升高,有卵母细胞提前排逸可能的高风险人群,提前取卵并不能显著改善患者的助孕结局。对于不存在男方因素,输卵管通畅,可正常排卵的人群,如果在卵母细胞成熟时出现了早发LH峰及P升高,可以指导患者试孕;对于存在输卵管或男方因素,或因无卵泡发育反复取消周期、卵母细胞极其珍贵的患者,也可以选择扳机后提前取卵,以增加获卵机会。在取卵前使用GnRH拮抗剂或NSAIDs以抑制卵母细胞早排、降低周期取消率;对于无自然受孕可能的人群,如果排卵后存在3枚及以上直径小于8 mm的窦卵泡,可以酌情选择黄体期促排卵以增加获卵数目。需要注意的是,本研究由于纳入病例数有限,且为回顾性研究,难以完全避免数据偏倚对研究结果的干扰,还需要多中心、随机对照试验进一步证实观点的有效性。在未来的研究和工作中,需要通过细致的观察和摸索,寻找有效预测卵母细胞提前排逸的因素,准确把握LH峰值出现的前兆,尽量避免不成熟卵母细胞的提早排出及非必要的提前取卵,提高卵母细胞成熟度和优质胚胎率,最终改善临床妊娠结局。

