子宫肌瘤不孕患者术后确诊低级别子宫内膜间质肉瘤1例
李黎,杨晓荣,黄晓灿,王小艳,张明哲
(遵义医科大学附属医院1.生殖医学中心;2.病理科,遵义 563000)
一、病例资料
患者,女,36岁,因“拟行冷冻胚胎移植,要求手术处理子宫肌瘤”于2023年1月7日就诊于遵义医科大学附属医院生殖医学病区。主诉2012年体检时发现子宫肌瘤,直径约2.0 cm,无月经改变症状,未定期随诊。2021年,复查阴道彩超提示子宫肌瘤增大至直径约6.0 cm,因患者备孕需求,选择海扶治疗。2022年7月患者因备孕失败多年,就诊于我院行辅助生殖助孕。移植前因患者阴道彩超提示:子宫后壁肌间见一6.9 cm×6.1 cm×4.3 cm低回声团块,建议手术处理子宫肌瘤后再择期行冻融胚胎移植(FET),患者拒绝手术,要求直接移植胚胎,先后移植胚胎两次均未成功。2022年11月12日外院行妇科四维B超:子宫前位,宫体大小7.1 cm×6.0 cm×7.3 cm,形态规则,表面光滑,实质回声强弱不等,光点分布欠均匀,宫腔线居中,于子宫体部靠后壁可见多个大小不等的低回声结节,较大的分别为2.1 cm×1.7 cm(M1)、3.5 cm×3.4 cm(M2)、1.5 cm×1.3 cm(M3)、5.0 cm×3.6 cm(M4)、1.5 cm×1.1 cm(M5),形态规则,边界清,有包膜,内光点分布欠均匀,M4、M5结节距宫内膜分别为3.1 mm、33.2 mm;M2、M3结节紧贴宫内膜中下段,M1结节紧贴宫内膜中段,M1结节使宫内膜受压,宫颈长27 mm。三维成像:宫腔呈倒三角形。双侧宫角显示,双侧宫角距高约26.3 mm。内膜肌层结节带回声均匀,宫腔整体回声均匀。子宫活动度尚可,左侧卵巢大小2.8 cm×1.5 cm×2.4 cm,右侧卵巢大小3.2 cm×1.6 cm×2.6 cm。CDFI:宫体部靠后壁低回声结节内及周边均可见点状血流信号。超声提示:1.子宫增大;2.子宫多发瘤(M1为粘膜下,2型;M2、M3为肌壁间,3型;M4、M5为肌壁间,4型)。2022年11月14日在该院行宫腔镜检查+子宫内膜活检术,宫腔形状轻度异常,宫腔中下段相对较开阔,前壁坡状稍内凸,中上段相对较窄,双侧宫角稍深;宫腔内膜,内膜粉黄色,腺体开口可见,双侧输卵管开口可见。2022年11月18日病理结果提示:(子宫内膜)CD138阳性细胞数2个/42个高倍镜视野,结合组织活检切片,诊断为增生期子宫内膜。2023年1月7日患者就诊我院生殖中心门诊,复查阴道彩超示:子宫体大小为6.2 cm×6.7 cm×5.9 cm,形态饱满,包膜欠光滑,子宫前、后壁见多个(约5~6个)低回声团块,边界尚清,部分呈融合状,最大4.5 cm×4.5 cm×3.8 cm,位于子宫后壁,一侧突向内膜,一侧部分突出浆膜层,可见血流信号,血流阻力指数0.59(图1),子宫内膜厚0.6 cm,宫内未见节育环声像,宫颈不大,回声均匀;双附件,双侧卵巢回声可见,双附件未见明显包块;盆腔内未见液性区;符合子宫肌瘤声像图改变。建议先手术处理子宫肌瘤,以“女性不孕,子宫肌瘤”收入我院生殖医学病区。既往人流一次,孕1产0,平素月经规律,经量均正常,无痛经。

子宫前、后壁见多个(约5~6个)低回声团块,边界尚清,红色圈内为子宫肌瘤。
入院后排除手术禁忌症,在全麻下行经腹子宫肌瘤切除术,术中见腹腔无腹水,大网膜与子宫后壁及双侧附件广泛膜状粘连。妇科检查:子宫如孕80 d大小,质韧,活动好,后壁稍突起,双侧附件区未扪及异常。子宫左后壁见一直径约6.0 cm凸向浆膜层。术中大体标本:肿瘤病灶共计3个,以一个直径约6 cm肿瘤病灶为中心,色灰白,质韧,表面光滑;剖视其内有一枚直径约3 cm肌核,色灰黄,质软,呈鱼肉样改变;其右侧壁见直径约2.0 cm肌核,色灰白,质韧,表面光滑(图2)。向患者家属交代病情后要求等术后石蜡病理结果明确后再扩大手术。石蜡标本病理结果提示:(子宫)子宫内膜间质肉瘤(低级别),平伴滑肌分化及梗死,脉管侵犯(+)。免疫组化结果:肿瘤细胞Vimentin(+++),CD10(+++),ER(+++),PR(+++)SMA(+),CK(偶见+/-),Desmin(-),结合CD34标记结果脉管内皮(+)提示肿瘤侵犯脉管(图3、图4)。术后诊断为:子宫内膜低级别间质肉瘤(Ib期)。补充手术治疗,行腹腔镜下全子宫+双侧附件切除术+盆腔淋巴结清扫术。术后病理提示子宫、附件及盆腔淋巴结均未见肿瘤累及。

子宫后壁完整切下来的肿块,直径约6.0 cm(红色箭头),剖视肿块内见一黄色病灶(黄色箭头),为鱼肉样,直径约3.0 cm,肿块表面右侧壁见直径约2.0 cm病灶(绿色箭头),质韧,表面光滑。

A:CD10免疫组化结果阳性(100×);B:CD34免疫组化结果阳性(100×);C:ER免疫组化结果阳性(200×);D:PR免疫组化结果阳性(200×)。
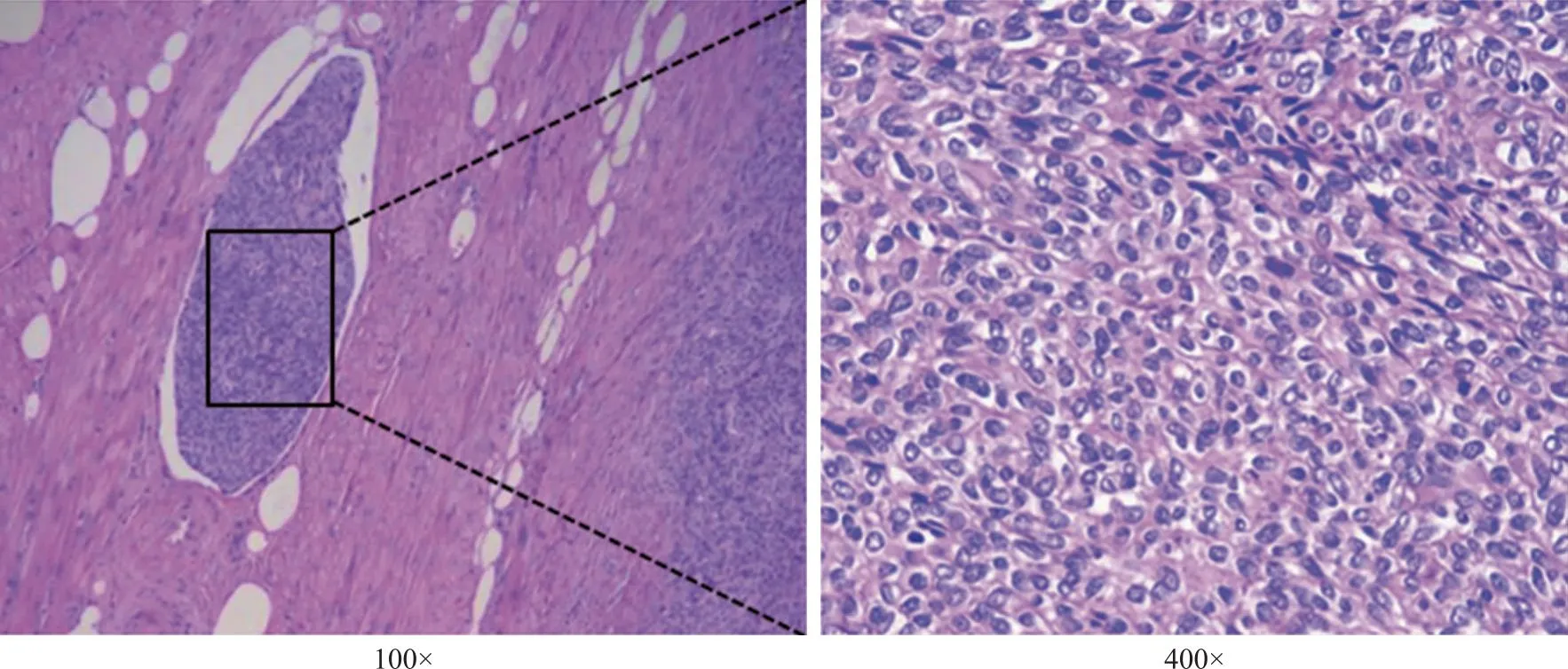
100倍视野下可见肿瘤细胞在螺旋动脉周围呈螺旋状排列,似增生期子宫内膜间质细胞,呈岛状弥漫浸润肌层;400倍视野下,瘤细胞呈均一的短梭形,胞浆少,异型性小。
二、讨论
子宫内膜间质肉瘤(endometrial stomal sarcoma,ESS)是来自于子宫内膜间质细胞的恶性肿瘤,由于缺乏临床症状和特异性影像学特点,且生长速度缓慢,故术前诊断该病比较困难,经常与良性的子宫肿瘤,如子宫肌瘤、子宫腺肌瘤等难以区别。ESS发病较少见,包两个类型,低级别ESS(low-grade endometrial stomal sarcoma,LGESS)和高级别ESS(high-grade endometrial stomal sarcoma,HGESS)。LGESS发病率不足子宫恶性肿瘤的1%,是第二常见的子宫间叶源性恶性肿瘤,仅次于子宫平滑肌肉瘤[1]。
ESS常常无特异性的临床表现,诊断性刮宫或子宫内膜活检虽有助于诊断,但敏感性较差。影像学检查无论是B超、CT、MRI或PET/CT,都难于在术前区分肿瘤的良恶性。MRI弥散加权成像对肿瘤的定位和定性有帮助,但结果尚待证实。由于LGESS生长缓慢,临床多见远期复发,因而需要长期随访。复发部位以盆腔及腹腔多见,肺和阴道少见[2-7]。
术后确诊ESS者需进行ER和PR的检验以鉴别是LGESS还是HGESS。LGESS的治疗原则以手术为主,内分泌治疗、化疗和/或放疗为辅[8-12]。LGESS的标准术式是全子宫切除术及双侧附件切除术,一般不常规行系统性盆腔及腹主动脉旁淋巴结切除术,但术中应予探查,有淋巴结肿大或可疑转移应予切除。由于ESS常被误诊为子宫良性疾病,在实施手术后病理学检查才得以确诊,故多数患者需补做手术[13-16]。
通过此病例,我们可以看到,该患者有10年的的子宫肌瘤病史,但无任何症状,子宫肌瘤增大至直径约6 cm,因有备孕需求,拒绝手术,选择了海扶治疗。仍然未受孕后行辅助生殖技术助孕,先后移植胚胎两次均失败,拟进行第3次冷冻胚胎移植时,彩超提示肌瘤直径达7 cm,生殖中心建议切除子宫肌瘤后再行FET。术后病理确诊为LGESS。ESS在影像学检查方面缺乏特异性,与子宫肌瘤在术前难于区别,因此临床医生也要足够重视和警惕进行性增大的子宫肌瘤,存在恶变的可能。对于生育年龄的妇女也应建议患者尽早手术明确病理,避免盲目观察,延误诊治,造成危及患者生命的严重后果。该例患者未重视进行性缓慢增大的子宫肌瘤,多次因备孕放弃手术,延误治疗时机,造成肿瘤侵犯子宫后壁肌层及周围脉管,无法保留子宫。如果患者愿意尽早手术确诊为早期LGESS,若当时未发生子宫脉管外转移,或许可选择保留子宫,行胚胎移植完成生育后再切除子宫。
虽然患者多次的彩超结果均提示病灶为子宫肌瘤,但临床医师还应该关注超声图中的血流阻力指数的变化,若血流阻力指数进行性降低,则需警惕肌瘤恶变可能,必要时行MRI检查。本例患者2022年11月12日外院彩超提示宫体部靠后壁低回声结节内及周边均可见点状血流信号;2023年1月7日我院彩超提示可见血流信号,血流阻力指数0.59。研究提示肌瘤阻力指数(RI)与肌瘤大小之间呈负相关,高速低阻力血流的多普勒彩色超声检查常见类型的包括:瘤体在2~4 cm 的小肌瘤,超声表现为星点状血流;瘤体在4 cm 以上的较大肌瘤,超声表现为具有丰富血供,多位于黏膜下,具有典型酷似闪烁的“彩球”样血流信号。当子宫可见动脉阻力降低或者阻力指数小于0.8时提示肌瘤在生长,而当阻力指数小于0.4 时则需警惕肌瘤恶变的发生[17]。
此外,无论手术采取的是开腹还是腹腔镜,都一定要有无瘤防御的观念,避免医源性肿瘤种植或扩散。对影像学提示进行性增大的子宫肌瘤,应慎重采用海扶治疗。该例患者在2年前行海扶治疗后肌瘤并未缩小,且进行性增大。如果患者尽早行手术治疗就能尽早确诊肿瘤类型,也许可以避免肿瘤累及到子宫浆膜层。
LGESS常发生于多囊卵巢、长期使用雌激素或三苯氧胺的女性。对于子宫肌瘤合并不孕的患者在行辅助生殖助孕治疗时,促排卵过程中产生的大量雌激素会刺激子宫肌瘤迅速增大,医生应警惕是否可能为恶性肿瘤,即使患者生育愿望强烈,从患者生命安全角度出发,应先进行手术明确肿瘤性质和分期,再行FET。
在伦理方面,本案例中患者较为特殊,为不孕年轻女性,至今与配偶没有孩子,行辅助生殖助孕治疗,移植失败两次,现剩有一枚非优质冷冻胚胎。术中发现肿瘤病灶从宫腔内膜累及到后壁浆膜层,完整切除肿块后,子宫后壁仅由一层浆膜层覆盖,缺乏肌层,成形后的子宫也不再适合生育,且术后病理确诊为LGESS,有脉管浸润,需补充行子宫+双侧附件切除术,无法保留生育能力。现患者已经切除子宫和附件,无法移植胚胎,如何处理冷冻胚胎也存在争议。
综上,对于进行性增大的子宫肌瘤,临床医生应该提高警惕,尽早手术明确病理,以免延误诊治时机。对于育龄期女性,要考虑其生育力保留的问题,避免留下遗憾。

