补肾疏肝宁心汤联合针刺治疗肾虚肝郁型绝经综合征
刘红霞,吴海燕,昌恩惠,卢 坡,金 焱,方宝平
(铜陵市中医医院,安徽 铜陵 244000)
绝经综合征(menopausal syndrome,MS)是由于女性卵巢功能衰退,雌激素分泌波动性减少和永久性低下导致的一系列临床证候群,常见临床表现有月经紊乱、潮热出汗、失眠、精神疲惫、焦虑抑郁、烦躁不安、记忆力下降等[1],这些症状严重影响更年期妇女的身心健康,影响其工作与生活。调查显示,目前我国更年期妇女约1.3 亿,到2030 年将接近3 亿,其中超过85%的女性会出现绝经相关症状[2],因此,如何改善绝经综合征患者的临床症状,改善其生活质量具有重要社会意义。目前,现代医学对绝经综合征以绝经激素治疗为主要治疗手段,绝经激素治疗虽能显著改善患者潮热出汗等临床症状,但因其可出现子宫出血、乳房胀痛、抑郁或易怒等性激素的不良反应,长期服用还存在增加血栓、子宫内膜癌和乳腺癌的风险[3],而且患者需要定期进行肿瘤筛查,因此大大限制了性激素的使用范围。近年来,随着中医大力发展,中医药对于该病的治疗效果也逐渐受到医生与患者的重视。绝经综合征在中医学理论中被称为绝经前后诸证,中医认为本病的发生与肾气衰微、天癸枯竭、冲任二脉虚衰[4]密切相关,肾虚为本病的核心病机,并且涉及心、肝、脾等脏腑[5],中医治疗本病多采用滋阴补肾、柔肝潜阳、宁心安神等治法。本研究对补肾疏肝宁心汤联合针刺疗法在治疗肾虚肝郁型绝经综合征中的临床效果进行研究,现报道如下。
1 资料与方法
1.1 一般资料 以2021 年1 月-2023 年3 月铜陵市中医院收治的肾虚肝郁型绝经综合征患者60 例作为研究对象,随机分为观察组与对照组,各30 例。观察组,患者年龄41 ~55 岁,平均年龄为(48±2.638)岁,病程为2 ~18 个月,平均病程时长(8.54±7.062)月。对照组,患者年龄42 ~55 岁,平均年龄为(48.14±2.417)岁,病程为1 ~18 个月,平均病程时长(8.61±6.966)个月。比较2 组患者的一般资料差异无统计学意义(P>0.05),具有可比性。研究通过医院医学伦理委员会的审核与批准(伦理批准号:2020-01),患者及家属知晓研究内容并签署知情同意书。
1.2 诊断标准
1.2.1 西医诊断标准 参考《妇产科学(第九版)》[6]教材,《国际中医临床实践指南更年期综合征(2020-10-11)》[7],并结合临床,拟定绝经综合征的西医诊断标准,从临床症状和血清内分泌激素两方面进行诊断。常见临床症状:1)出现月经紊乱或已绝经者;2)有潮热、出汗等血管舒缩症状;3)有烦躁易怒,多梦少眠,抑郁,焦虑等精神神经症状,4)有尿频、尿失禁,反复发作膀胱炎、阴道炎等泌尿及生殖系统症状。血清内分泌激素指标:绝经过渡期,血清FSH >10 IU/L,提示卵巢储备功能下降。闭经,FSH >40 IU/L 且E2<10 ~20 pg/mL,提示卵巢功能衰竭。
1.2.2 中医诊断标准 参照《中医妇科学(第九版)》[8]教材及《中药新药临床研究指导原则(试行)》[9]的相关内容,拟定“肾虚肝郁型”绝经综合征的中医诊断标准。主症:1)潮热出汗;2)烦躁易怒或精神抑郁;3)腰膝酸痛。次症:1)月经紊乱或闭经;2)头晕健忘;3)耳鸣;4)失眠多梦;5)目睛干涩;6)胸胁胀痛;7)舌红少苔,或薄苔或薄黄苔,脉细或细数或弦细数。诊断标准中需同时具备主症及3 项及以上次症进行判断,参照舌脉进行诊断。
1.3 纳入标准 本研究将符合前述西医及中医诊断标准的41 ~60 岁的女性绝经综合征患者,询问并愿意参加本临床研究,告知病情并签署知情同意书并可随访者纳入为研究对象。
1.4 排除标准 本研究排除了雌激素依赖性肿瘤患者;阴道不规则流血尚未治愈者;患有卵巢器质性病变或双侧卵巢已切除者;患有或疑有乳腺肿瘤者;合并有严重心脏或肝脏等疾病者;体质过敏者;近3 个月使用一些性激素类药物或者可能会影响体内性激素水平药物的患者;中途退出本研究者的研究数据。
1.5 治疗方法 对照组,若为未绝经者,予口服克龄蒙,从月经第5天开始服,先服白色,白色服完服红色,连续服用21 d,重复3 个月经周期;停经者纳入病例日开始服用,服法同前。绝经者予替勃龙,每日1 片,连服3 个月。
观察组,予补肾疏肝宁心汤联合针刺治疗。补肾疏肝宁心汤:生地黄15 g,山药10 g,山萸肉10 g,白芍10 g,菟丝子10 g,续断10 g,钩藤10 g(后下),茯神10 g,合欢皮10 g,莲子心5 g,浮小麦15 g,生龙齿20 g(先煎),炙甘草6 g。诸药以600 mL 清水进行浸泡煎煮,留汁约150 mL,每日早晚饭后半小时各服1 次,每日1 剂。未绝经者经净3 日开始服用,连服14 d,重复给药3 个月。绝经者病例纳入后开始服用,连服14 d,重复给药3 个月。针刺治疗:主穴为心俞、肝俞、肾俞、子宫、三阴交、神门、照海、安眠。肝火扰心者加行间、侠溪;肝阳上亢者加风池、太冲;肾阳不足加关元、命门;痰气郁结加丰隆、中脘。常规消毒后,选用华佗牌0.30 mm×40 mm 规格针灸针,主穴平补平泻,配穴按虚补实泻法操作,留针每次30 min。未绝经者,经净3 天后开始针刺,已绝经者,病例纳入后开始针刺,每日1 次,14 d 为1 个疗程,重复3 个月。
1.6 观察指标 1)分别于治疗前、治疗结束时、停治疗3 个月记录2 组患者的Kupperman 症状评分表的积分,症状积分在20 分以下,20 ~35 分及大于35分分别判定为轻度,中度及重度。2)分别于治疗前、治疗结束时、停治疗3 个月记录2 组患者的匹兹堡睡眠质量指数总分,该分值范围0 ~21 分,总分≥6 分时说明睡眠质量较差,分数越高说明睡眠障碍越严重。3)采集2 组患者的治疗前、治疗结束时、停治疗3 个月晨起空腹静脉血5 mL,采用化学发光酶免法测定患者黄体生成素、血清雌二醇及卵泡刺激素水平。
1.7 疗效判定标准 根据改良Kupperman 评分法判定疗效,疗效指数n= [(治疗前评分-治疗后评分)/治疗前评分]×100%
疗效指数n≥90%表明治疗后症状消失,判定为痊愈;66.7%≤n<90%时,表明治疗后症状部分消失,判定为显效;30%≤n<66.7%时,表明治疗后症状有所缓解,判定为有效;n<30%表明治疗后症状无明显改善或仅有部分改善判定为无效;总有效率为痊愈、显效与有效病例数占总病例数的百分比。
1.8 统计学方法 应用SPSS 22.0 统计软件进行统计分析,计量资料采用t检验,计数资料采用χ2检验,以P<0.05 表示差异有统计学意义。
2 结果
2.1 2 组临床疗效比较 见表1。

表1 2 组临床疗效比较(n = 30) 例
2.2 2 组治疗前后改良Kupperman 症状评分比较 见表2。
表2 2 组治疗前后改良Kupperman 症状评分比较(± s,n = 30) 分

表2 2 组治疗前后改良Kupperman 症状评分比较(± s,n = 30) 分
注:与同组观察前比较,# P <0.05;与治疗3 个月和停药3 个月对照组比较,△P <0.05
组别 时间 Kupperman 评分对照组观察前 27.33±5.85治疗3 个月 9.13±8.62#停药3 个月 16.73±8.63#观察组观察前 28.33±6.75治疗3 个月 5.30±4.08#△停药3 个月 5.50±4.10#△
2.3 2 组治疗前后PSQI 评分比较 见表3。
表3 2 组治疗前后PSQI 评分比较(± s,n = 30) 分
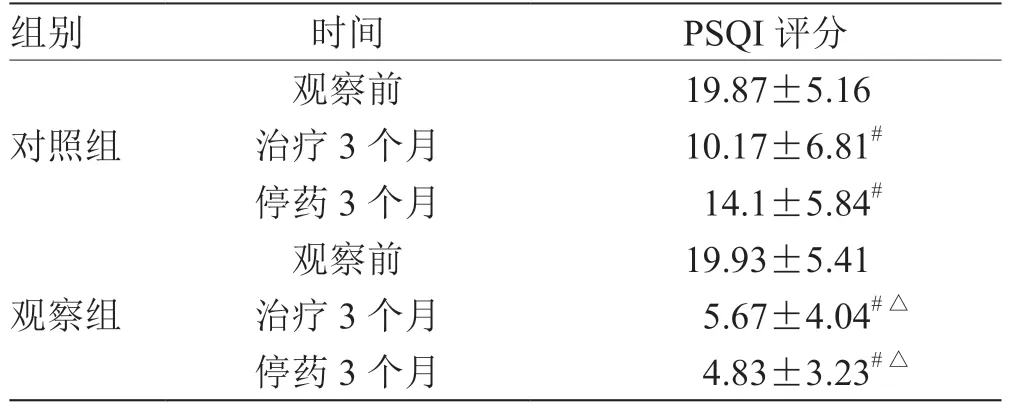
表3 2 组治疗前后PSQI 评分比较(± s,n = 30) 分
注:与同组观察前比较,# P <0.05;与治疗3 个月和停药3 个月对照组比较,△P <0.05
组别 时间 PSQI 评分对照组观察前 19.87±5.16治疗3 个月 10.17±6.81#停药3 个月 14.1±5.84#观察组观察前 19.93±5.41治疗3 个月 5.67±4.04#△停药3 个月 4.83±3.23#△
2.4 性激素水平比较 见表4,表5,表6。
表4 2 组治疗前后黄体生成素(LH)的比较(± s,n = 30) MIU/mL
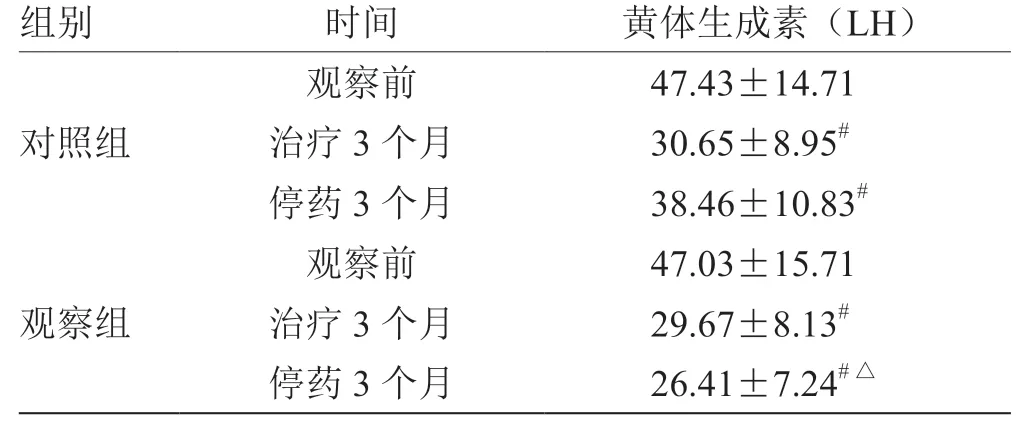
表4 2 组治疗前后黄体生成素(LH)的比较(± s,n = 30) MIU/mL
注:与同组观察前比较,# P <0.05;与停药3 个月对照组比较,△P <0.05
组别 时间 黄体生成素(LH)对照组观察前 47.43±14.71治疗3 个月 30.65±8.95#停药3 个月 38.46±10.83#观察组观察前 47.03±15.71治疗3 个月 29.67±8.13#停药3 个月 26.41±7.24#△
表5 2 组治疗前后卵泡刺激素(FSH)的比较(± s,n = 30) MIU/mL

表5 2 组治疗前后卵泡刺激素(FSH)的比较(± s,n = 30) MIU/mL
注:与同组观察前比较,# P <0.05;与停药3 个月对照组比较,△P <0.05
组别 时间 卵泡刺激素(FSH)对照组观察前 51.83±17.52治疗3 个月 32.35±8.96#停药3 个月 40.31±11.33#观察组观察前 52.92±18.44治疗3 个月 28.13±9.63#停药3 个月 25.17±7.02#△
表6 2 组治疗前后雌激素(E2)的比较(± s,n = 30) ng/mL

表6 2 组治疗前后雌激素(E2)的比较(± s,n = 30) ng/mL
注:与同组观察前比较,# P <0.05;与停药3 个月对照组比较,△P <0.05
组别 时间 雌激素(E2)对照组观察前 15.51±6.38治疗3 个月 31.78±8.27#停药3 个月 18.84±5.91#观察组观察前 16.76±4.77治疗3 个月 33.27±5.98#停药3 个月 31.36±5.55#△

表6 2 组治疗前后雌激素(E2)的比较(± s,n = 30) ng/mL
2.5 安全性评价 2 组均无出现肝肾功能异常情况发生,其中对照组出现6 例服药后恶心不适,观察组未出现不良反应的发生。
3 讨论
更年期是女性生命中必经的一个过渡阶段,此期间,女性卵巢功能逐渐衰退,雌激素(E2)水平下降,卵泡刺激素(FSH)升高,是绝经综合征主要发病机制[10],月经紊乱、潮热、盗汗、睡眠障碍是常见临床表现[11]。绝经综合征的一般治疗手段包括心理疏导、建立健康生活方式、镇静药物以助眠、口服谷维素药物疗法等治疗。最主要的治疗手段为绝经激素治疗,是针对其发病原因进行外源性激素补充治疗,具有较好疗效。临床表明,替勃龙可明显改善绝经期潮热出汗、睡眠障碍等症状,改善患者E2、FSH 及LH 水平[12],克龄蒙亦能满足绝经期妇女维持正常生理机能的激素需求,对绝经综合征效果良好[13]。激素疗法虽有效,但存在增加心血管疾病、子宫内膜癌、乳腺癌等临床风险,因此临床使用受到限制,这是临床医生需要面对的问题。
绝经综合征,中医称之为“绝经前后诸证”,古代医籍中没有针对此病的专题论述,根据其临床表现多将本病划入“脏躁”“百合病”“郁证”“不寐”“年老血崩”等范畴。《金匮要略·妇人杂病脉证并治》载:“妇人脏燥,喜悲伤欲哭,像如神灵所作,数欠伸。”《傅青主女科》云:“经水出诸于肾”,《素问·上古天真论》言:“七七任脉虚,太冲脉衰少,天癸竭,地道不通,故行坏而无子”,《素问·阴阳应象大论》云:“年四十,而阴气自半也,起居衰矣”。可见,绝经期女性肾阴已亏,冲任脉虚,故而月经逐渐停止,生殖能力消失,是绝经综合征发病基础。张景岳《妇人规》言:“冲任之血又总阳明水谷之所化,故月经之本所重在冲任,所重在心脾生化之源”强调调理冲任重在脏腑气血的生化,需重视脾胃。《临证指南医案》谓:“女子以肝为先天”,肝主藏血、主疏泄,喜调达而恶抑郁,本病的发生与肝气郁结也有紧密关系。《备急千金要方》言:“女子嗜欲多于丈夫,感情倍于男子,加之慈爱恋惜,嫉妒忧恚,染着坚牢,情不自抑。”《景岳全书·妇人规》也言:“妇人幽居多郁,常无所伸,阴性偏拗,每不可懈。”由是可见,女人天性多肝郁。现代女性由于生活压力增大,需要平衡家庭与工作,更加容易情志抑郁,因此现代女性肝郁情况更加多见。此外、肝肾同源,肝木的柔和依赖肾水之滋养,《类证制裁》谓:“肝主藏血,血燥则肝急,凡肝阴不足,必得肾水以滋也,血液以濡之,味取甘凉。”因此古人对于本病的治疗重在调脏腑、和气血,尤注重肝、脾、肾三脏。
现代医家根据中医基本理论,吸收古人经验,治疗本病取得较好疗效。王慧锦等[14]认为本病的发生以肾阴虚为本,肝阳上亢、心火不宁为标,是为本虚标实,以六味地黄丸合生脉散加减,佐宁心安神药,取得较好疗效。李新玲[15]认为肝肾阴虚,肝气郁结是本病的重要病机,临床使用滋养肝肾、柔肝解郁、宁心安神药物,结果显著改善患者Kupperman 量表评分与PSQI 评分,增加患者血清E2和β-EP 含量。孙凤丹等[16]使用养心、疏肝、补肾法治疗绝经综合征,发现此方案能显著改善患者临床症状,改善性激素水平。中药治疗绝经综合征疗效确切,针刺亦能取得良好效果。周文俊[17]采用甘麦大枣汤加味配合针刺治疗围绝经期综合征,76 例患者随机分为观察组与对照组,观察组使用药方为:小麦 30 g,甘草 9 g,大枣 5 枚,白术 10 g,黄芪 15 g,茯苓 10 g,薏苡仁 10 g,陈皮 10 g,法半夏 10 g;针刺穴位为:太溪、太冲、三阴交、关元、气海、中脘、内关、丰隆、神门、百会、四神聪等。对照组采用常规西医治疗,结果显示,观察组的临床疗效明显高于对照组。另有研究显示,“滋水涵木”针法可降低绝经综合征患者的Kupperman 评分表,升高E2水平,提高体内去甲肾上腺素、5-羟色胺等物质,改善患者精神情绪症状[18]。而且相对激素而言,针刺治疗不良反应低,效果良好,患者更易耐受[19],简单实用,易于推广。
本研究使用补肾疏肝宁心汤结合针刺治疗,针药并用,滋阴补肾、柔肝疏肝、宁心安神效果更佳,取效更好。补肾疏肝宁心汤以生地黄为君药,大补肾水真阴之不足[20],以山药补脾阴、山萸肉养肝阴,以助生地黄补肾养阴之效,二药共为臣药;配以续断肝肾同补,菟丝子阳中求阴,白芍养阴柔肝,合欢皮疏肝安神,钩藤平肝潜阳,莲子心清心火,龙齿、茯神镇静安神以助眠,浮小麦养心止汗,共为佐药;炙甘草调和诸品为使药。诸药合用,共奏滋阴补肾、柔肝疏肝、宁心安神之效。针刺方面,取心俞、肝俞、肾俞、三阴交,调补心肝肾三脏气血,为治本之用;神门是心经的输穴、原穴,能调节心脏功能,疗失眠[21];照海是肾经穴位,具有滋阴补肾的功效,且照海通阴跷脉,可治失眠;子宫为经外奇穴,改善胞宫功能;安眠为经外奇穴,可助眠。针刺这些穴位,具有心、肝、脾、肾同补,养阴补肾、安神助眠的功效,与肾虚肝郁型绝经综合征病机相一致,因此与补肾疏肝宁心汤合用,对肾虚肝郁型绝经综合征患者具有良好效果。
本观察结果表明,补肾疏肝宁心汤结合针刺疗法能有效改善肾虚肝郁型绝经综合征患者的潮热出汗、睡眠障碍等临床症状,在改善Kupperman 评分及匹兹堡睡眠质量评分方面要优于现代医学的绝经激素治疗,治疗效果良好,临床值得推广应用。

