基于格林模式的健康教育在妊娠期糖尿病患者自我管理中的应用
刁晓丽 李晓红 迟俊涛 汤蕙瑜 孙春笑
烟台毓璜顶医院,烟台 264000
妊娠期糖尿病(GDM)是在妊娠前糖代谢正常,妊娠期才出现的糖尿病,是妊娠期常见疾病之一〔1〕。国际糖尿病组织调查显示:2015年全球约1900万孕妇患有GDM,患病率为16.2%〔2〕。2019 年发表的一项研究显示,我国GDM的总发病率约为14.8%〔3〕。近年来,随着中国“三胎”政策的全面放开,高龄孕妇的增多,生活习惯的改变,GDM的发病率日益增高,GDM不仅增加母儿发生近、远期并发症的风险,还加重了家庭和社会经济负担〔4-5〕。系统综述显示,在围生期采取有效的干预措施,孕期血糖控制良好者,妊娠期大部分母儿不良并发症是可以避免的〔6〕。因此,为GDM孕妇制订有效的健康干预计划对血糖控制和母婴合并症的预防至关重要。格林模式是1980 年由健康教育学专家Lawrence W.Green提出的并逐渐补充完善的健康教育模式〔7-8〕。该模式基于社会学、流行病学、预防医学、心理学、教育学等多学科相结合的模式进行评估,从多维度、多视角分析影响健康问题的相关风险因素,并将这些因素归纳为倾向、促成及强化因素,从而制订全面、系统、有效的干预方案,最后加以实施与评价〔9〕。同时在健康教育的过程中,评估、执行及评价一直贯穿其中。相关研究证实,基于格林模式的健康教育在健康行为促进和疾病管理等方面取得了满意效果〔10-11〕。本研究基于格林模式的健康教育对GDM孕妇进行干预,取得了较好的效果。
1 对象与方法
1.1 研究对象
本研究采用历史对照研究法,选取2020年4月至2020年7月在烟台毓璜顶医院建档、孕24~28周被诊断为妊娠期糖尿病(GDM)并计划在该院分娩的206例GDM患者为研究对象。其中2020年4月~5月就诊的GDM患者为对照组,2020年6~7月就诊的GDM患者为干预组。纳入标准:①符合GDM诊断标准〔12〕;②单胎妊娠;③无精神病史,语言交流正常,可积极配合治疗;④同意参加本研究。排除标准:①既往有糖尿病病史的孕妇;②医学指征相关的身体活动受限的孕妇;③急性并发症的孕妇。本研究已经通过该院伦理委员会批准。两组GDM患者在年龄、文化程度、职业、家庭月收入、医疗费用支付方式、孕周等方面比较差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组GDM 患者一般资料比较
1.2 实施干预方案
1.2.1对照组干预措施 对照组实施常规健康教育:①GDM孕妇产检时由医生口头讲解GDM 治疗方法、饮食控制、运动指导、血糖监测及不良妊娠结局。②举办妊娠期糖尿病健康知识讲座作为医生教育的补充和强化,每周一次,每次40 min,内容包括:妊娠期糖尿病科普知识、合理膳食指导、运动指导、妊娠期体质量管理、血糖监测、心理疏导,并发放妊娠期糖尿病指导手册。③电话随访,每个月1 次,共6 次,询问孕妇饮食控制、运动、血糖监测等自我管理行为状况,如有疑惑予以解答,并督促GDM孕妇按时复诊。
1.2.2试验组干预措施 在对照组的基础上行基于格林模式健康教育。(1)组建健康教育团队。人员包括产科医生1名、营养师1名、孕妇学校老师1名、门诊护士1名、糖尿病专科护士2名。职称分布:高级职称2人、中级职称3人、初级职称1人;学历分布:博士2人、硕士2人、硕士在读1人、本科1人。(2)评估:此团队在了解GDM相关指南及管理政策的基础上,通过一般资料问卷、妊娠期糖尿病知识问卷、自我效能量表、自我管理行为量表、社会支持量表对研究对象进行社会学、流行病学、行为环境、教育与组织、政策管理方面全面评估,归纳总结影响GDM患者自我管理的倾向、促成和强化因素。①倾向因素:缺乏GDM相关知识(GDM的病因、高危因素、母胎并发症、孕期如何合理饮食、运动等);缺乏战胜疾病的信心;自我管理行为水平差(膳食结构不合理、不能坚持运动及监测血糖)。②促成因素:缺乏专业健康教育人员及多学科协作团队;缺乏信息支持(获取知识的渠道单一、人力资源短缺);未提供专科咨询指导。③强化因素:家属及亲朋好友不健康生活习惯的影响;无居家GDM孕妇自我管理监督机制;缺乏完善的随访体系。(3)根据倾向、促成和强化三大影响因素,制定干预组的健康教育计划。
干预组健康教育计划:倾向因素分为知识培训和行为指导:(1)知识培训:专题讲座:每个月两次,每次30~40 min,共6次。①GDM的病因、高危因素、母胎并发症、血糖和血压控制目标、正确血糖监测的方法;②孕期营养与妊娠期糖尿病的关系,妊娠期糖尿病该怎么吃?③孕期如何合理运动,提供具体的运动类型、频率、强度及注意事项;④妊娠压力对母婴健康的影响,获取缓解压力的信息渠道及方法;⑤肥胖与妊娠期糖尿病的关系,使孕妇意识到控制体重的必要性;⑥妊娠期糖尿病对母子远期并发症的影响,告知产后血糖筛查的重要性,关注自我健康。(2)行为指导:成立妊娠期糖尿病一日门诊:每月一次。①饮食指导:营养医师基于孕妇BMI及孕周制定饮食方案,采用食物模型、餐盘及手掌法类比食物用量,由膳食科提供营养餐,亲身体验食物交换及对能量需求有了感性认识;②运动指导:观看孕期运动操,由孕妇学校老师带领GDM患者一起练习并将运动操视频上传至微信群里,坚持运动的益处;③血糖监测:引导孕妇学习并掌握正确测血糖技能。
促成因素:建立“糖妈妈”微信群:①科普推送:每周至少推送一次GDM相关知识包括孕期营养需求,GDM患者可以跨越时间和空间的障碍,随时随地浏览学习。②线上交流:每天19∶00~20∶00 提供在线咨询服务,解答GDM患者的疑问,鼓励血糖控制好的患者在线分享管理经验,相互鼓励,为其树立信心,激发行为改变动机。③资源共享:GDM患者可以邀请家属加入微信平台,共同学习妊娠糖尿病及护理相关知识;发放GDM自我管理日记本:由产科门诊为GDM患者发放,将每日饮食种类及量、运动方式、时间、体重、血糖值等真实的数据记录在自我管理日记上,能时刻提醒和督促自己改变生活上的不良习惯,同时在产检时将这些记录提供给医务人员,双方共同探讨血糖不达标的原因及解决的方案,促使干预对象良好行为的形成。
强化因素:联合家庭干预:邀请GDM患者的家属参加知识培训,提升家属对 GDM的认识水平,为患者提供了良好的家庭氛围并监督其健康行为的实行;利用随访平台全程干预:通过电话、微信及电子病历系统整合随访人群的基本信息构建信息化管理平台进行随访,及时跟进指导、答疑,以巩固效果。
1.3 调查方法
1.3.1调查工具 ①一般资料和疾病相关资料问卷:由研究者自行设计,主要包括年龄、民族、文化程度、职业、孕期工作状态、家庭月收入、医疗费用支付方式、孕周、受孕方式、产次、糖尿病家族史、参加糖尿病一日门诊、GDM自我管理日记、住院控糖经历、获取知识的途径。②GDM知识调查问卷:采用2018年李兆生〔13〕改编的《妊娠期糖尿病孕妇自我管理知识》,共15题,包括GDM定义、高危因素、母胎并发症、饮食和运动管理、血糖和血压控制目标、低血糖的预防等,总分24分。该量表的Cronbach α系数值为0.83,具有较好的信度和效度〔14〕。③GDM自我效能量表:采用Lorig等〔15〕设计,该量表包括饮食、运动、血糖和病情控制等多个方面的自我效能,共8个条目。各个条目均采用1~10级评分法,选项从“完全没有信心做到”(1分)到“完全有信心做到”(10分),总分8~80分,该量表己被广泛使用,本量表内容效度CVI=1.00,Cronbach α系数为0.93。④GDM自我管理行为量表:采用程贤鹦等〔16〕修订的妊娠期糖尿病自我管理行为量表,包含膳食行为、运动行为、血糖监测、药物治疗、体重管理、定期复查6个维度,总共24个条目。采用7分制计分,所有条目用天数计分,0~7 d分别赋值0~7分(定期复查条目除外,为判定题,否代表0分,是代表7分)。量表的内容效度为0.8,重测信度为0.86。⑤社会支持量表:采用糖尿病管理评定量表(DCP)中的第五部分-社会支持量表〔17〕。该量表由患者需要的支持、目前得到的支持和患者对支持0的认识3个维度组成,共18个条目,该量表的Cronbach α系数为0.73。
1.3.2调查方法 调查前,先对护理人员进行统一培训;然后由护理人员向调查对象讲解调查目的及填写方法;调查对象签署知情同意书后,独立完成问卷填写。为保证问卷的完整和有效,问卷完成后当场收回,由护理人员当场核对有无遗漏或填错,如有问题,可当场补齐或纠正。
1.4 统计学方法
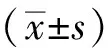
2 结果
2.1 两组患者干预前后GDM知识、自我效能、自我管理行为得分比较
干预前两组GDM患者知识、自我效能、自我管理行为各得分比较,差异无统计学意义(P>0.05),干预3个月,两组GDM患者知识、自我效能、自我管理行为各得分均上升,且干预组GDM患者得分高于对照组,差异有统计学意义(P<0.05),见表2。
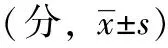
表2 两组GDM患者干预前后GDM知识、自我效能、自我管理行为得分比较
2.2 两组GDM患者干预前后空腹血糖(FBG)、餐后2 h血糖(2 h PBG)、糖化血红蛋白(HbA1c)水平比较
干预前,两组GDM患者血糖水平比较差异无统计学意义(P>0.05);干预3个月后,两组GDM患者的FBG、2 h PBG、HbA1c水平均降低,且干预组GDM患者的血糖水平均低于对照组,差异均有统计学意义(P<0.05),见表3。

表3 两组GDM 患者干预前FBG、2 h PBG、HbA1c水平比较
2.3 两组GDM患者干预前后的OGTT值比较
干预前,两组GDM患者OGTT值比较差异无统计学意义(P>0.05);干预6个月后,干预组的103例GDM患者中有93例患者行OGTT试验,对照组的103例GDM患者中有74例患者行OGTT试验,两组进行比较,干预组GDM患者的OGTT值均低于对照组,差异均有统计学意义(P<0.05),见表4。

表4 两组GDM患者干预前的OGTT值比较
3 讨论
3.1 基于格林模式多学科、多角度的评估,为后续干预方案的实施提供科学依据
基于格林模式框架的评估,横向涉及社会学、流行病学、行为环境、教育组织、管理政策五方面的评估,纵向涉及了个人(倾向、促成、强化三大核心因素)和环境(政策、法规等)两方面评估,在本文中通过一般资料问卷(社会学、流行病学评估)、知识-效能-行为问卷(行为环境、教育组织评估)、社会支持量表(行为环境、管理政策评估)和半结构式访谈(社会学评估)的途径得以实施,确保评估的全面性和客观性〔18〕。
同时,将评估出的诸多影响因素,归纳为倾向、促成、强化三大核心因素,为后续实施有效的健康干预方案提供依据〔19〕。本文中,倾向因素是GDM孕妇个人在“知-信-行方面”的缺失;促成因素是外部资源、服务提供的缺乏,如缺少专业健康教育团队、缺乏信息支持等;强化因素是家庭或周边环境的不良影响,缺乏监督机制和随访体系。这三大核心因素从主观、客观、强化三方面的系统性和全面性评估,为制定干预方案奠定良好的基础。
3.2 基于格林模式三大因素,制定核心干预方案,提高GDM患者知识、自我效能、自我管理行为水平,降低GDM患者的血糖值
本文中,通过专题讲座(倾向因素)和“糖妈妈微信群”(促成因素)的多种宣教模式,互相补充,提供充足的知识教育,避免了获取知识渠道的单一性;通过发放GDM自我管理日记本〔20〕(促成因素)对“一日门诊”健康教育(倾向因素)效果的进行检验,促使良好行为习惯的养成;联合家庭干预、随访平台干预(强化因素)监督病人的健康教育行为(倾向因素、促成因素)的执行,避免患者回归社会后健康行为的改变〔21〕。本研究表明,格林模式能有效提高GDM患者血糖控制的效果,通过提高GDM患者的知识、信念的建立来促进行为的改变,提高GDM患者血糖管理及控制的执行力,从而有利于血糖的控制,预防2型糖尿病发生的风险,改善妊娠结局〔22-23〕。本研究结果进一步证实了格林模式干预的显著效果,与何丽芳等〔24〕的研究结果一致。
3.3 基于管理政策在格林模式中的正反馈作用,为干预方案的实施提供保障
积极的管理政策支持,确保格林模式干预措施的实施和可操作性。①通过一日门诊这种针对性强的医疗模式〔25〕,克服现行医疗模式的局限性,节约优化医疗资源,促进了医患之间的有效沟通,提高了GDM孕妇医嘱遵循度,使患者更好配合健康教育治疗;②借助微信、随访平台等新媒体及时性、快捷性、共享性和互动性的特征〔26-27〕,及时调整干预方案及评价效果,保证了病人回归社会后健康教育的持续,强化其自我管理行为,从而提高了GDM孕妇自我健康管理的能力;③跨学科的专门GDM健康教育团队的组建〔28〕,有效整合医疗资源,为GDM的研究及健康干预方案提供人力资源保障,优化教育流程,提高教育效果。
4 小结
基于格林模式的健康教育,全面提高了GDM患者的知识、自我效能、自我管理行为水平,帮助其不良生活习惯的改变和良好自我管理行为的维持;同时,稳定GDM患者血糖值,预防2型糖尿病的发生,改善妊娠结局。为今后广大临床工作者对GDM患者的管理提供了参考和借鉴。本研究存在一定的局限性,如在产后OGTT实验阶段,样本有部分丢失,可能与产妇在产后关注力在婴儿方面较多,对自身健康状况关注较少有关;如本研究样本量较少,同时干预时间仅为6个月,近期效果良好,未进行远期效果监测。因此,格林模式应用于GDM患者自我管理的远期获益仍有较大的探索空间,有待进一步深入研究证实。
利益冲突所有作者均声明不存在利益冲突

