戊二酸尿症I型患者的临床与脑部MRI特征
李志勇 干芸根 方佃刚 林飞飞 周洋洋 谢 娜 曾伟彬 徐守军 李玲琼
戊二酸尿症I型(glutaricaciduria typeI,GA1)是由于戊二酰辅酶A脱氢酶(glutaryl-CoA dehydrogenase,GDH)缺乏导致戊二酸、3-羟基戊二酸等有机酸大量蓄积,从而引起一系列神经系统损害和代谢异常[1-2]。该病国内目前报道较少,很多患儿在临床上未能及时及时获得正确诊断和治疗,本文收集了本院确诊的8例戊二酸尿症I型患者的临床和影像学资料,对其临床及脑部MRI表现特点进行总结分析,以提高对该病的认识。
1 材料与方法
1.1 一般资料2008年5月至2012年11月确诊、治疗并随访的戊二酸尿症I型患者8例。其中男6例,女2例。确诊年龄6个月至8岁之间。
1.2 诊断方法8例患者均接受了详细的病史调查、体格检查和实验室检查,包括GC-MS尿有机酸分析、血氨、血乳酸、血气分析、血糖、肝肾功能、心肌酶谱、尿常规检查。
1.3 脑部磁共振成像MR扫描仪器为GE公司生产的MR-Signa1.5T磁共振扫描仪,所有患者行横断位T1WI、T2WI、FLAIR、DWI以及矢状位T1WI,层厚5mm,层距2mm。其中2例接受了MR增强检查,2例进行了氢质子磁共振波谱(1H-MRS)检查,1例行MRA检查,3例行CT检查。
2 结 果
2.1 临床表现8例患者中男女比例6∶2,发病年龄为出生后1~8个月不等,确诊年龄6个月至8岁,与患者就诊时间有关。主要临床表现为智力发育减退(8例)、运动障碍(8例)、全身性惊厥发作(2例)、慢性腹泻或呕吐(2例)。异常体征包括大头畸形(3例)、肌张力异常(4例),腱反射异常(3例),肝脏增大(1例)。
2.2 实验室检查8例患者尿中戊二酸41.28~846.32ug/mg(正常小于4.00ug/mg)、3-羟基戊二酸0.21~4.31ug/mg(正常不能检出)。8例患者中4例合并代谢性酸中毒,3例高氨血症,1例低血糖,尿常规均未见异常。
2.3 脑部MRI检查8例患者双侧基底节均可见对称性长T1长T2信号,其中6例DWI呈高信号(图1-4),无囊变坏死表现,病变无占位效应,其中2例苍白球受累,3例豆状核受累,3例豆状核和尾状核受累(图6-7)。8例患者中6例可见额颞叶脑萎缩和外侧裂增宽,5例合并脑白质损害,均位于中央白质区,表现为双侧半卵圆中心区或脑室旁白质区对称性长T1长T2信号,FLAIR呈高信号(图9)。另有1例合并双侧大脑脚长T1长T2信号、DWI呈高信号(图10),4例可见硬膜下积液或积血,其中2例FLAIR呈高信号,另2例FLAIR呈低信号。1例可见颞叶蛛网膜囊肿,位于左侧颞极处。
2例进行了氢质子磁共振波谱(1H-MRS)检查,结果显示N-乙酰天门冬氨酸(NAA)峰值降低,胆碱(Cho)峰值升高,NAA/Cr比值下降,Cho/Cr比值升高(图5)。
2例进行了MR增强检查,病变未见强化(图8),1例进行了MRA检查,脑部大血管及其主要分支未见异常表现。
3例行CT检查,可显示额颞叶萎缩,外侧裂增宽,硬膜下积液,基底节及白质区病变未能显示。
3 讨 论
3.1 发病机制戊二酸尿症I型于1975年由Goodman等首次报道,是一种少见的常染色体隐性遗传的先天代谢性疾病,国外报道新生儿患病率约为1/10万[1]。目前研究表明本病的发病机制为戊二酰辅酶A脱氢酶活性缺失,使戊二烯辅酶A转化为戊烯辅酶A受阻,有毒物质过量堆积于血液与组织,排泄到尿,使尿中戊二酸和3-羟基戊二酸的含量增多所致,该类代谢累积物在中枢神经系统内源性生成且不易通过血脑屏障而在脑内蓄积,异常代谢累积物致神经毒性机制主要集中在兴奋性损伤、能量代谢受损和氧化应激三大方面,此外胶质细胞活化、血管损伤、炎症因子等亦协同参与损伤[2-3]。
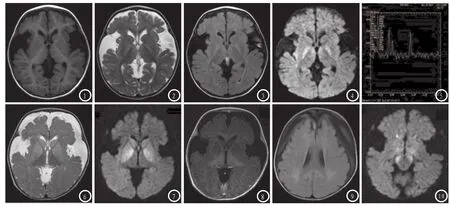
图1-5为同一患者,图1-5分别为T1WI、T2WI、FLAIR、DWI、波谱分析图,表现为双侧苍白球对称性长T1长T2异常信号,FLAIR、DWI高信号;双外侧裂明显增宽;双侧额颞叶萎缩;波谱所示苍白球NAA峰值降低,Cho峰值升高,NAA/Cr比值下降,Cho/Cr比值升高。图6-10为同一患者,图6-10分别为T2WI、DWI、T1WI增强、FLAIR、DWI,表现为双外侧裂明显增宽;双侧尾状核、豆状核对称性长T1长T2异常信号,DWI呈高信号,增强扫描无强化;额、颞部硬膜下积液,FLAIR呈低信号;双侧脑室后角中央白质区FLAIR高信号并双侧大脑脚对称性DWI高信号。
3.2 临床特征本病临床表现没有特异性,常因感染、高蛋白饮食、药物和某些应急刺激诱发发病,出现头围增大、肌张力异常、运动倒退、惊厥及锥体外系症状[4]。本症患儿临床表现的个体差异很大,重症患者发病早、症状重,轻症患者可无明显症状,这与戊二酰辅酶A脱氢酶活性缺陷程度、饮食中蛋白摄入量、个体抵抗力及基因表型的异质性有关。低血糖、中重度代谢性酸中毒和高氨血症出现于疾病的晚期,是严重代谢紊乱的征兆[5]。本文收集的患者中合并代谢性酸中毒4例(50%),高氨血症3例(37.5%),可见戊二酸尿症I型易并发严重的代谢紊乱。随着病情进展,脑白质和中脑进行性病变,肌张力减退最终演变成痉挛状态,若未及时治疗,大部分患者发生基底节不可逆性损伤,出现全身肌张力障碍、痉挛性瘫痪等锥体外系症状后遗症和大脑萎缩,伴外侧裂扩大,智力发育迟滞[6]。
随着GC-MS技术的开展,一些国家和地区对高危新生儿进行筛查,发现了数例无症状患者,并且通过早期的预防性治疗,这些患者中很多并未出现严重的神经系统症状[7]。我国现阶段大面积筛查尚难以实现,如患儿自幼出现大头畸形、智力运动发育障碍、锥体外系表现以及代谢紊乱等应考虑到本病的可能,尽早进行相关检查,早期发现本病,实现早期治疗对患儿的预后非常重要。
3.3 脑部影像学表现特征脑深部灰质核团基底节及中央白质区对称性异常信号是戊二酸尿症I型患者的脑部MR典型表现,常伴有额颞叶脑萎缩、外侧裂增宽、硬膜下积液或积血,其影像学表现较具特征性。Twomey[8]等总结了20例戊二酸尿症I型患者的脑部MRI结果发现,大脑外侧裂增宽出现率最高,其次是双侧基底节区和脑白质病变,与本组结果基本一致。本文8个病例中,基底节区病变DWI图像6例表现为高信号,与急性脑梗塞DWI高信号相似,但戊二酸尿症I型患者DWI高信号累为双侧对称且持续时间较长,其中2例分别于8个月和1年后随访DWI仍呈高信号,而脑梗塞仅于急性期出现,且脑梗塞与本病有发病年龄上的差异。本组资料中有4例出现硬膜下积液或积血,这一表现在先天遗传代谢性疾病中并不多见,通常多见于外伤后出血慢性期或化脓性脑膜炎并发症,在此需要注意。戊二酸尿症I型出现硬膜下积液表现,可能与额颞叶脑萎缩导致桥静脉过度缩张,以及血管脆性增加导致轻微创伤后的出血有关[9]。本组资料中2例进行了1H-MRS检查,结果显示N-乙酰天门冬氨酸/肌酸(NAA/Cr)比值下降,胆碱/肌酸(Cho/Cr)比值升高,NAA/Cr比值下降提示神经元缺失和神经元功能障碍,Cho/Cr比值升高,提示为脱髓鞘病变[10]。另外本组8例患儿中2例进行了MR增强检查,病变未见强化,1例进行了MRA检查,脑部大血管及其主要分支未见异常表现,3例进行了头颅CT检查,其对基底节及白质区病变诊断价值有限,明显劣于MRI检查。
3.4 鉴别诊断戊二酸尿症I型的鉴别诊断十分重要,在诊断过程应根据病史资料排查缺氧、中毒、新生儿黄疸、脑外伤等其他常见致病因素。影像上须与缺氧缺血性脑病、中毒性脑病、胆红素脑病、脑白质病变等鉴别。
本症的早期诊断和治疗对于改善患儿预后至关重要。Hoffmann[11]等研究发现未经治疗的患儿有90%出现严重的神经系统功能障碍。对临床出现大头畸形、感染、脱水或惊厥发作后发育倒退、脑部MRI提示基底节对称性异常信号、额颞叶脑萎缩、外侧裂增宽、与外伤和颅内感染无关的硬膜下积液或积血等表现者,须提高警惕,进行尿有机酸分析等相关实验检查,早期发现本病,早治疗,以免贻误病情。
1.MartinezGraneroMA,Garcia PerezA,MartinezPardoM,etal.Macrocehpalythefirst manifestationofglutaric aciduriatypeI:theimportance ofearlydiagnosis[J].Neurologia,2005,20(5):255-260.
2.MushimotoY,FukudaD,Hasegawa Y,etal.Clinicaland molecularinvestigationof19 Japanesecasesofglutaric academiatype1.MolGenet Metab,2011,102:343-348.
3.SauerSW,OppS,Mahringer A,etal.Glutaricaciduria typeIandmethylmalonic aciduria:simulationof cerebralimportandexport ofaccumulationgneurotoxic dicarboxylicacidsinvitro modelsoftheblood-brain barrierandthechoroid plexus.BiochimBiophys Acta,2010,1802:552-560.
4.HedlundGL,LongoN,Pasquali M.Glutaricacademiatype 1.AmJMedGenetCSeminMed Genet,2006,142C:86-94.
5.Kafil-HussainNA,Monavari A,BowellR,etal.Ocular findingsingluarieacidurai type[J].PedaitrOphthal-mol Strabismus,2000,37(5):289-293.
6.HeringerJ,BoySP,EnsenauerR,et al.Useofguidelinesimproves theneurologicaloutcomein glutaricaciduriatypeI.ann Neurol,2010,68:743-752.
7.StraussKA,Puffenberger EG,RobinsonDL,etal.Type Iglutaricaciduria,part 1:naruralhistoryof77 patients[J].AmJmedGenetC SeminMedGenet,2003,15(1):38-52.
8.TwomeyEL,NaughtenER,Donoghue VB,etal.Neuroimagingfindings inglutaricaciduriatypeI[J].PediatrRadiol,2003,33(12):823-830.
9.WoelfleJ,KreftB,Emons D,etal.Subduralhemorrhage asaninitialsignof glutaricaciduriatypeI:a diagnosticpitfall[J].Pediatr Radiol,2009,26(11)779-781.
10.KurulS,CakmakciH,Dirik E.Glutaricaciduriatype I:protonmagneticresonance spectroscopyfindings[J].PediatrNeurol,2004,31(3):228-231.
11.HoffmannGF,Zschocke J.Glutaricaciduriatype I:fromclinical,biochemical andmoleculardiversityto successfultherapy[J].JInherit MetabDis,1999,22(4):381-391.
12.齐朝月,宋金青,肖江喜,等.戊二酸血症Ⅰ型患者的临床与脑磁共振成像特点[J].中国医刊,2006,41(7):26-29.

