支持疗法联合地西泮在第一产程中的应用效果观察
王金平,康淳平,李萌盟

表1 两组产妇一般资料比较
注:*为u值
分娩是个复杂的过程,产妇临产后易出现紧张、恐惧、进食差、休息差,导致产程延长,增加了难产、手术产及感染的概率,产后出血量明显增多,新生儿窒息发生率明显增加。因此,尽早干预,缩短产程,积极纠正导致难产的因素至关重要。近几年,本院在第一产程中应用支持疗法联合地西泮(安定)静脉推注取得良好效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2011年6月—2013年6月在冀州市医院妇产科住院分娩的初产妇160例,均符合下述条件:年龄在20~34岁,孕周37~42周,单胎头位,胎心良好,无明显头盆不称,无严重妊娠合并症及并发症,宫颈管消失或部分消失,宫口扩张1~4 cm,疲劳伴宫缩乏力,宫口扩张延缓。采用盲法及随机数字表,将160例产妇随机分为观察组和对照组,每组80例。两组产妇的年龄、孕周、宫口扩张情况、胎儿体质量间有可比性(P>0.05,见表1)。
1.2 宫缩乏力的诊断标准 采用电子胎心外监护宫缩曲线结合手摸法,10 min内宫缩小于2次,持续时间<20 s,宫缩高峰时电子胎心外监护示宫缩强度<55 mm Hg(1 mm Hg=0.133 kPa),手按宫底有凹陷。
1.3 方法 观察组产妇在第一产程中宫颈管消失或部分消失,宫口扩张1~4 cm,出现疲劳伴宫缩乏力时,给予乳酸钠林格注射液500 ml+10%氯化钾注射液10 ml+10%葡萄糖酸钙注射液10 ml+维生素C注射液 2 g静脉滴注,同时静脉缓慢推注地西泮10 mg,2 h后宫缩仍不好者给予10%葡萄糖注射液500 ml+缩宫素2.5 U静脉滴注。对照组产妇在第一产程中仅静脉缓慢推注地西泮10 mg,2 h后宫缩仍不好者给予10%葡萄糖注射液500 ml+缩宫素2.5 U静脉滴注。观察并记录两组产妇的宫缩情况、产程进展情况及分娩过程。
1.4 疗效判定标准 有效:产妇一般情况好转,产程进展顺利,无需加用缩宫素;或虽宫缩好转,但仍为无效宫缩,加用缩宫素后产程进展顺利。无效:产妇一般情况及宫缩均无好转;或用缩宫素后虽宫缩好转,但仍为无效宫缩,产程进展缓慢。
1.5 观察指标 (1)疗效;(2)产程时间;(3)分娩方式;(4)新生儿情况:新生儿娩出后1 min的 Apgar评分在4~7分为轻度窒息,0~3分为重度窒息;(5)产后出血量。

2 结果
2.1 疗效比较 对照组有效58例(72.5%),无效22例(27.5%)。观察组有效78例(97.5%),其中仅用支持疗法+地西泮52例,用支持疗法+地西泮+缩宫素26例;无效2例(2.5%)。两组产妇有效率比较,差异有统计学意义(χ2=19.61,P<0.01)。
2.2 产程时间比较 对照组和观察组分别有57例和71例产妇经阴道分娩。两组产妇第一产程、第二产程、第三产程时间比较,差异均有统计学意义(P<0.01,见表2)。
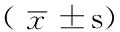
Table2 Comparison of duration of delivery between two groups

组别例数第一产程(h)第二产程(min)第三产程(min)对照组575.4±3.147.7±12.08.6±3.6观察组713.4±2.136.3±10.76.6±3.1u值 4.23 5.60 3.36P值<0.01<0.01<0.01
2.3 分娩方式比较 对照组因宫缩乏力、头盆不称、胎儿窘迫而改行剖宫产23例,观察组因同样原因行剖宫产9例。两组产妇分娩方式比较,差异有统计学意义(P<0.01,见表3)。
表3 两组产妇分娩方式比较〔n(%)〕
Table3 Comparison of delivery mode between two groups
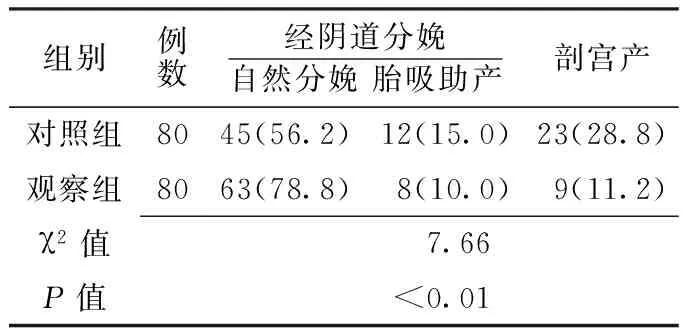
组别例数经阴道分娩自然分娩胎吸助产剖宫产对照组8045(56.2)12(15.0)23(28.8)观察组8063(78.8) 8(10.0) 9(11.2) χ2值 7.66P值<0.01
2.4 新生儿窒息发生率比较 对照组新生儿轻度窒息10例,其中因产程长而引起继发性宫缩乏力5例,胎儿窘迫3例,持续性枕后位2例;重度窒息3例,均为产程过长,继发宫缩乏力而引起胎儿窘迫。观察组轻度窒息2例,均为持续性枕后位;重度窒息1例,为第二产程出现胎儿窘迫,娩出后查看为脐带过短。对照组和观察组新生儿窒息发生率〔16.2%(13/80)与3.8%(3/80)〕比较,差异有统计学意义(χ2=6.94,P<0.01)。
2.5 产后出血量比较 对照组产妇产后2 h出血量为(189.6±11.4)ml,观察组为(155.3±10.5)ml,两组产后出血量比较,差异有统计学意义(u=19.79,P<0.01)。
3 讨论
分娩过程是各因素相互适应的动态进展过程,引起异常分娩的因素包括产力、产道、胎儿及产妇精神心理因素[1-4]。产力是分娩的动力,只有有效的产力才能使宫口扩张、胎先露下降。大多数产妇精神状态好,产程进展顺利;而部分产妇过度紧张、对分娩充满顾虑及疼痛刺激影响产妇的休息、进食,加上体力消耗和过度换气,可致产妇疲惫、乏力,严重者引起脱水、酸中毒或低钾血症的发生[1],而水、电解质、酸碱平衡是子宫肌细胞电活动的基础[5-6],故其必将导致子宫肌细胞电活动异常而致宫缩乏力、产程延长;同时,产后出血量增多,手术产、产褥感染、新生儿窒息发生率增加。因此,对疲劳伴宫缩乏力致产程延长的产妇,除了充分休息、加强宫缩外,还需要补充液体、纠正酸中毒。
本研究结果显示,在第一产程中应用乳酸钠林格注射液、10%氯化钾注射液、10%葡萄糖酸钙注射液、维生素C注射液支持治疗联合地西泮进行产程干预,能提高治疗的有效率,减少各产程时间、剖宫产率、新生儿窒息发生率及产后出血量。其作用机制如下:(1)产妇进入产程后全身分解代谢增加,合成代谢降低,产生酮体等酸性代谢产物。聚积的酸性代谢产物一方面导致胎儿酸中毒,增加胎儿宫内窘迫发生率及新生儿窒息发生率,对胎儿的心肌也有一定的损害作用[7];另一方面,产妇疲倦、乏力、厌食,还直接影响肌肉收缩时间及强度,从而延长产程,增加产后出血量。乳酸钠林格注射液用于补充液体,预防及纠正酸中毒。乳酸钠在体内转化为碳酸氢根离子,以调节酸碱平衡,维持正常生理功能[8]。(2)产程中易出现低钾血症,且乳酸钠林格注射液纠正酸中毒后,K+由细胞外液进入细胞内[8],更加重了低钾状态。而K+对保持正常的神经肌肉兴奋性有重要作用[8],还可使局部血管扩张,增加血流量,有利于子宫收缩。故在第一产程中补充氯化钾注射液很有必要。(3)补充钙剂及缩宫素增强子宫收缩已普遍应用[9-10],近年来又发现缩宫素既能增加平滑肌细胞膜对钙的通透性,还能促进细胞内储存钙的释放,从而提高细胞质内钙的浓度,故与葡萄糖酸钙注射液联合应用,可诱发子宫收缩,防止宫缩乏力的发生[11]。同时,钙离子作为凝血因子Ⅳ,参与凝血过程的各个环节,是凝血过程必不可少的因子[12],并促进胎盘娩出后的子宫胎盘床血窦关闭,促进血栓形成,使产后出血明显减少[13]。(4)维生素C可降低毛细血管通透性,增强机体抵抗力。(5)地西泮的镇静、催眠作用可缓解产妇的紧张情绪及疲惫状态,进而减少体内儿茶酚胺的分泌,有助于子宫收缩[1];同时,地西泮可选择性地使宫颈肌纤维松弛,促进宫口扩张。
综上所述,将乳酸钠林格注射液、氯化钾注射液、葡萄糖酸钙注射液、维生素C一次性静脉给药可快速补充液体及电解质,维持酸碱平衡;同时静脉推注地西泮能缓解产妇的紧张疲惫状态,增强体力及子宫收缩力,促进宫口扩张,缩短产程,降低手术产及新生儿窒息发生率,减少产后出血量,且用药简单方便,经济实用,值得在临床推广应用。
1 丰有吉,沈铿.妇产科学[M].2版.北京:人民卫生出版社,2012:184-187.
2 潘麒羽.护理干预在宫缩乏力性产后出血的临床应用研究[J].实用心脑肺血管病杂志,2012,20(7):1239.
3 张洪彦.卡前列腺素联合高渗晶胶混合液治疗剖宫产宫缩乏力所致术中及术后出血的临床观察[J].中国全科医学,2011,14(1):143.
4 徐凤兰.心理护理对初产妇分娩过程的作用分析[J].实用心脑肺血管病杂志,2011,19(4):680.
5 王建枝,殷莲花.病理生理学[M].8版.北京:人民卫生出版社,2013:16.
6 钟萍.预防宫缩乏力致产后出血的临床护理分析[J].实用心脑肺血管病杂志,2012,20(7):1241.
7 Chen HT,Wang ZL,Wang GH,et al.Clinical monitoring of myocardial injury in neonates with intrauterine distress[J].Zhonghua Fu Chan Ke Za Zhi,2011,46(1):8-31.
8 师海波,王克林.最新临床药物手册[M].3版.北京:军事医学科学出版社,2012:1139.
9 吴越慧.妊娠期补充钙剂临床观察[J].实用妇产科杂志,2003,19(3):189.
10 杨宝峰.药理学[M].8版.北京:人民卫生出版社,2013:316.
11 王风月,李先丽.葡萄糖酸钙等药物联合应用防止宫缩乏力发生的临床观察[J].基层医学论坛,2012,12(35):4706.
12 胡利霞,李彩霞,徐守宁,等.血清钙浓度与产后出血相关性分析[J].实用妇产科杂志,2007,23(7):431-433.
13 陈健,陆晓明,郭秀云,等.产时补钙防治宫缩乏力性产后出血的临床对比观察[J].中国实用妇科与产科杂志,2004,20(10):635-636.

