非小细胞肺癌术后并发呼吸衰竭影响因素分析和静息肺功能检测临床价值
陈 雄,王 文,张 静,林士军
[作者单位] 518172 广东 深圳,深圳市龙岗区人民医院呼吸内科(陈雄、张静、林士军);410000 长沙,湖南省人民医院心胸外科(王文)
非小细胞肺癌术后并发呼吸衰竭影响因素分析和静息肺功能检测临床价值
陈雄,王文,张静,林士军

[作者单位]518172 广东 深圳,深圳市龙岗区人民医院呼吸内科(陈雄、张静、林士军);410000 长沙,湖南省人民医院心胸外科(王文)
[摘要]目的探讨非小细胞肺癌术后并发呼吸衰竭的危险因素,评估静息肺功能检测的临床价值。方法选择2012年1月—2014年5月在湖南省人民医院治疗的非小细胞肺癌并发呼吸衰竭60例为观察组,选择同期术后未发生呼吸衰竭的非小细胞肺癌120例为对照组。分别记录患者的一般资料,并对呼吸衰竭危险因素进行logistic回归分析,比较两组静息肺功能指标。结果两组年龄、吸烟率、合并慢性阻塞性肺疾病、术前肺功能、手术时间、切除范围及严重并发症发生率比较差异有统计学意义(P<0.05,P<0.01)。观察组静息肺功能指标肺活量、用力肺活量、第1秒用力呼气容积、最大自主通气量、用力呼气25%和50%肺活量瞬间流速、最大呼气流量和最大呼气中期流量均低于对照组(P<0.05,P<0.01)。年龄、术前肺功能障碍程度、全肺切除和术后严重并发症是非小细胞肺癌术后并发呼吸衰竭的高危因素(P<0.05,P<0.01)。结论针对非小细胞肺癌术后并发呼吸衰竭的高危因素,临床可以通过检测静息肺功能来评估患者呼吸功能,指导临床制定治疗方案。
[关键词]癌,非小细胞肺;呼吸功能不全;呼吸功能试验;危险因素
肺癌作为呼吸内科常见的疾病之一严重威胁着人类的健康。目前,对于确诊的早期肺癌,手术治疗是最主要的、最有效的方法[1-3]。呼吸衰竭作为肺癌术后并发症,其发病率和病死率均高,故合理地进行术前评估以减少术后呼吸衰竭的发生显得尤为重要。与此同时,肺功能是评价呼吸功能的金标准,术前检测肺功能对肺癌患者有重要意义,但肺功能的检测与评价在临床一直存在争议[4-5]。现对湖南省人民医院2012年1月—2014年5月收治的非小细胞肺癌术后并发呼吸衰竭60例的临床资料进行回顾性总结,分析其发生的高危因素,并评估静息肺功能指标检测的临床价值。
1资料与方法
1.1一般资料本组非小细胞肺癌术后发生呼吸衰竭者60例为观察组,男50例,女10例;年龄45~80岁,平均65.1岁。选取同期非小细胞肺癌术后未发生呼吸衰竭的120例为对照组,男110例,女10例;年龄44~85岁,平均64.1岁。两组均经手术后病理切片诊断为非小细胞肺癌。
1.2呼吸衰竭诊断标准及处理术后并发呼吸衰竭指患者术后出院前,临床表现为胸闷、憋气等呼吸窘迫症状,经吸氧后不能缓解;动脉血二氧化碳分压(PaCO2)>50 mmHg及(或)动脉血氧分压(PaO2)<60 mmHg[6]。确诊为呼吸衰竭患者及时给予气管插管,并送ICU处理。
1.3观察指标记录两组临床资料和静息肺功能。临床资料包括性别、年龄、吸烟、合并肺部疾病、既往史、肿瘤部位、手术前后肺功能、手术时间、手术切除范围以及并发症发生情况等;静息肺功能指标主要包括肺活量(VC)、用力肺活量(FVC)、第1秒用力呼气容积(FEV1)等。术前肺功能分级:轻度障碍:FEV160%~69%;中度障碍:FEV140%~59%;重度障碍:FEV1<40%[7]。

2结果
2.1临床资料观察组年龄、吸烟率、合并慢性阻塞性肺疾病(COPD)及严重并发症发生率均高于对照组,术前肺功能较对照组差,手术时间长于对照组,切除范围大于对照组,差异均有统计学意义(P<0.05,P<0.01)。见表1。

表1 两组非小细胞肺癌术后患者临床资料比较
注:COPD为慢性阻塞性肺疾病;观察组为术后并发呼吸衰竭,对照组为术后未发生呼吸衰竭

2.2静息肺功能指标观察组VC、FVC、FEV1、最大自主通气量(MVV)、用力呼气25%肺活量瞬间流速(FEF25%)、用力呼气50%肺活量瞬间流速(FEF50%)、最大呼气流量(PEF)和最大呼气中期流量(MMEF)均低于对照组,差异均有统计学意义(P<0.05,P<0.01)。见表2。
2.3术后呼吸衰竭影响因素分析影响因素赋值见表3。将影响肺癌患者并发呼吸衰竭的因素作为自变量,呼吸衰竭作为因变量进行logistic回归分析,患者年龄、术前肺功能障碍程度、全肺切除和术后严重并发症是非小细胞肺癌患者并发呼吸衰竭的高危因素(P<0.05,P<0.01)。见表4。

±s)
注:VC为肺活量,FVC为用力肺活量,FEV1为第1秒用力呼气容积,MVV为最大自主通气量,FEF25%为用力呼气25%肺活量瞬间流速,FEF50%为用力呼气50%肺活量瞬间流速,PEF为最大呼气流量,MMEF为最大呼气中期流量

表3 非小细胞肺癌术后并发呼吸衰竭
3讨论
呼吸衰竭在肺癌术后有很高的致死、致残率,且国内外文献报道不一,其发生率为4.8%~7.9%[8-10]。本研究发现,患者术前肺功能障碍、严重并发症、全肺切除和高龄等都是术后发生呼吸衰竭的影响因素;还可以看出随着患者术前肺功能障碍的加重,术后发生呼吸衰竭的可能性也越来越高,其中重度肺功能障碍的OR值可达20.010,提示当患者存在重度肺功能障碍时,发生呼吸衰竭的概率也就越高。故当患者术前静息肺功能中度以上障碍时,应仔细进行术前评估以避免呼吸衰竭的发生。这也充分说明了术前静息肺功能检测具有重要的临床价值。目前,肺功能障碍的分级主要是参考VC、FEV1等指标综合分析。本研究结果发现,观察组VC、FVC、FEV1、MVV、FEF25%、FEF50%、PEF和MMEF均降低。MVV主要表示肺通气功能的储备程度,体现肺组织弹性、各种气道阻力等,FEF25%和FEF50%分别表示呼气早、中期流速,MMEF反映患者早期小气道功能,PEF反映气道通畅度[11-12]。以上指标水平降低提示患者存在肺通气障碍,从而患者术后呼吸衰竭可能性也大大提高。需要注意的是,肺功能检测受主观因素影响较大,这对其参与患者手术耐受度评估有一定限制。为此,有文献指出,通过心肺运动试验结合静息肺功能方法综合评价肺癌术后并发呼吸衰竭的风险[13-14]。另有报道指出,肺一氧化碳弥散量水平的降低与术后呼吸衰竭的发生呈正相关[8-9],提示肺换气的下降也增加了术后呼吸衰竭的发生率。总之,能否采用手术治疗不仅要参考肺功能数据,还得综合各方面因素进行考虑。本研究结果显示,观察组合并COPD、吸烟率均高于对照组,但回归分析显示两者均不是呼吸衰竭的独立危险因素,但如果手术患者合并COPD、吸烟会不同程度引起呼吸功能的下降,导致术后并发呼吸衰竭的可能性大幅提高。
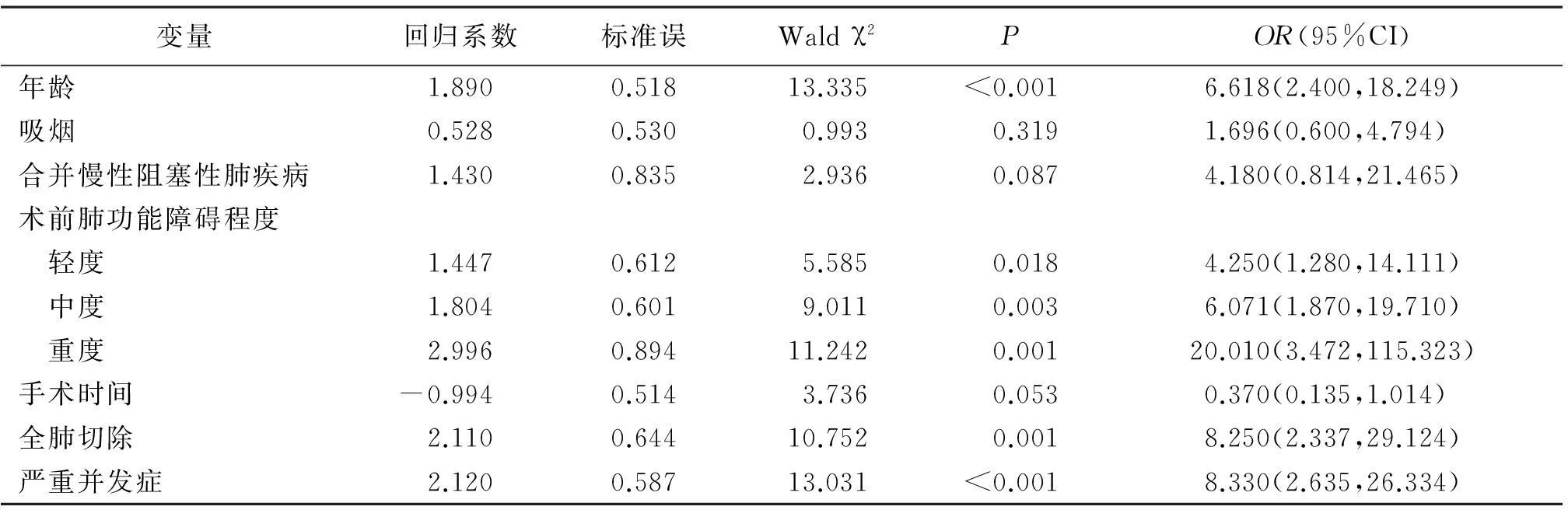
表4 非小细胞肺癌术后并发呼吸衰竭影响因素logistic回归分析
全肺切除术后并发症发生率明显高于其他手术方式,而右肺切除比左肺切除影响更大[15]。本研究结果表明,全肺切除术后并发呼吸衰竭的风险明显增加,主要原因是肺叶切除后引起肺容量大幅度减少,换气面积减少,引起呼吸功能不全,从而导致呼吸衰竭的发生。这与王允等[16]的研究结果一致。
随着现代科技以及手术器械的不断改进,肺癌患者手术概率越来越高,继而高龄患者手术后出现严重并发症的概率也随之增高[17]。我们还发现>65岁的老年人肺癌术后更容易并发呼吸衰竭。长期吸烟及合并COPD者,肺通气换气功能受很大影响,加之纤毛自净能力下降,术后易出现咳喘,痰液潴留造成肺不张,进而出现呼吸衰竭[18-19]。
总之,高龄、术前肺功能障碍、全肺切除、严重并发症是非小细胞肺癌术后并发呼吸衰竭的高危因素,临床可以通过术前行静息肺功能检测评价患者呼吸功能的状况来确定是否行手术治疗。
[参考文献]
[1]邬海,严进锦,韩斌德.胸腔镜辅助小切口肺叶切除术治疗Ⅰ/Ⅱ期周围型肺癌的临床效果[J].中国当代医药,2014,21(25):46-48,51.
[2]李雪冰,田慧芳,张同梅,等.3种血清肿瘤标记物在判断非小细胞肺癌患者预后中的价值[J].武警医学,2011,22(6):472-474,478.
[3]况晶茹,徐骏,胡迎宾,等.化疗对肺癌患者凝血功能的影响及临床意义[J].中国临床医生,2014,41(11):45-46.
[4]孙彤.肺癌术后呼吸功能衰竭的危险因素Logistic分析[J].实用预防医学,2013,20(6):731-733.
[5]高立平,刘俊峰,尹希,等.肺癌患者术后呼吸功能衰竭影响因素分析及静息肺功能临床评估价值研究[J].中国全科医学,2013,16(15):1722-1725.
[6]陈伦元,陈锡树,王允,等.肺癌术后呼吸功能衰竭相关因素分析[J].实用医技杂志,2010,17(7):609-610.
[7]毛友生,张德超,张汝刚,等.低肺功能肺癌病人术后呼吸衰竭原因分析[J].中华胸心血管外科杂志,2003,19(3):151-153.
[8]Albain K S, Rusch V W, Crowley J J,etal. Concurrent cisplatin/etoposide plus chest radiotherapy followed by surgery for stages IIIA (N2) and IIIB non-small-cell lung cancer: mature results of Southwest Oncology Group phase II study 8805[J].J Clin Oncol, 1995,13(8):1880-1892.
[9]方翼,马刚,娄宁,等.肺功能综合评分对低肺功能肺癌患者术后呼吸衰竭风险预测价值的分析[J].中华肿瘤防治杂志,2011,18(20):1624-1627.
[10]李琦,操敏,阮红云,等.心肺运动试验评估肺功能减退的肺癌患者手术适应证探讨[J].中国胸心血管外科临床杂志,2004,11(3):192-195.
[11]Scagliotti G V, Fossati R, Torri V,etal. Randomized study of adjuvant chemotherapy for completely resected stage I, II, or IIIA non-small-cell Lung cancer[J].J Natl Cancer Inst, 2003,95(19):1453-1461.
[12]刘秋月,骆宝建,韩芬,等.肺癌术后呼吸衰竭的多因素分析[J].中国医刊,2011,46(10):47-48.
[13]李琦,操敏,张国红,等.心肺运动试验预测肺癌患者术后呼吸衰竭的探讨[J].中国肺癌杂志,2003,6(5):367-370.
[14]Dillman R O, Seagren S L, Propert K J,etal. A randomized trial of induction chemotherapy plus high-dose radiation versus radiation alone in stage III non-small-cell lung cancer[J].N Engl J Med, 1990,323(14):940-945.
[15]王耿杰,马良赟,林勇龙,等.肺癌术后发生呼吸功能衰竭的高危因素分析及预防探讨[J].河北医学,2014(1):100-103.
[16]王允,刘伦旭,杨俊杰,等.肺癌术后呼吸功能衰竭高危因素分析[J].中国肺癌杂志,2000,3(1):41-43.
[17]张磊,代广权,高雷,等.老年肺癌患者术后发生急性呼吸功能衰竭易患因素分析[J].中国实用医药,2014(23):121-122.
[18]雷新宁,李晓银.老年肺癌术后呼吸衰竭原因分析及护理对策[J].内蒙古中医药,2010,29(21):141-142.
[19]田红刚,王小平.呼吸锻炼对肺癌患者术后肺功能的影响[J].吉林医学,2011,32(1):33.
(收稿时间:2014-12-21修回时间:2015-01-18)
肿瘤临床研究
·论著·
Analysis of Influencing Factors of Postoperative Non-small-cell Lung Cancer Patients with Respiratory Failure and Clinical Value of Resting Lung Function
CHEN Xiong1, WANG Wen2, ZHANG Jing1, LIN Shi-jun1(1. Department of Respiratory Medicine Diseases, People's Hospital of Longgang District, Shenzhen, Guangdong 518172, China; 2. Department of Thoracic Surgery, the People's Hospital of Hunan Province, Changsha 410000, China)
[Abstract]ObjectiveTo analyze influencing factors of postoperative non-small-cell lung cancer patients with respiratory failure and to assess the clinical value of resting lung function. MethodsGeneral conditions of 60 postoperative non-small-cell lung cancer patients with respiratory failure (observation group) and 120 postoperative non-small-cell lung cancer patients without respiratory failure (control group) undergoing the operation during January 2012 and May 2014 were retrospectively recorded, and the influencing factors of respiratory failure underwent the multi-factor Logistic regression analysis, and then indexes of resting pulmonary function of the two groups were comparatively analyzed. ResultsThe differences in values of age, smoking rate, incidence rate of combined chronic obstructive lung disease, operation time, preoperative lung function, cutting range and incidence rate of serious complications in the two groups were statistically significant (P<0.05,P<0.01). The indexes of vital capacity (VC), forced vital capacity (FVC), forced expiratory volume in the first second (FEV1), maximal voluntary ventilation (MVV), forced expiratory vital capacity of 25% and 50% instantaneous velocity (FEF25%, FEF50%), peak expiratory flow (PEF) and maximal expiratory medium flow (MMEF) in the observation group were significantly lower than those in the control group (P<0.05,P<0.01). Risk factors of postoperative non-small-cell lung cancer patients complicated with respiratory failure were age, preoperative degree of pulmonary dysfunction, pneumonectomy and postoperative serious complications (P<0.05,P<0.01). ConclusionClinicians should check indexes of resting lung function to evaluate the patients' respiratory function for postoperative non-small-cell lung cancer patients with respiratory failure so as to guide the clinical therapic plans.
[Key words]Carcinoma, non-small-cell lung; Respiratory insufficiency; Respiratory function tests; Risk factors
[DOI]10.3969/j.issn.2095-140X.2015.05.010
[文献标志码][中国图书资料分类号]R730.26A
[文章编号]2095-140X(2015)05-0033-04
[通讯作者]王文,E-mail:3546643@qq.com

