提高呼吸道正压通气治疗OSAS依从性的几点策略*
钱炜 赵琳 马永明
提高呼吸道正压通气治疗OSAS依从性的几点策略*
钱炜1赵琳1马永明1
目的 本文介绍提高呼吸道连续正压通气(CPAP)治疗阻塞性睡眠呼吸暂停综合征(OSAS)依从性的几点策略。方法对84例接受CPAP治疗患者(男74例,平均年龄43.3岁;女10例,平均年龄51.3岁)采取以下策略以提高CPAP治疗依从性:1)评估和改善患者鼻腔通气功能障碍;2)在患者使用CPAP 2周内,由医生和技术员共同对CPAP使用情况进行评估和干预指正;3)就经济能力、对疾病认知能力和家属支持能力等与患者及家属充分沟通,建立有效的社会支持模式。结果患者2周内依从性(CPAP超过4h/24h)为70.4%(59/84),经指导干预后依从性上升为90.4%(76/84)。结论评估和改善鼻腔通气功能障碍和早期指正CPAP治疗中的问题对提高CPAP依从性有重要意义。
阻塞性睡眠呼吸暂停;呼吸道正压通气;依从性
阻塞性睡眠呼吸暂停综合征(obstructive sleep apnea syndrome,OSAS)是一种常见的呼吸道疾病,人群发病率约占4%中年男性和2%中年女性。而且随着年龄的增加,在60岁以上人群发病率可能高达38%到60%[1]。OSAS特征为睡眠时反复发生的上呼吸道塌陷和再开放。上呼吸道塌陷造成呼吸通气量减少(部分阻塞)或通气中断(完全阻塞),导致间断性低氧血症和高碳酸血症。上呼吸道塌陷和通气气流阻力还会引起呼吸努力相关微觉醒和胸腔压力波动。这种呼吸努力最终可能导致睡眠中断(微觉醒)和上呼吸道肌肉组织兴奋以再次开放上呼吸道[2]。OSAS患者由于上述反复发生的急性生理性紧张导致严重的睡眠质量下降(睡眠/觉醒交替)和/或心血管系统和植物神经系统功能紊乱[3,4]。研究表明,OSAS病人多伴发高血压、高血脂和糖尿病等代谢综合征,长期睡眠呼吸暂停状态可以导致心肺功能和全身机能障碍,已经成为重要的公众健康问题[4-6]。
阻塞性睡眠呼吸暂停的一个重要的临床表现是在睡眠时反复发生咽腔塌陷关闭和开放,导致呼吸通气量减少或停止呼吸。造成睡眠时上呼吸道塌陷的主要因素有呼吸时上气道的压力状态和咽腔壁肌肉张力对于压力变化的反应。上呼吸道呼吸时压力波动过大,特别是吸气时出现上呼吸道明显负压状态多与鼻腔通气功能障碍有关,多个研究结果表明鼻腔通气障碍与OSAS发生发展有明确的关联性[4,7-12]。我们前期研究资料显示,通过鼻腔通气功能自我症状评估和鼻声反射/鼻腔通气阻力测定,约有80%的OSAS患者存在鼻腔通气功能障碍,与非OSAS正常对照组比较有显著性差[11]。
目前国际上治疗OSA分为手术治疗和使用通气辅助设备治疗两大类方法[13,14]。其中呼吸道连续正压通气(continuous positive airway pressure,CPAP)是广泛接受可以获得良好治疗效果的标准方法。但是由于多重因素的影响,有相当一部份患者无法接受CPAP治疗,综合文献报道CPAP治疗的依从性为30%~70%[15,16]。本文介绍在临床诊疗OSAS患者时采用一系列策略,通过评估和改善上呼吸道通气功能、消除患者使用CPAP的顾虑、及时指导患者处置使用过程中出现的问题等方法,可以有效提高CPAP治疗OSAS的依从性。
资料与方法
1 研究对象
自2012年1月~2014年月,共有448例成人患者在江苏大学附属人民医院耳鼻咽喉科睡眠中心接受多导睡眠监测(polysomnography,PSG),有402例被诊断为OSAS(AHI>5),其中84例患者(男74例,平均年龄43.3岁;女10例,平均年龄51.3岁)接受CPAP治疗。
2 CPAP依从性
患者每24h内使用CPAP超过4h即判断为依从性好。由于本组多数患者使用的CPAP没有自动记录功能,统一以患者自主记录每日使用情况作为判断依据。为规范诊疗行为和流程,我院制定OSAS诊疗规范,并绘制流程图(图1)。
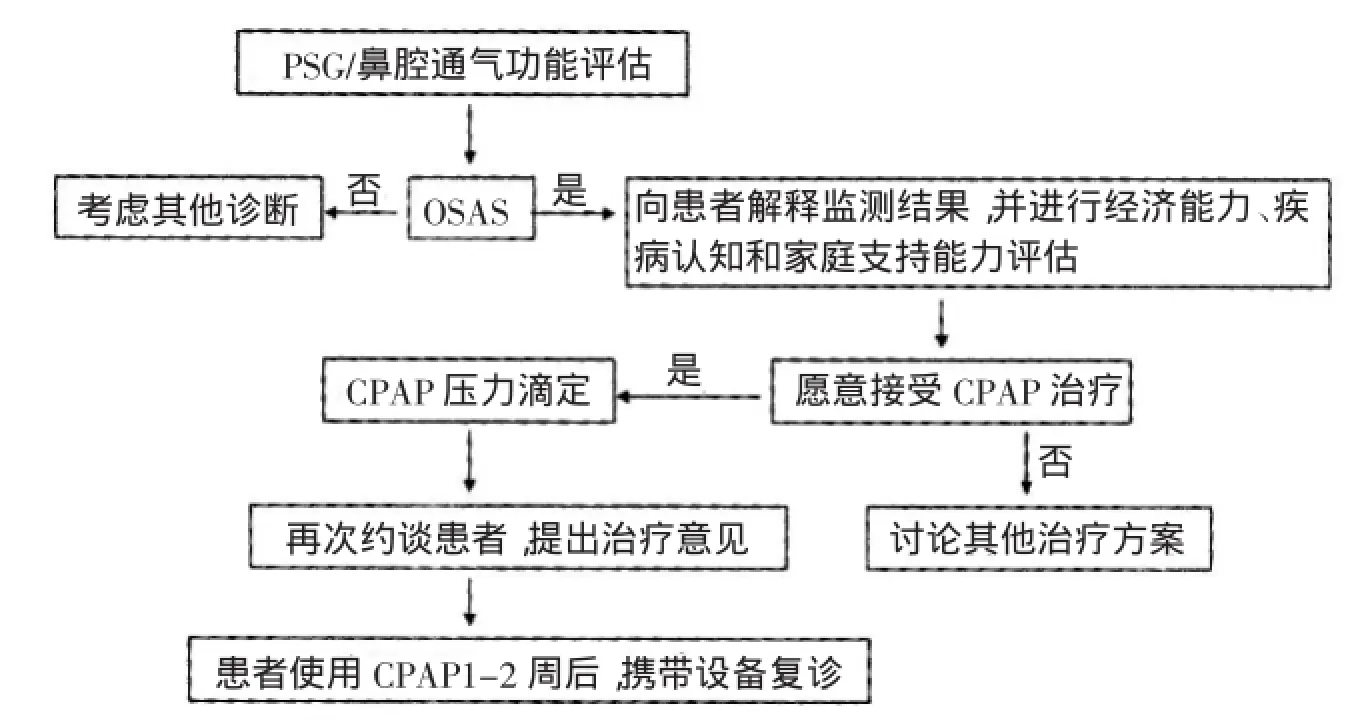
图1 阻塞性睡眠呼吸暂停综合症诊疗流程图
3 PSG
采用美国泰科公司Sandman和菲利普公司AlliceⅣ型PSG。根据美国睡眠学会2009版和中华医学会呼吸病学分会2011版《成人阻塞性睡眠呼吸暂停综合征诊疗指南》,根据睡眠时呼吸暂停低通气指数(AHI)将OSAS分为轻度、中度和重度。同时记录分析患者睡眠分期和睡眠时最低血氧饱和度。
4 鼻腔通气功能
采用鼻腔通气功能评估表对鼻腔通气功能进行主观评估,鼻声反射和鼻阻力测定对鼻腔通气功能进行客观评估。84例患者中有60例患有不同程度鼻腔通气功能障碍,其中50例采用药物治疗方法(1%麻黄素+糖皮质激素喷鼻剂),8例行鼻中隔矫正术,2例行双侧下鼻甲部分切除术。
5 白天嗜睡评估
采用Epworth睡眠量表(Epworth sleep scale,ESS)对患者的白天嗜睡症状进行评估。
6 治疗前后医患沟通
6.1 CPAP治疗前
约谈患者解读PSG报告,介绍目前治疗OSAS常用方法以及各自特点。同时了解患者对于治疗费用的经济承受能力,是否患有糖尿病、高血压等与代谢综合症相关的疾病,患者本人及家庭对OSAS危害的认识和接受治疗的意愿。安排愿意接受CPAP治疗的患者预约CPAP滴定试验,进一步明确治疗模式和拟采用的治疗压力范围。然后再次约谈患者,解读CPAP滴定试验结果。讨论确定治疗模式和治疗压力设定范围。
6.2 CPAP治疗后
患者使用CPAP1~2周后复诊,由医生和技术员共同接诊。患者使用CPAP后初次白日嗜睡症状评估,同时回顾性评估使用CPAP前白日嗜睡症状。了解患者使用情况和出现的问题,检查CPAP设备和患者佩戴情况。特别关注鼻面罩佩戴方法和位置,系带松紧度等。对于出现的问题加以指导改正,直至患者感觉满意。
6.3 再次复诊
3~6月后再次复诊,进行白天嗜睡症状评估、CPAP使用时间和PSG复查。
结果
1 CPAP依从性随访结果
84例患者中,随访时间1~26个月,随访时间超过6个月者55例(65.5%),超过1年者39例(46.2%),失访8例(9.5%)。
1.1 第一次随访
76例患者使用CPAP1~2周接受随访,有25例患者使用时间<4h/24h,依从性为70.2%(59/84)。检查发现大多数与鼻面罩佩戴方法不正确有关(表1),经指导后多能立即改善,1个月后随访所有25例患者使用CPAP时间均>4h/24h。
1.2 第二次随访
76例患者分别在3~6个月接受第二次随访,所有患者CPAP使用时间均>4h/24h。

表1 25例患者CPAP低依从性原因分析
2 治疗前后临床症状和PSG参数的比较
2.1 白天嗜睡症状评估
首次ESS评估平均值为10.4,使用CPAP一周后ESS平均值为4.2,回顾性评估治疗前ESS值为平均12.5,差异有统计学意义(P<0.01,图2)。
2.2 PSG参数的比较
所有患者使用CPAP后AHI下降,最低血氧饱和度提高,差异均有统计学意义(P<0.01,图2)。

图2 CPAP治疗前后白天嗜睡症状和PSG参数的比较
讨论
随着生活水平提高和饮食方式的改变,以及人们对于疾病重视程度提高,OSAS就诊人数有逐年上升趋势,而且发病人群年龄有下降趋势。但是,目前在诊断和治疗OSAS方面还存在很大误区。在过去两年多时间内,我们通过PSG确诊OSAS成年患者402例,其中大多数是中度(AHI>15)以上患者。但是最后接受CPAP治疗的患者只有不到25%。一方面普通民众对采用CPAP治疗OSAS还存在一定顾虑,特别是年轻患者不能接受长期使用机械辅助通气装置的治疗方案。另一方面,CPAP治疗过程出现的一些问题未能得到及时解决,导致CPAP依从性不高也影响了这种治疗方法的推广。我们经过近十年的探索,逐渐形成OASA诊疗规范[11]。
1 上呼吸道通气功能评估和纠正
多个研究报告提示,上呼吸道,特别是鼻腔通气功能障碍与OSAS发生发展有密切关系[17,18]。鼻腔通气功能障碍导致呼吸时上呼吸道压力变化异常,同时鼻腔阻塞导致张口呼吸,逐渐引起上呼吸道组织结构发生变化和睡眠时上呼吸道反复塌陷,出现呼吸停顿或通气量减少,导致呼吸暂停或低通气。另外,在使用CPAP治疗OSAS时,必须采用鼻面罩通气的方法。因此,鼻腔通气功能是影响CPAP治疗效果的重要因素。在本组84例OSAS患者中,有60例患有不同程度的鼻腔通气功能障碍,其中有超过半数患者主诉长期鼻塞,经体检和鼻腔通气功能检查证实有慢性鼻炎或鼻中隔偏曲。值得注意的一个问题是,在60例患者中,有许多患者存在不同程度的鼻中隔偏曲,大多数可通过药物治疗改善鼻腔通气,而不需要手术治疗。本组只有8例患者最终接受鼻中隔矫正术。因此,在实施CPAP治疗过程中,鼻腔通气功能改善的目的和标准应以患者能否接受CPAP治疗为宜。另外,通过鼻腔通气功能检测,使有鼻腔通气功能障碍的患者可以预先了解在使用CPAP过程中可能出现的问题和治疗方法,增强坚持使用CPAP的信心。
2 充分评估患者经济能力、对于疾病危害的认识、家庭支持能力和接受治疗意愿
由于CPAP在国内大多数地区属于自费治疗范畴,治疗费用在数千元至数万元,对于普通家庭来说是一个比较大的经济负担。加之OSAS作为一种缓慢发展的疾病,许多患者不能认识其危害性,对于接受CPAP治疗方案存在较多顾虑。因此在治疗前充分沟通,详细解答患者的问题,对于打消患者顾虑,认识治疗的必要性,坚定治疗信心有非常重要的作[19]。影响CPAP治疗效果的另外一个重要的社会因素是患者家庭,特别是患者配偶对于治疗的态度。在本组84例患者中,有近三分之一的患者本人没有治疗意愿,但是配偶坚决要求治疗。这样对于鼓励患者坚持使用CPAP有着积极的作用。
3 CPAP装置模式选择
呼吸道正压通气装置模式有连续正压通气(CPAP)、自动水平正压通气(AutoPAP)和双水平正压通气模式(BiPAP)等。有证据表明CPAP是治疗OSAS的标准模式。另外,CPAP的治疗费用也明显低于AutoPAP和BiPAP。在本组84例患者中,有74例采用CPAP治疗模式,7例患者自主采用AutoPAP模式,另有3例患者无法适应CPAP模式,经复习患者PSG检查结果,发现这3例患者睡眠时呼吸停顿和缺氧只发生在REM期睡眠,经改用AutoPAP治疗后,睡眠呼吸停顿现象改善,患者也能很好适应AutoPAP治疗模式。
4 医师和技师团队工作
目前另外一个影响CPAP依从性的重要原因是医师团队和技师团队之间缺乏协调配合,大多数临床医生在使用CPAP治疗OSAS时,并不能完全了解CPAP的工作原理以及与设备有关的问题,而治疗团队的技师大多只能机械执行治疗模式和压力设定医嘱,对于可能由于上呼吸道生理和病理生理变化带来的使用困难不甚了了。因此当患者在使用中出现问题时往往无所适从。医师和技术员团队工作的目的是当患者使用CPAP出现问题时,同时评估造成CPAP依从性不好的原因是患者自身因素还是设备的机械因素,可以及时发现问题的本质并加以正确指导。我们建议临床医生应尽量掌握CPAP的机械特点和常见故障处理方法,这样可以及时指导患者排除故障,正确使用CPAP治疗方法。
5 使用CPAP早期随访
早期随访的优点是可以尽早发现患者使用CPAP出现的问题。我们在临床实践中发现,CPAP依从性不高现象多发生在治疗早期,随着治疗时间的延长,患者已经完全体会CPAP治疗的好处,多能自觉克服治疗过程中出现的一些问题。本组要求患者在使用CPAP 1~2周后,携带CPAP设备来医院复诊。84例患者中有8例患者未接受随访,76例随访患者中有25例在早期使用过程中出现问题,如果不能尽早发现和解决问题,势必影响患者继续使用CPAP的信心。但是通过早期随访,及时发现问题并加以解决。事实上,25例依从性不好的患者中有20例是由于鼻面罩佩戴不正确造成的,经过简单调整立即得到改善。
综上所述,我们得出以下结论:①鼻腔通气功能障碍是影响CPAP使用的重要因素,应该早期评估和改善鼻腔通气功能;②患者在开始使用CPAP治疗早期可能因为压力设置不当或佩戴方法不正确而影响依从性,早期评估和干预指正CPAP治疗中的问题对提高CPAP依从性有重要意义。
1 Samson P,Casey KR,Knepler J,et al.Clinical characteristics,comorbidities,and response to treatmentof veteranswith obstructive sleep apnea,Cincinnati Veterans A ffairs Medical Center,2005-2007.Prev Chronic Dis, 2012,9:E46.
2 Gleeson K,Zwillich CW,White DP.The influence of increasing ventilatory effort on arousal from sleep.Am Rev Respir Dis,1990,142(2):295-300.
3 Kanagala R,Murali NS,Friedman PA,et al.Obstructive sleep apnea and the recurrence of atrial fibrillation. Circulation,2003,107(20):2589-2594.
4 Shamsuzzaman AS,Gersh BJ,Somers VK.Obstructive sleep apnea:implications for cardiac and vascular disease. JAMA,2003,290(14):1906-1914.
5 Bagai K.Obstructive sleep apnea,stroke,and cardiovascular diseases.Neurologist,2010,16(6):329-339.
6 Marshall NS,Wong KK,Liu PY,et al.Sleep apnea as an independent risk factor for all-cause mortality:the Busselton Health Study.Sleep,2008,31(8):1079-1085.
7 韩德民.鼻腔扩容技术的临床意义.中华耳鼻咽喉头颈外科杂志,2011,46(2):89-90.
8 Houser SM,Mamikoglu B,Aquino BF,et al.Acoustic rhinometry findings in patients with mild sleep apnea. Otolaryngol Head Neck Surg,2002,126(5):475-480.
9 Liu SA,Su MC,Jiang RS.Nasal patency measured by acoustic rhinometry in East Asian patients with sleepdisordered breathing.Am J Rhinol,2006,20(3):274-277.
10 Rodrigues MM,Dibbern RS,Goulart CW.Nasal obstruction and high Mallampati score as risk factors for obstructive sleep apnea.Braz JOtorhinolaryngol,2010,76 (5):596-599.
11 Qian W,Haight JS,Ma Y,et al.Strategies to improve CPAP adherence-Zhenjiang experience.Otolaryngol Head Neck Surg,2012,147(2 Suppl):262-263.
12 Kimoff RJ,Sforza E,Champagne V,et al.Upper airway sensation in snoring and obstructive sleep apnea.Am J Respir Crit Care Med,2001,164(2):250-255.
13 韩德民,叶京英.睡眠呼吸障碍疾病的综合防治.中华医学杂志,2005,85:3097-3098.
14 Weaver TE,Grunstein RR.Adherence to continuous positive airway pressure therapy:the challenge to effective treatment.Proc Am Thorac Soc,2008,5(2):173-178.
15 Chai CL,Pathinathan A,Smith B.Continuous positive airway pressure delivery interfaces for obstructive sleep apnoea.Cochrane Database Syst Rev,2006,(4): CD005308.
16 Wimms AJ,Richards GN,Benjafield AV.Assessment of the impact on compliance of a new CPAP system in obstructive sleep apnea.Sleep Breath,2013,17(1):69-76.
17 Meen EK,Chandra RK.The role of the nose in sleepdisordered breathing.Am J Rhinol Allergy,2013,27(3): 213-220.
18 Kohler M,Bloch KE,Stradling JR.The role of the nose in the pathogenesis of obstructive sleep apnea.Curr Opin Otolaryngol Head Neck Surg,2009,17(1):33-37.
19 Bollig SM.Encouraging CPAP adherence:it is everyone's job.Respir Care,2010,55(9):1230-1239.
(收稿:2014-04-25 修回:2014-08-15)
How to improve the CPAP adherence in OSAS treatment
QIANWei,ZHAO Lin,MA Yongming
Departmentof Otorhinolaryngology,Affiliated People's Hospital,Jiangsu University,Zhenjiang,Jiangsu,212002, China.
ObjectiveThe present study introduced strategies to improve the continuous positive airway pressure(CPAP) adherence in obstructive sleep apnea syndrome(OSAS).MethodsIn 84 OSAS patients with CPAP treatment(male:74,mean aged: 43.3 years old;female:10,mean aged 51.3 years old),the following strategieswere emphasized in addition to the treatment routines: 1)Assessing and treating to the nasal airway dysfunctionswith medication or surgically,2)A team of physician and technician followup patientwithin two weeks of the initiation of CPAP treatment,and 3)The economic status,the recognizing capacity to the disorder and the family support were discussed with the patient to build up a better social supporting circumstance.ResultsThe overall adherence rate was 70.4%at week two follow-up and increased to 90.4%after medical or surgical inference.ConclusionPay attentions to the nasal airway dysfunction,early detect,and correction to the problems in CPAP treatmentm ight p lay important roles to improve the CPAP adherence.
Obstructive sleep apnea;Continuous positive airway pressure;Adherence
10.16542/j.cnki.issn.1007-4856.2015.03.005
江苏省“六大人才高峰”(2011-WS-021);江苏省卫生厅面上科研项目(H201353)
1 江苏大学附属人民医院镇江市第一人民医院耳鼻咽喉科(江苏镇江,212002)
钱炜,主任医师.Email:maym121@163.com

