非小细胞肺癌患者术后发生脑转移的危险因素分析
郑于珠,张 西,李 浩
0 引 言
肺癌是目前世界上发病率和死亡率最高的恶性肿瘤之一,全球每年大约有150 万人被新诊断为肺癌,死亡人数每年约130 万[1-4]。其中非小细胞肺癌(non-small-cell lung cancer,NSCLC)约占整个肺癌的85%,其治疗方法包括手术、化疗、放疗和靶向治疗等,其中手术治疗仍然是非小细胞肺癌最有效的治疗方法之一[5-6]。但临床显示,经过手术及多种治疗后,非小细胞肺癌患者仍然面临2 种潜在的风险:局部复发和远处转移。其中脑部是非小细胞肺癌的特异性转移器官[7],既往研究表明,局部晚期NSCLC 患者术后脑转移发生率为17%~54%,首发脑转移率为15%~40%[8-9]。一旦出现脑转移,NSCLC 患者不但生存期缩短,生活质量也明显低于局部复发及其他部位转移患者[10]。
预防性全脑放射(prophylactic cranial irradiation,PCI)已被证实能够降低非小细胞患者术后脑转移的发生率[11]。但若毫无选择的对所有NSCLC术后患者均行PCI,不仅会使患者承受放疗带来的毒副作用和经济损失,其部分患者的获益也未经相关试验证实,从而导致过度医疗。因此,有必要对脑转移高危患者进行筛查,进行针对性的PCI。本研究拟通过对我院2008 年2 月至2012 年2 月收治的213 例行术后非小细胞患者的临床特征和随访资料进行回顾性分析,探讨NSCLC 患者术后发生脑转移的危险因素,为有针对性进行NSCLC 患者术后预防性脑放射提供参考依据。
1 资料与方法
1.1 研究对象 选取2008 年2 月至2012 年2 月在我院行外科手术治疗的213 例非小细胞肺癌患者。患者年龄29 ~78 岁,平均(56.7±18.3)岁,中位年龄56 岁;男147 例,女66 例;吸烟者134 例,非吸烟者79 例;超重(BMI≥24 kg/m2)139 例。入选标准:①病理学明确诊断为非小细胞肺癌;②术前经相关检查排除肝、肾、脑和骨等部位转移;③接受根治性外科手术;④术后随访至死亡或3 年及以上。排除标准:①术后行PCI 患者;②患有其他部位肿瘤。
1.2 研究方法 通过查阅住院记录、各种辅助检查单,随访记录等病案资料,收集入选非小细胞肺癌患者的临床和随访资料,使用统一调查表摘录相关内容,主要包括性别、年龄、吸烟史、非小细胞肺癌病理类型、分期和分化程度、生化检验结果、治疗特征、转移发生情况、末次随访时间和生存时间等。
1.3 随访方式 所有患者均经定期门诊复查和电话随访等方式收集随访资料:常规术后第1 年每3个月复查1 次胸部增强CT 和腹部B 超,第2 年延长至每6 个月复查1 次胸部增强CT,每年复查1 次脑MR 或脑CT,有症状者立即进行相关检查。复发和转移病例均经病理学/影像学检查确诊。随访至患者死亡或2015 年3 月31 日为止,生存时间以月为单位计算。
1.4 统计学分析 采用SPSS 20.0 软件对数据进行统计分析,正态计量资料采用均数±标准差进行描述;计数资料采用率和构成比进行描述,计数资料采用χ2检验。采用多因素Cox 回归模型探讨非小细胞肺癌患者术后发生脑转移的危险因素。采用Kaplan-Meier 法估计有脑转移/无脑转移非小细胞肺癌患者的生存率,并采用Log-rank 检验进行比较。以P≤0.05 为差异有统计学意义。
2 结 果
2.1 基本特征 病理类型:鳞状上皮细胞癌71 例,肺腺癌96 例,腺鳞癌29 例,大细胞癌17 例;TNM 分期:Ⅰ期32 例,Ⅱ期58 例,Ⅲ期123 例;手术方式:肺叶切除术146 例,全肺切除术67 例;接受过术后辅助化疗117 例,术后胸部放疗22 例。
2.2 脑转移发生情况 累积脑转移率为23.9%(51/213);其中,首发脑转移发生率为15.1%(33/213)。脑转移发生时间为术后1 ~43 个月,中位时间为术后16 个月,术后1、2、3 年分别有脑转移者13、30、48 例,脑转移率依次为6.1%、14.1%、22.5%。单因素分析显示:不同年龄段、病理类型、肿瘤分期、CEA 水平的非小细胞肺癌患者之间术后脑转移发生率差异具有统计学意义(P <0.05),见表1。
2.3 脑转移危险因素分析 多元Cox 逐步回归分析,结果发现肺腺癌、肺癌Ⅲ期和术前CEA 升高(CEA≥5.0 μg/L)等为非小细胞肺癌患者术后发生脑转移的危险因素(P <0.05),见表2。
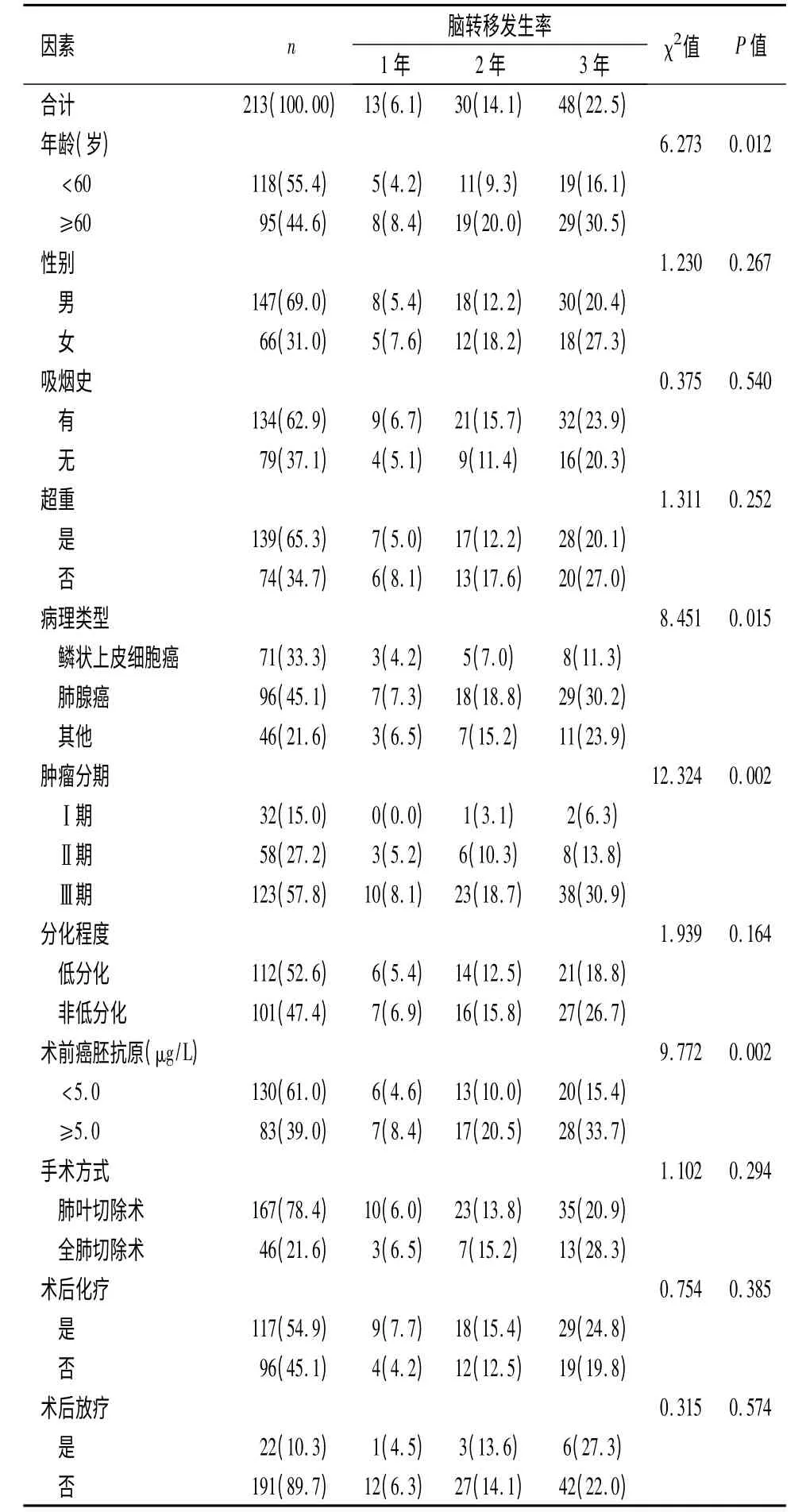
表1 影响非小细胞肺癌患者术后发生脑转移的单因素分析[n(%)]Table 1 The univariate analysis of factors for postoperative brain metastasis in NSCLC patients n(%)

表2 非小细胞肺癌患者术后发生脑转移Cox 回归分析结果Table 2 The Cox regression analysis of postoperative brain metastasis in NSCLC patients
2.4 生存分析 213 例非小细胞肺癌患者随访存活1 ~61 个月,中位生存期34 个月,3 年存活率为51.6%。发生脑转移的51 例非小细胞肺癌患者随访存活期为1 ~47 个月,中位生存期为18 个月,3年存活率为29.4%;患者从出现脑转移至死亡的中位生存期为6 个月。未发生脑转移的162 例非小细胞肺癌患者随访存活期为3 ~61 个月,中位生存期为40 个月,3 年存活率为54.9%。有脑转移和无脑转移患者之间3 年生存率比较差异具有统计学意义(χ2=18.463,P <0.001),见图1。
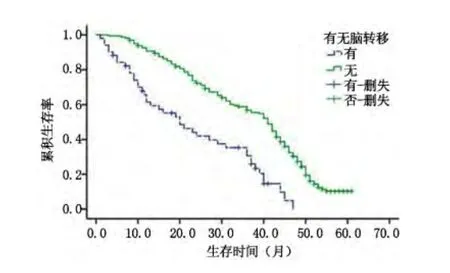
图1 有脑转移和无脑转移NSCLC 患者生存曲线比较Figure 1 Comparison of survival curves between NSCLC patients with brain metastasis and without brain metastasis
3 讨 论
NSCLC 是肺癌中最常见的一种类型,与小细胞肺癌相比,NSCLC 具有扩散转移时间较晚、细胞生长分裂速度慢等特点[12-13]。目前,临床上针对NSCLC 最有效的根治方式仍为外科手术,但手术后仍有发生肿瘤转移的风险,其中脑部是NSCLC 转移的最常见部位之一[7]。本研究发现,全部累积脑转移发生率为23.9%(51/213),低于既往研究结果[14-15],这主要是由于既往研究选取的研究对象为局部晚期NSCLC 患者,而本研究包括Ⅰ期和Ⅱ期早期手术患者(早期患者术后脑转移发生率相对较低)。
上述结果提示非小细胞肺癌患者术后出现脑转移的风险相对较大,而患者一旦出现脑转移,针对其治疗手段非常有限,同时预后效果较差[16]。本研究中无脑转移的NSCLC 患者的中位生存期为40 个月,而有脑转移的患者的中位生存期为40 个月,结果表明:脑转移对NSCLC 患者预后造成重大影响。因此,找出非小细胞肺癌术后易发生脑转移的高危人群,然后行针对性的预防性脑放射具有重要意义。
本研究结果显示,肺腺癌患者术后出现脑转移的风险为鳞状上皮细胞癌患者的2 倍,这一结果与既往研究[9,14,17]报道相一致。肺腺癌患者术后易出现脑转移可能原因为:肺腺癌以侵润性生长为主,其发生血行性转移的机会相对较大。同时本研究还发现,Ⅲ期非小细胞肺癌患者术后出现脑转移的风险为Ⅰ期患者的3.7 倍,Ⅰ期非小细胞肺癌患者术后脑转移发生率较低(6.3%),这一结果与季永领等[18]对非小细胞肺癌患者根治术后的临床分析结果相一致,结果提示Ⅰ期非小细胞肺癌患者不建议行预防性脑放射。本研究还发现,CEA 升高的非小细胞肺癌患者术后出现脑转移的风险为正常患者的3.16 倍,这一结果与Arrieta 等[19]一项针对NSCLC 术后脑转移与CEA 水平相关性的前瞻性研究报道相一致,结果提示对于术前CEA 升高的非小细胞肺癌患者应行预防性脑放射以预防术后脑转移的发生。
综上所述,是否出现脑转移为影响非小细胞肺癌患者术后生存期的重要因素,而病理类型为肺腺癌、晚期非小细胞肺癌、术前血清学CEA 升高的患者术后发生脑转移的风险明显增高,因此,对于具有此类特征的高危患者可行预防性脑放射,以降低术后脑转移发生率,提高患者生存时间。
[1] Siegel R,Ward E,Brawley O,et al.Cancer statistics,2011:the impact of eliminating socioeconomic and racial disparities on premature cancer deaths[J].CA Cancer J Clin,2011,61(4):212-236.
[2] 郝 捷,陈万清.中国肿瘤登记年报(2012)[M].北京:军事医学科学出版社,2012:142-145.
[3] 周 颖,张 辉,谢永红,等.非小细胞肺癌中缺氧诱导因子-1α 和p-糖蛋白的表达及其与人乳头状瘤病毒感染的相关性[J].医学研究生学报,2014,27(10):1069-1072.
[4] 蒋永源,罗 虎,周向东.二甲双胍抗肺癌机制的研究进展[J].医学研究生学报,2014,27(10):1114-1117.
[5] 罗春英,王 璇,时姗姗,等.非小细胞肺癌化疗药物敏感基因表达及其临床病理特征分析[J].医学研究生学报,2013,26(5):481-484.
[6] 何 圆,尤长宣.非小细胞肺癌免疫治疗进展[J].中国肺癌杂志,2014,17(3):277-281.
[7] Ortuzar W,Hanna N,Pennella E,et al.Brain metastases as the primary site of relapse in two randomized phase Ⅲpemetrexed trials in advanced non-small-cell lung cancer[J].Clin Lung Cancer,2012,13(1):24-30.
[8] Wang SY,Ye X,Ou W,et al.Risk of cerebral metastases for post-operative locally advanced non-small-cell lung cancer[J].Lung Cancer,2009,64(2):238-243.
[9] 梁 颖,林勇斌,张 力,等.ⅢA 期非小细胞肺癌患者术后脑转移高危临床因素分析[J].中国肿瘤临床,2010,21:1232-1236.
[10] 陆 红,周 涛,刘升明,等.根治术后复发转移的非小细胞肺癌患者生活质量及其影响因素的研究[J].南方医科大学学报,2010,30(10):2392-2395.
[11] Sun DS,Hu LK,Cai Y,et al.A systematic review of risk factors for brain metastases and value of prophylactic cranial irradiation in non-small cell lung cancer[J].Asian Pac J Cancer Prev,2014,15(3):1233-1239.
[12] 于 鹏,王跃辉,祝毓琳,等.非小细胞肺癌治疗原则、现状和进展[J].中华临床医师杂志(电子版),2013,8(18):8114-8121.
[13] 刘 静,张舒羽,曹建平.蛋白酶体抑制剂在非小细胞肺癌靶向治疗中的研究进展[J].医学研究生学报,2014,27(2):190-193.
[14] 叶 雄,王思愚,区 伟,等.局部晚期非小细胞肺癌术后脑转移高危因素分析[J].中国肺癌杂志,2007,10(2):111-115.
[15] 章卫华,叶 敏,周荣伟,等.完整切除ⅢA 期非小细胞肺癌术后脑转移的临床特征及危险因素分析[J].中国老年学杂志,2014,34(1):107-108.
[16] 姚 声,牛艺臻,刘金辉,等.非小细胞肺癌脑转移的发生及预后多因素分析[J].南昌大学学报(医学版),2013,53(12):43-46.
[17] 张彬彬,王思愚,区 伟,等.局部晚期非小细胞肺癌术后脑转移预测数学模型的临床验证[J].中国肺癌杂志,2008,11(3):414-419.
[18] 季永领,许亚萍,马胜林,等.非小细胞肺癌根治性治疗后脑转移的临床分析[J].浙江医学,2010,32(10):1524-1526.
[19] Arrieta O,Saavedra-Perez D,Kuri R,et al.Brain metastasis development and poor survival associated with carcinoembryonic antigen(CEA)level in advanced non-small cell lung cancer:a prospective analysis[J].BMC Cancer,2009,9:119.

