重型颅脑损伤患者上消化道出血危险因素分析
王 伟 周春来
四川射洪县中医院外二科 射洪 629200
重型颅脑损伤患者上消化道出血危险因素分析
王伟周春来
四川射洪县中医院外二科射洪629200
【摘要】目的分析影响重型颅脑损伤(severe head injury,SHI)患者上消化道出血的相关危险因素。方法回顾性分析2011-06—2013-12我院重型颅脑损伤患者的临床资料,比较发生上消化道出血患者与未发生患者的临床特点,并采用χ2检验进行单因素分析,将有统计学意义的变量再采用逐步Logistic回归进行多因素分析。结果200例患者中发生上消化道出血者45例,发生率22.5%。与消化道出血相关的因素包括年龄、低血压、低氧血症、GCS评分、APACHEⅡ评分、瞳孔不等大、中线偏移、早期肠内营养、预防性用药差异均有统计学意义(P>0.05);多因素Logistic回归分析共筛选出3个影响因素,分别是预防性用药(OR=6.92,95% CI:1.11~11.12,P=0.00)、早期肠内营养(OR=4.46,95% CI:1.44~13.83,P=0.01)和GCS评分(OR=3.51,95% CI:2.43~19.69,P=0.03)。上消化道出血组病死率较非出血明显增加(χ2=4.91,P=0.03)。结论预防性用药、早期肠内营养、GCS是重型颅脑损伤患者上消化道出血的独立危险因素,上消化道出血的发生对患者的预后有显著影响。
【关键词】重型颅脑损伤;消化道出血;危险因素
上消化道出血是临床颅脑损伤患者的常见并发症,尤其在重型颅脑损伤(severe head injury,SHI)患者中常见,是导致颅脑损伤患者高病死率的重要原因[1]。颅脑损伤患者上消化道出血可能发生于发病的24 h内,也可病程10 d左右发生,发病机制目前尚不明确。本文回顾分析了本院神经外科收治的200例重型颅脑损伤患者的临床资料,探讨重型颅脑损伤患者上消化道出血的危险因素,以期为临床预防和早期治疗颅脑损伤患者上消化道出血提供理论依据。
1资料与方法
1.1一般资料收集2011-06—2013-12入住我院神经外科的重型颅脑损伤患者的病历资料。纳入标准:(1)符合SHI诊断标准;(2)近期内无消化道疾病,既往无上消化道出血史。排除标准:入院后3 d内死亡患者;放弃治疗者;患者入院时有严重复合伤;患者损伤前有消化道出血史。满足以上条件的患者共200例,男146例,女54例,年龄18~85岁,平均46.8岁,致伤原因中车祸伤112例,高空坠落伤41例,跌倒伤22例,暴力伤8例,其他17例;闭合性颅脑损伤126例,开放性颅脑损伤74例。发生上消化道出血45例,发生率22.5%。
1.2诊断标准SHI诊断标准:患者有明确的外伤史,致伤后出现颅脑损伤相关症状,昏迷在6 h以上, 或在伤后24 h内意识恶化再次昏迷6 h以上者,GCS评分3~8分[2];所有患者均经颅脑CT或MRI确诊,并排除其他颅脑疾病。消化道出血的诊断标准:(1)呕血、从胃管内抽出鲜血或咖啡色胃液,且胃液隐血试验重复3次以上均为强阳性;(2)黑便,粪隐血试验强阳性。
1.3方法根据消化道出血诊断标准,按照患者住院期间或死亡前是否发生上消化道出血,分为出血组与非出血组。比较2组患者一般情况(包括年龄、性别、吸烟、饮酒)、患者病情状况(包括GCS评分、APACHEⅡ评分、低血压、低氧血症、瞳孔不等大、中线偏移)、治疗情况(包括早期肠内营养、预防性用药),对上述因素进行量化、赋值后进行分析。
1.4统计分析方法采用SPSS 18.0软件进行统计分析。计数资料以率(%)表示,采用χ2检验,将有统计学意义的变量再采用逐步Logistic回归进行多因素分析。检验水准α=0.05。
2结果
2.1单因素分析单因素分析表明,与消化道出血相关的因素包括年龄、低血压、低氧血症、GCS评分、APACHEⅡ评分、瞳孔不等大、中线偏移、早期肠内营养、预防性用药,差异均有统计学意义(均P<0.05)。见表1。

表1 重型颅脑损伤患者消化道出血的单因素
2.2多因素分析以是否发生消化道出血为结局变量(0=未发生,1=发生),将上述单因素分析有统计学意义的因素进一步做多因素Logistic回归分析,结果显示,重型颅脑损伤患者消化道出血的独立危险因素按关联度排列依次为预防性用药(OR=6.92)、早期肠内营养(OR=4.46)和GCS评分(OR=3.51)。这三项指标OR值均>1,OR值越大则相关性越强。结果见表2。
2.3重型颅脑损伤患者消化道出血的病死率如表3所示,45例消化道出血的重症颅脑损伤患者死亡21例(46.7%),未发生消化道出血的155例患者死亡45例(29.1%),病死率差异有统计学意义(χ2=4.91,P=0.03)。
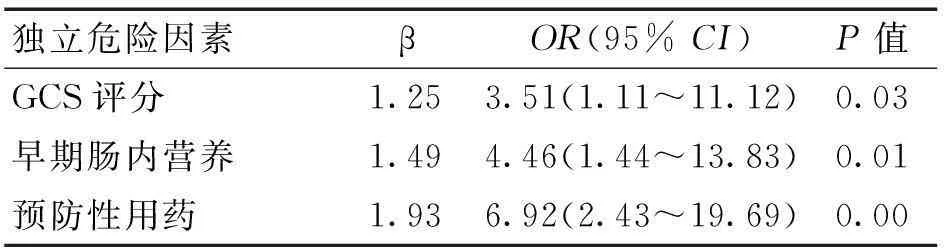
表2 重型颅脑损伤患者消化道出血的
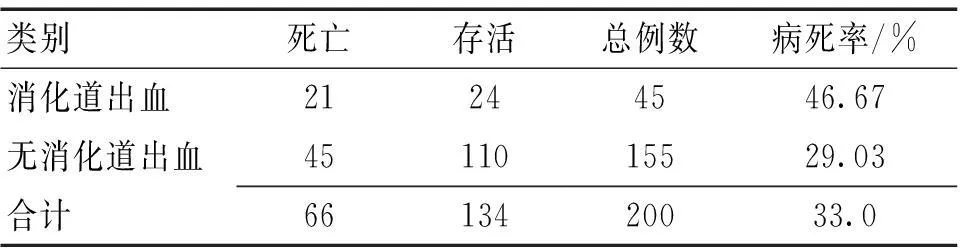
表3 重型颅脑损伤患者有无消化道出血的
3讨论
上消化道出血是重症颅脑损伤的常见并发症之一,其主要病因是应激性溃疡[3]。颅脑损伤直接累及神经中枢,由于神经体液因素的作用,重症颅脑损伤患者胃酸、胃蛋白酶的分泌增加,胃黏膜损伤因子增强,上消化道出血多伴有深达黏膜肌层的溃疡,易发生穿孔。因而寻求重症颅脑损伤患者上消化道出血的危险因素,防治出血甚至穿孔具有重要意义。目前对重症颅脑损伤患者合并上消化道出血的发生率报道差异很大,石俊等[4]统计为40%~80%。有报道称颅脑损伤后并发上消化道出血率16.05%~47.00%,病死率达30%~50%[5]。
3.1重症颅脑损伤患者上消化道出血危险因素的的单因素分析
3.1.1患者一般情况与上消化道出血的关系:有报道认为年龄、性别、吸烟史、饮酒史等是颅脑损伤患者出现上消化道出血的危险因素,年龄≥60岁的颅脑损伤患者易发生消化道出血[6]。本研究将200例重症颅脑损伤患者按年龄分为<60岁组和≥60岁组,对性别、年龄、吸烟史及饮酒史与上消化道出血发生情况进行分析,结果显示年龄与上消化道出血显著相关(P<0.01),而未显示性别、吸烟史、饮酒史等与上消化道出血相关(P>0.05);由于样本量有限,未比较吸烟和饮酒量与上消化道出血的关系,是否烟龄长、吸烟量大和酗酒等是出现上消化道出血的预测指标,尚不清楚。
3.1.2患者病情状况与上消化道出血的关系:上消化道出血的发生与颅脑损伤的严重程度关系密切,病情越重,消化道出血的发生率越高[7]。本研究对200例患者受伤后的GCS评分、APACHEⅡ评分、是否低血压、低氧血症、瞳孔不等大、中线偏移等与上消化道出血发生情况进行分析,结果显示GCS评分、低血压、低氧血症与上消化道出血显著相关(P<0.01),APACHEⅡ评分、瞳孔不等大、中线偏移等与上消化道出血发生有相关性(P<0.05)。GCS评分越低、昏迷程度越重、应激性溃疡出血的发生率越高。本组中GCS评分与消化道出血密切相关,3~5分组消化道出血的发生率为47.62%,而5~8分组为15.82%,差异具有统计学意义(χ2=19.24,P<0.01)。急性生理学及慢性健康状况评分(acute physiology and chronic healthy condition score,APACHEⅡ)是评定各类危重病患者病情严重程度及预测患者预后的较为科学、客观、可信的评分系统[8]。高玉松等[8]研究发现颅脑损伤后上消化道应激性溃疡出血患者,APACHEⅡ评分越高,首次出血发生时间越提前、出血量越大、持续时间越长及病死率就越高,本研究发现APACHEⅡ评分越高,重症颅脑损伤患者上消化道出血的发生率也越高。瞳孔不等、中线移位提示脑疝的发生。早期出现瞳孔不等、中线移位的患者上消化道出血的发生率较不出现者高,且差异有统计学意义(P<0.05),这可能与出现瞳孔不等、中线移位往往提示病情严重,患者调节内脏活动的神经中枢受损,迷走神经的抑制作用减弱,副交感神经兴奋性增强,胃酸、胃蛋白酶分泌亢进,损伤胃黏膜,从而发生消化道出血[9]。颅脑损伤患者常常伴有呼吸功能受损,引起机体缺血、缺氧,而在应激状态下, 胃黏膜血流也随之减少,从而影响胃黏膜上皮细胞的更新、代谢,这可能是低氧血症、低血压时上消化道出血的发生率增加的重要原因。因此,积极处理低氧血症及低血压,改善胃黏膜上皮细胞的缺血、缺氧,是重型颅脑损伤患者临床治疗的重要内容。
3.1.3患者治疗情况与上消化道出血的关系:临床研究证实,早期肠内营养可有效预防和减少应激性溃疡出血的发生。本研究发现,患者早期未进行肠内营养者消化道出血的发生率较高。统计学分析显示,未进行早期肠内营养组32.29%的患者出现消化道出血,进行早期肠内营养组为13.46%。多数学者认为早期肠内营养(early enteral nutrition,EEN)可加快胃肠蠕动,使胃黏膜血流增加,黏膜上皮细胞更新加快,胃黏膜的防御功能增强。同时,给予的营养液可中和胃内的胃酸,减少其对胃黏膜的损害。此外,肠内营养相对于胃肠外营养更加符合人体生理状态,对维持机体水电解质平衡,减少水电解质紊乱有积极的作用[10]。目前多认为对昏迷患者应尽早实行肠内营养可减少消化道出血的发生,本研究结果也证实了这点。目前研究争议较大的是不能自主进食患者鼻饲时机的选择。有学者主张损伤3 d后开始进食较为合理[11],原因为损伤早期患者胃肠蠕动减弱,过早进食可致腹胀、呕吐。而也有学者发现损伤24 h内开始进食的患者消化道出血的发生率较3 d以后给予进食的患者显著降低(P<0.01)[12],因而主张患者应尽可能早期进行肠内营养,可明显减少应激性溃疡出血的发生率。关于重症患者肠内营养的时机尚需更深入研究。H2受体拮抗剂常用的雷尼替丁、法莫替丁等能选择性地阻断壁细胞膜上的H2受体,不仅抑制基础胃酸分泌,还能部分阻断组胺、五肽胃泌素、拟胆碱药和刺激迷走神经等所致的胃酸分泌,质子泵抑制剂可有效降低胃黏膜泌H+,从而降低损伤因素水平。本研究结果显示预防性用药能减少消化道出血的发生。
3.2多因素Logistic 回归分析 多因素Logistic 回归分析最终结果显示,重型颅脑损伤患者上消化道出血的独立危险因素按相关性大小依次为预防性用药、早期肠内营养、GCS评分。因而,重型颅脑损伤患者未进行预防性用药和早期肠内营养、GCS评分低者,易出现上消化道出血。对以上危险因素,尤其是具有多个危险因素的患者应采取预防措施,降低上消化道出血的危险。
3.3上消化道出血与重型颅脑损伤患者预后的关系本研究显示,并发消化道出血的重型颅脑损伤患者病死率高达46.67%,明显高于未发生者(29.03%)。这可能与病情本身危重,而应激性溃疡出血后又进一步加重病情有关。Fennerty等[13]也发现,合并明显消化道出血或严重消化道出血的重症患者,其病死率显著高于无消化道出血的患者。上消化道出血提示重型颅脑损伤患者预后不良,反映了脑实质损害严重程度[14]。
重型颅脑损伤患者病情复杂,其合并消化道出血受诸多危险因素的影响。本文仅从患者的一般情况、患者的病情、治疗(有无早期肠内营养和预防性用药)等方面进行了探讨,结论具有一定的局限性,还有待进一步的研究。
4参考文献
[1]钟天安,王建奇,姚鹏飞,等.重型颅脑损伤后应激性溃疡防治与胃肠道感染的相关性及对策[J].中华神经医学杂志, 2006,5(8):825.
[2]王忠诚.神经外科学[M].武汉:湖北科学技术出版社,2005:380.
[3]杜光勇,贺淑禹,纪文军,等.亚低温治疗对重型颅脑损伤后上消化道出血的影响[J].中国临床神经外科杂志,2012,17(2):116-117.
[4]石俊,刘超,玄汉石.重症颅脑患者营养及代谢支持的应用进展[J].中华神经外科杂志,2005,21(4):254-255.
[5]陈东亮,谢庆海,彭涛,等.颅脑损伤患者上消化道山血的预防和治疗[J].中华神经外科杂志,2007,23(1):43-45.
[6]陈仕生.脑出血并发上消化道出血的危险因素分析[J].广东医学院学报,2004,22(2):147-149.
[7]ghosh A,Wilde EA,Hunter JV,et al.The relation between Glasgow Coma Scale score and later cerebral atrophy in paediatric traumatic brain injury [J].Brain Inj,2009,23(3):228-233.
[8]高玉松,罗新名,张亚东,等.APACHEⅡ评分在重型颅脑损伤后上消化道应激性溃疡出血中的应用[J]. 中国临床神经外科杂志,2012,17(3):179-180.
[9]Kochanek PM,Carney N,Adelson PD,et al.Guidelines for the acute medical management of severe traumatic brain injury in infants,children,and adolescents-second edition[J].Pediatr Crit Care Med,2012,13(1):81-82.
[10]杨医通.胃酸测定在预防和治疗重型颅脑损伤患者应激性溃疡中的应用[J].河北医药,2012,34(2):237-238.
[11]陈汉民,张银清,廖圣芳,等.重度颅脑损伤早期营养支持的合理应用[J].实用医学杂志, 2005,21(4):394-395.
[12]李和平,马东周,邵连彬,等.脑出血患者进食时间和应激性消化道出血的关系[J].中国医师杂志, 2006,8(9):1 244-1 245.
[13]Fennerty MB. Pathophysiology of the upper gastrointestinal tract in the critically ill patient:rationale for the therapeutic benefits of acid suppression [J].Crit Care Med,2002,30(6):8 351-8 355.
[14]刘兵,张建宁,王志涛,等.重型颅脑损伤死亡相关因素分析[J].中华神经外科杂志,2007, 23(7):496-498.
(收稿2014-12-08)
Risk factors analysis of upper gastrointestinal hemorrhage in patients with severe head injury
WangWei,ZhouChunlai
DepartmentofSurgery,TraditionalChineseMedicinalHospitalofShehongCounty,Shehong629200,China
【Abstract】ObjectiveTo analyze the risk factors of upper gastrointestinal hemorrhage (UGH) in patients with severe head injury (SHI). Methods Clinical data of patients with SHI in our hospital from June 2011 to December 2013 were retrospectively analyzed. We compared clinical features of patients concomitant with UGH and those with non-UGH, and we performed univariate analysis by chi-square test, after that, variables of statistical significance were calculated by multiple factors analysis using stepwise Logistic regression. Results We recruited 200 cases, and 45 cases were accompanied by UGH, with the occurrence rate of 22.5%.Related risk factors of UGH included age,hypotension, hypoxemia, GCS scores,APACHEⅡ scores, anisocoria, midline shift, the early enteral nutrition, preventive medication (P<0.05). Multiariable Logistic regression analysis indicated preventive medication (OR = 6.92, 95% CI: 1.11 to 11.12,P = 0.00), early enteral nutrition (OR= 4.46,95% CI: 1.44 to 13.83, P= 0.01) and the GCS score (OR = 3.51, 95% CI: 2.43 to 19.69, P= 0.03) had close relations with UGH. Furthermore, SHI patients with UGH had higher mortality than those without UGH (chi-square=4.91,P=0.03). ConclusionPreventive medicine, early enteral nutrition, GCS may be independent risk factors for upper gastrointestinal hemorrhage in patients with severe head injury, and the occurrence of upper gastrointestinal hemorrhage has a significant effect on the prognosis of patients.
【key words】Head injury; Upper gastrointestinal hemorrhage; Risk factors
【中图分类号】R651.1+5
【文献标识码】A
【文章编号】1673-5110(2016)05-0014-03

