新生儿感染引起的惊厥发作与治疗
马 娜 许惠敏 陈 莉 耿丽娟
河南开封市儿童医院 开封 475000
新生儿感染引起的惊厥发作与治疗
马娜许惠敏陈莉耿丽娟
河南开封市儿童医院开封475000
【摘要】目的探讨新生儿感染引起的惊厥发作类型,了解病因及预后,并进行早期治疗,以减少新生儿脑损伤。方法回顾性分析我院新生儿病房收治的90例新生儿感染引起惊厥发作类型,监测并记录患儿发作时的心率、呼吸节律的变化、怪异动作、发作时间、肢体抽动,综合判断患儿的发作类型,实验室检查了解其病因,并给予积极的治疗。结果新生儿感染引起的惊厥发作类型有4种,轻微型62例,多灶性阵挛型10例,局灶性阵挛型13例,全身性阵挛型5例。新生儿化脓性脑膜炎为主要感染因素,占80%。结论新生儿感染引起的惊厥发作类型多样,轻微型最多见,多数治疗效果及预后较好,对多灶性阵挛型及全身性肌阵挛型的新生儿应引起注意。
【关键词】新生儿感染;惊厥;治疗
新生儿惊厥是一种发生于新生儿期的大脑皮质异常放电的疾病,多数经积极治疗后的患儿预后较好,未经正规治疗的患儿可能在今后的成长中出现大脑发育异常。而感染作为一种常见的新生儿惊厥诱因,研究两者之间的联系及患儿预后,以做到前期预防显得尤为重要。本研究通过回顾性分析我院新生儿病房收治的90例感染并引起惊厥的患儿,了解其病因及预后,并进行早期治疗,减少新生儿脑损伤,提高患儿生存质量。
1资料与方法
1.1一般资料对我院新生儿科2012-01—2014-12收治的90例新生儿感染并引起惊厥的患儿进行回顾性研究,男52例, 女38例;足月儿70例,早产儿20例。确诊为化脓性脑膜炎患儿72例,新生儿败血症10例(其中败血症合并化脓性脑膜炎患儿归入化脓性脑膜炎组),破伤风5例,新生儿梅毒3例。
1.2方法 对所有新生儿感染并引起惊厥发作患儿做详细记录,重点观察患儿呼吸节律的变化、心率的变化、怪异动作、肢体抽动、发作时间等情况。并做进一步观察和进行相关检查, 以判断是否为惊厥发作,并排除遗传代谢病患儿,包括24 h脑电图、头颅CT或MRI、振幅整合脑电图、血常规、肝肾功、血糖、电解质等。对惊厥发作患儿进行药物治疗,包括积极抗感染、减轻脑水肿等对症支持及止痉治疗。
2结果
2.1惊厥发作类型见表1。
2.1.1微小型最多:62例,其中早产儿12例,化脓性脑膜炎患儿57例,败血症患儿5例。主要表现为阵发性下颌抖动、吸吮动作、呼吸节律不规则或呼吸暂停, 无肢体强直性或阵挛性抽动,无面色及心率的变化,持续数秒至几十秒缓解。脑电图检查未见癫痫波发放。
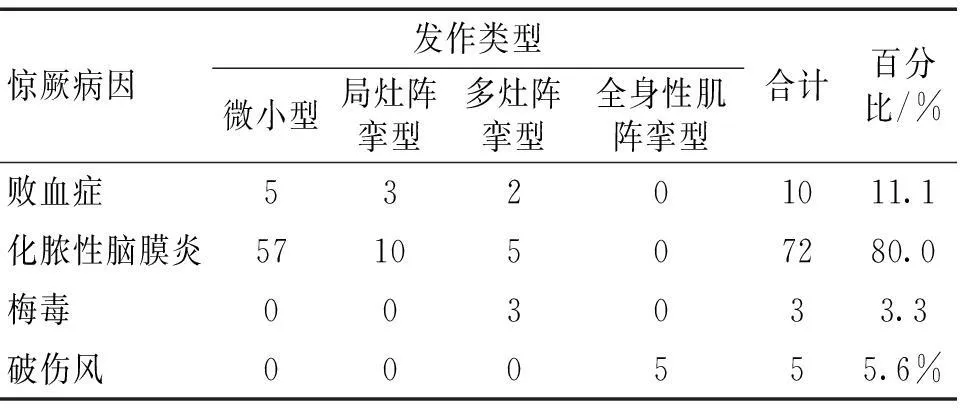
表1 惊厥病例发作类型与病因分布
2.1.2局灶阵挛型:有13例,其中化脓性脑膜炎患儿10例,败血症患儿3例,其中早产儿6例。表现为面部肌肉抽动,眨眼、流延、咀嚼样动作,或单侧肢体阵挛性抽动,无面色变化、心率增快,持续数十秒至数分钟缓解。脑电图检查未见癫痫波发放。
2.1.3多灶阵挛型:10例,其中化脓性脑膜炎患儿5例,败血症患儿2例,梅毒患儿3例,其中早产儿2例,均为梅毒患儿。表现左右肢体阵挛性抽动,伴或不伴面色变化、心率增快,持续数十秒至数分钟缓解。脑电图检查有7例出现连续性的或节律改变。3例重症化脓性脑膜炎患儿脑电图提示未见明显脑电波。
2.1.4全身性肌阵挛型:有5例,均为破伤风患儿。主要表现为面部肌肉抽动、四肢呈同步性抽搐动作,伴有呼吸形式改变及眼球运动障碍、心率增快、意识不清。持续约数分钟至数十分钟缓解。脑电图有4例出现连续性的或节律改变。
2.2转归90例患儿中83例临床治愈;2例放弃治疗,破伤风1例,新生儿梅毒1例;死亡5例,均为化脓性脑膜炎患儿。临床治愈患儿出院后随访4~8周,67例化脓性脑膜炎及10例败血症患儿未见抽搐,4例破伤风患儿预后良好,2例新生儿梅毒患儿未来院随诊。
2.3抗惊厥治疗所有惊厥患儿中,微小型患儿均能自行缓解,且发作时间短,次数少,未予抗惊厥治疗,预后较好;局灶阵挛型及多灶阵挛型患儿应用苯巴比妥20 mg/(kg·d),分两次给予负荷量,化脓性脑膜炎患儿多数未再抽搐,5例患儿仍间断抽搐,予苯巴比妥5 mg/(kg·d),分两次维持2 d,效差,应用咪唑安定50 kg/(kg·h)持续泵入;3例梅毒患儿同样给予苯巴比妥维持量,效差,应用咪唑安定50 kg/(kg·h)持续泵入。5例破伤风患儿均应用苯巴比妥20 mg/(kg·d),分两次给予负荷量后予5 mg/(kg·d)维持,3例效果较好,平均应用5 d后停药,2例仍间断抽搐,给予咪唑安定50 kg/(kg·h)持续泵入。
3讨论
新生儿惊厥是中枢神经系统疾病或机体功能失常的一种临床表现,是新生儿期常见症状。研究表明[1],在新生儿中惊厥发生率为1.5~5.5/1000,且80%发生在生后第1周,可以表现出多种发作类型:微小型、局灶阵挛型、多灶阵挛型、强直型、肌阵挛型、混合型[2]。近年来,随着对新生儿惊厥的不断研究和认识,在发达及发展中国家,引起新生儿惊厥的病因主要为新生儿缺氧缺血性脑及新生儿感染[3],其他常见病因为脑出血及梗死、代谢紊乱。而引起新生儿惊厥的感染主要包括化脓性脑膜炎、病毒性脑膜脑炎、宫内感染、败血症等。发展中国家与发达国家细菌感染病原体不同,且产前感染与生后感染病原体也不同。我国产前感染主要是大肠埃希等革兰阴性菌感染,生后主要病原菌为葡萄球菌和肺炎克雷伯菌等机会致病菌。出生4 d后,引起新生儿感染性惊厥的病因以化脓性脑膜炎为主,占57.89%[4]。出生1周发病者为产前或产时感染所致,1周后发病多为生后感染所致[5]。本研究中感染引起新生儿惊厥的病因主要为化脓性脑膜炎、败血症、梅毒、破伤风等,新生儿化脓性脑膜炎为主要感染因素占80%,多数患儿惊厥发作时间短,类型简单,脑电图表现多数正常,提示预后较好。惊厥表现为阵挛型发作患儿多为重症化脓性脑膜炎或败血症患儿,脑电图表现正常的患儿预后较好,出现连续性的或节律患儿需应用抗惊厥药物治疗。这可能是由于出生时大脑皮质网状结构未发育成熟,但是皮层-皮层下投射已经发育良好并髓鞘化,导致一些新生儿发作出现脑干或皮层下传导,从而出现电-临床分离,即电发作或仅有临床发作而不伴有电发作[6]。由感染引起的新生儿惊厥发病过程多数较为简单,单纯苯巴比妥治疗多数有效,苯巴比妥为新生儿惊厥治疗的首选药物,与文献报道一致[3]。而破伤风引起的新生儿惊厥均为全身性肌阵挛型,苯巴比妥联合咪唑安定持续泵入效果更好。主要是因为咪达唑仑有较好的解痉、抗惊厥和中枢性肌肉松弛作用,采用持续静脉泵入可维持患者在“地西泮化”状态,即抽搐控制、强刺激稍有抽搐、肌张力基本正常、神经系统深反射存在、浅反射迟钝、呼吸平稳,但咳嗽反射存在[7]。
在新生儿颅内感染与癫痫发病的相关性研究中表明[8],新生儿感染是惊厥发作的独立危险因素。经积极治疗后,新生儿惊厥的治愈率超过90%,其中24 h内控制症状的比例达73.8%[9]。本研究结果提示感染仍为新生儿惊厥的主要因素,做到及时发现,早期治疗,尤其是病因的治疗,可有效控制新生儿惊厥的进一步发展,减轻脑损伤,提高患儿治愈率。
4参考文献
[1]Plouin P,Kaminska A.Neonatal seizures[J].Handb Clin Neurol,2013,111:467-476.
[2]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学 [M].4版.北京:人民卫生出版社,2012:724-725.
[3]Seshia SS,Huntsman RJ,Lowry NJ,et al.Neonatal seizures: diagnosis and management[J].中国当代儿科杂志,2011,13(2):81-100.
[4]戍俊陶,李杨芳.新生儿惊厥56例临床分析[J].中国医药指南,2013,11(1):176-178.
[5]林蔚.182例新生儿惊厥病因分析[J].中国中西医结合儿科学,2013,5(6):541-542.
[6]郭庆辉,王纪文,孙若鹏.新生儿惊厥发作的研究新进展[J].中国儿童保健杂志,2006,14(1):60-62.
[7]赵楚生,林少锐,吴令杰.负荷量苯巴比妥联合持续静脉滴注地西泮治疗新生儿破伤风的临床研究[J].热带医学杂志,2014,14(2):197-199.
[8]钱洪玉,王秀英,李霞.新生儿颅内感染与癫痫发病的相关性研究[J]. 中华医院感染学杂志,2014,24(8):2 044-2 048.
[9]卫功文.新生儿惊厥107例临床分析[J].中国全科医学,2013,10(11):1 689-1 690.
(收稿2015-04-20)
【中图分类号】R722.13
【文献标识码】B
【文章编号】1673-5110(2016)05-0092-02

