足月新生儿视网膜出血危险因素的临床分析△
耿韶辉 王雅从 张静 李艳涛 张佳佳 张炜
·临床研究·
足月新生儿视网膜出血危险因素的临床分析△
耿韶辉王雅从张静李艳涛张佳佳张炜
目的探究足月新生儿视网膜出血的临床危险因素。方法收集2014年12月~2015年7月在本院出生后15 d内接受RetCam Ⅲ眼底检查的1 017例足月新生儿资料。观察性别、胎次、出生体重、妊娠期高血压、妊娠期糖尿病、分娩方式、脐带绕颈、脐带扭转及新生儿全身情况。将受检新生儿分为视网膜出血组和对照组,分析新生儿视网膜出血的可能影响因素。结果1 017例新生儿视网膜出血的发病率为19.6%。视网膜出血组顺产、器械助产、脐带绕颈(NC)和脐带扭转(UCT)的构成比高于对照组,分别为(72.9%∶66%)、(4.5%∶2.7%)、(29.1%∶20.2%)和(13.06%∶5.62%);剖宫产的构成比则低于对照组(22.6%∶31.3%),差异有统计学意义(P<0.05)。多因素logistic回归分析提示:顺产、器械助产、NC和UCT是新生儿视网膜出血的危险因素。结论新生儿视网膜出血的危险因素涉及顺产、器械助产、NC和UCT等多方面,应引起相关临床医师的重视。(中国眼耳鼻喉科杂志,2016,16:255-257)
脐带绕颈;脐带扭转;足月新生儿;视网膜出血
新生儿视网膜出血(retinal hemorrhage, RH)较为常见,大部分不影响视功能发育,但有学者报道累及黄斑区的出血可能因为出血延迟吸收而导致形觉剥夺性弱视[1-2]。目前,RH的确切发病机制尚未完全明确。为此,我们回顾分析了1 017例新生儿RH的发病情况及分娩方式、脐带绕颈(nuchal cord, NC)和脐带扭转(umbilical cord torsion, UCT)等临床资料,以期进一步探讨其危险因素。现报告如下。
1 资料与方法
1.1资料选择2014年12月~2015年7月在本院出生并在出生后15 d内接受广角数字儿童视网膜成像系统(Retcam-3,Zeiss公司,德国)眼底检查的1 017例足月新生儿。除外系统性全身疾病、新生儿窒息史和围生期感染。男性517例、女性500例;单胎1 011例、双胎6例;出生胎龄37~42周,平均(39.6±2.0)周;出生体重2.25~4.75 kg,平均(3.29±0.46)kg。
1.2检查方法所有新生儿检查前用复方托吡卡胺滴眼液滴双眼散瞳,每10 min 1次,共3次,未发现复方托吡卡胺药物副作用。由2名医师合作采用Retcam Ⅲ检查新生儿眼底,记录视网膜有无出血及出血程度。依据出血点数量将视网膜出血分为3度:轻度,出血点数量<10个;中度,出血点数量为11~30个;重度,出血点数量>30个[1]。
1.3相关因素分析纳入的研究因素如下:新生儿性别、胎次、出生孕周、出生体重、分娩方式、出生时有无NC和UCT及B超检查有无颅内出血。母亲孕期有无高血压、糖尿病病史。根据视网膜有无出血将新生儿分为RH组和对照组。比较2组性别、胎次、出生孕周、分娩方式、NC、UCT和母亲孕期高血压、糖尿病史构成比及平均出生体重的差别。
1.4统计学处理采用SPSS 17.0 统计软件进行处理,计量资料用均数±标准差表示,2组间均数比较采用t检验;计数资料用率(%)表示,组间比较采用χ2检验;危险因素分析采用多因素Logistic 回归分析。P<0.05 为差异有统计学意义。
2 结果
2.1RH的发病情况1 017例新生儿中,RH组共199例,359眼(19.6%),包括双眼160例,单眼39例;其中轻度139例(图1)、中度41例(图2)、重度19例(图3);黄斑出血7例,其中单纯自然顺产3例(图1)、合并NC 3例(图2)、合并UCT 1例(图3)。RH组中,6例重度RH患儿合并颅内出血(图4);对照组中无颅内出血。

图1.自然顺产黄斑出血图2.NC黄斑出血图3.UCT黄斑出血图4.颅内出血
2.2RH的单因素分析单因素分析显示,2组在性别、胎次、出生孕周、出生体重和母亲孕期高血压和糖尿病史方面无明显差异;2组平均出生体重无明显差异,但是,RH组巨大儿(出生体重超过4 kg)的构成比(6.03%)明显高于对照组(3.06%),差异有统计学意义;RH组的顺产、器械助产、NC和UCT构成比高于对照组;RH组的剖宫产构成比低于对照组,差异有统计学意义(表1)。
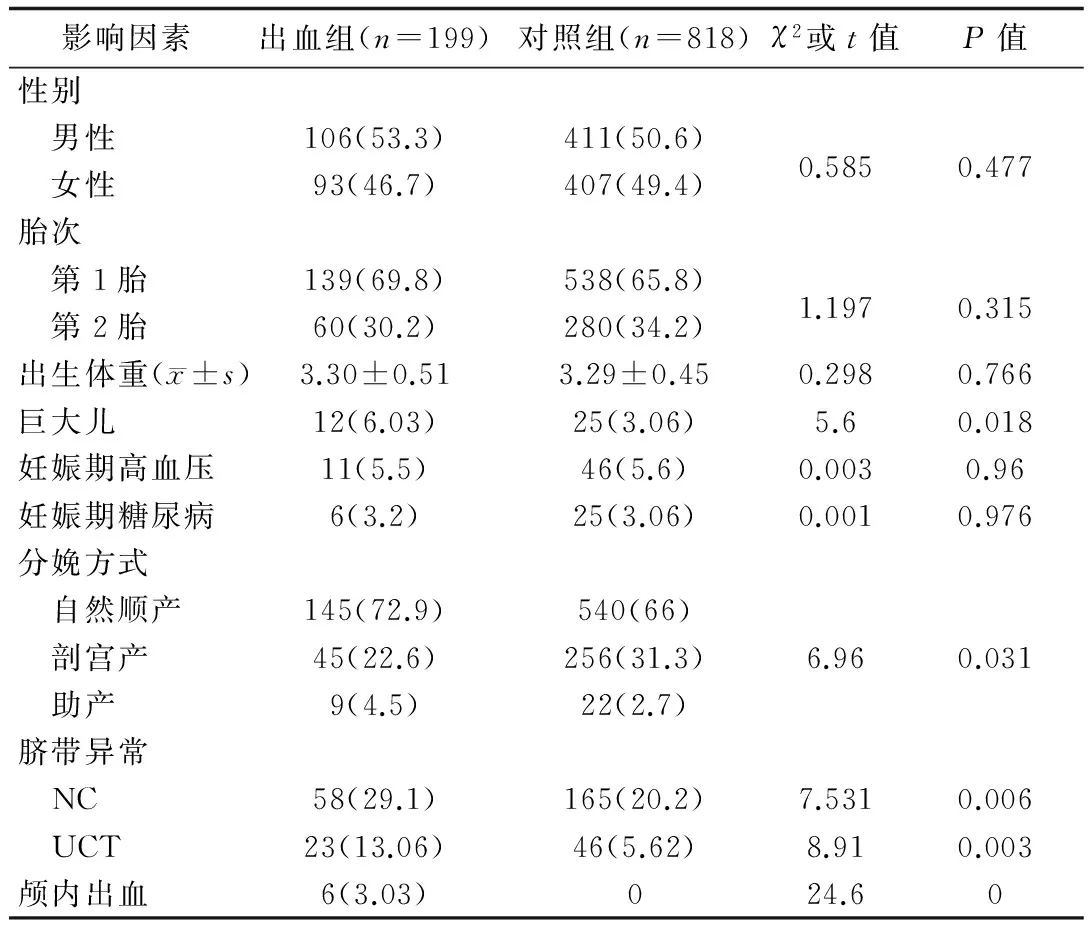
表1 新生儿RH的单因素分析 [n(%)]
2.3RH的多因素Logistic 回归分析将单因素分析结果中有意义的影响因素(分娩方式、巨大儿、NC和UCT)纳入多因素Logistic 回归分析模型中,发现顺产、器械助产、NC和UCT为RH的危险因素,剖宫产为RH的保护性因素(表2)。

表2 新生儿RH的多因素Logisitic 回归分析
3 讨论
RH是新生儿的常见眼病,其确切发病机制尚未完全阐明。目前,多数学者[3-4]研究认为,RH与顺产、产钳和(或)负压吸引助产有关,而剖宫产则是其保护性因素。我们的研究也发现: RH组顺产、器械吸引助产的构成比均高于对照组,剖宫产的构成比则低于对照组,差异有统计学意义;Logistic 回归分析也提示,剖宫产是新生儿RH的保护性因素,顺产和助产是新生儿RH的危险性因素,与以往的研究结果一致。分析其致病机制:阴道产新生儿娩出过程中,强烈宫缩使胎儿身体尤其是胸腹部受压,使得颅内包括眼底静脉回流受阻,胎儿出现一过性颅内静脉压升高,同时末梢毛细血管血流淤滞,机体组织缺血、缺氧,酸性代谢产物破坏毛细血管内皮细胞基底膜屏障作用,导致毛细血管扩张甚至破裂,从而引起RH甚至颅内出血[5]。此外,与成人相比,新生儿头颅骨质松软,抗压能力弱。阴道分娩困难时,在产道对新生儿的挤压基础上,器械助产可能进一步加重新生儿体内血液循环障碍,诱发视网膜缺血、缺氧及最终小血管破裂出血。而剖宫产则有效避免了剧烈宫缩和产道挤压对新生儿血液循环的一系列负面影响,因此被认为是保护性因素。
关于颅内出血与RH的关系,Zhao等[3]的多因素分析研究认为,颅内出血不是新生儿RH的危险因素。我们的研究发现:RH组的19例重度RH患儿有6例合并颅内出血,对照组未发现颅内出血患儿。由于国外文献[6]表明外力损伤可以导致婴儿期颅内出血与RH,因此我们认为颅内出血可能与重度RH存在某些共同的病理基础,而颅内出血并不是RH的危险因素。虽然鉴于此次研究检出的颅内出血患儿例数有限,尚不足以说明颅内出血与RH的统计学相关关系,但是,仍提示临床医师针对颅内出血患儿需及时关注其眼部情况。
RH组与对照组新生儿的出生体重无显著差异,值得注意的是, RH组巨大儿(出生体重超过4 kg)的构成比(6.03%)明显高于出生体重在4 kg以下的新生儿(3.06%),χ2检验显示差异有统计学意义,但是logistic 回归分析尚不支持巨大儿与RH的关系,有待今后进一步增加样本量再作探讨。
脐带作为连接胎儿与胎盘的纽带,是胎儿营养来源和与母体进行物质交换的唯一通道。NC和UCT作为产科常见的并发症[7-9],可能会导致胎儿宫内发育迟缓、新生儿颅内出血、窒息及其他不良妊娠结局[10-12]。NC和UCT是否也与新生儿RH有关,目前国内外尚鲜见相关报道。我们的研究结果显示:RH组中的NC和UCT发病率分别为29.1%和13.06%,明显高于对照组,差异有统计学意义,提示NC和UCT可能是新生儿RH的危险因素。分析其可能的发病机制:新生儿娩出过程中,随着产程的进展,胎先露逐渐下降,宫缩增强,NC和UCT胎儿的脐部动静脉血管受到牵拉压迫,引起胎儿动脉血供应减少,脑部包括视网膜动脉短暂缺血、缺氧,同时静脉血回流受阻、血液循环淤滞共同导致组织缺血、缺氧[13];另外,NC状态下胎儿颈部受到脐带的牵拉压迫,也加重静脉回流受阻和毛细血管淤血、扩张,血液循环受阻;多重因素综合作用引起视网膜末梢血管壁细胞代谢障碍、细胞外基质功能受损,最终导致毛细血管扩张、破裂,继而引起RH。
综上所述,我们的研究结果提示,顺产、器械助产、NC和UCT是新生儿RH的危险因素。因此,临床产科、新生儿科和眼科医师应该提高重视,及早干预,并有针对性地开展此类新生儿的眼底筛查。
[1]Watts P,Maguire S,Kwok T,et al.Newborn retinal hemorrhages:a systematic review[J].J AAPOS,2013,17(1):70-78.
[2]Zwaan J, Cardenas R, O’Connor PS. Long-term outcome of neonatal macular hemorrhage[J]. J Pediatr Ophthalmol Strabismus,1997, 34(5):286-288.
[3]Zhao Q, Zhang Y, Yang Y,et al.Birth-related retinal hemorrhages in healthy full-term newborns and their relationship to maternal, obstetric, and neonatal risk factors[J].Graefes Arch Clin Exp Ophthalmol, 2015, 253(7):1021-1025.
[4]Laghmari M, Skiker H, Handor H, et al. Birth-related retinal hemorrhages in the newborn: incidence and relationship with maternal, obstetric and neonatal factors. Prospective study of 2,031 cases[J]. J Fr Ophtalmol, 2014, 37(4):313-319.
[5]Choi YJ,Jung MS,Kim SY.Retinal hemorrhage associated with perinatal distress in newborns[J].Korean J Ophthalmol,2011,25(5):311- 316.
[6]Breazzano MP, Unkrich KH, Barker-Griffith AE. Clinicopathological findings in abusive head trauma: analysis of 110 infant autopsy eyes[J]. Am J Ophthalmol, 2014, 158(6):1146-1154.e2.
[7]Tamrakar SR. Incidence of nuchal cord, mode of delivery and perinatal outcome: a notable experience in Dhulikhel Hospital-Kathmandu University Hospital[J]. Nepal Med Coll J, 2013,15(1):40-45.[8]Kobayashi N, Aoki S, Oba MS, et al. Effect of umbilical cord entanglement and position on pregnancy outcomes[J]. Oba MSObstet Gynecol Int, 2015,2015:1-4.
[9]Tian CF, Kang MH, Wu W, et al. Relationship between pitch value or S/D ratio of torsion of cord and fetal outcome[J].Prenat Diagn, 2010, 30(5):454-458.
[10]Tomasik T, Mitkowska Z, Kwinta P, et al .Intracranial hemorrhage in term newborn[J]. Prz Lek, 2005,62(11):1227-1235.
[11]Geeta G, Ashma R. Extensive torsion of umbilical cord:a rare cause of fetal compromise[J].Nepal Med Coll J, 2006, 8(1):61-62.
[12]de Laat MW, Franx A, Bots ML,et al.Umbilical coiling index in normal and complicated pregnancies[J]. Obstet Gynecol,2006, 107(5):1049-1055.
[13]Martinez-Biarge M, Diez-Sebastian J, Wusthoff CJ, et al. Antepartum and intrapartum factors preceding neonatal hypoxic-ischemic encephalopathy[J]. Pediatrics, 2013, 132(4):e952-959.
(本文编辑诸静英)
Clinical analysis of risk factors of retinal hemorrhage in full-term newborns
GENGShao-hui,WANGYa-cong,ZHANGJing,LIYan-tao,ZHANGJia-jia,ZHANGWei.
DepartmentofOphthalmology,theFourthHospitalofShijiazhuang,Shijiazhuang050011,ChinaCorresponding author: GENG Shao-hui,Email: g13831168872@163.com
ObjectiveTo study the risk factors of retinal hemorrhage in healthy full-term newborns.MethodsA total of 1 017 full-term newborns with gestational age more than 37 weeks born in the Fourth Hospital of Shijiazhuang between December 2014 and July 2015 were included in the study.The clinical data such as gender, parity,birth weight, gestational hypertension, gestational diabetes mellitus, delivery mode, nuchal cord and umbilical cord torsion were observed. Newborns were divided into retinal hemorrhage group and the control group. Ocular fundus examination with RetCam Ⅲ were performed in all newborns within 15 days of birth. The potential risk factors of retinal hemorrhage were analyzed statistically.ResultsRetinal hemorrhage was found in 199 cases (19.6%). The significantly higher proportion of spontaneous normal delivery(72.9%vs66%), forces delivery(4.5%vs2.7%), nuchal cord(29.1%vs20.2%) and umbilical cord torsion(13.06%vs5.62%), and lower prevalence of cesarean delivery (22.6%vs31.3%)were observed in retinal hemorrhage group.ConclusionsSpontaneous normal delivery, forces delivery, nuchal cord and umbilical cord torsion were the potential risk factors for the retinal hemorrhage in full-term newborns.Newborns with these risk factors may, therefore, require greater attention to retinal hemorrhage.(Chin J Ophthalmol and Otorhinolaryngol,2016,16:255-257)
Nuchal cord; Umbilical cord torsion; Full-term newborns; Retinal hemorrhage
卫生部卫生行业科研专项项目(201002019);石家庄市科技支撑计划项目(111461013)
河北省石家庄市第四医院眼科石家庄050011
耿韶辉 (Email:g13831168872@163.com)
10.14166/j.issn.1671-2420.2016.04.007
2015-12-21)

