原发性胆汁性胆管炎并发浆细胞病患者临床特点
孙媛媛,边赛男,张奉春
(中国医学科学院 北京协和医学院 北京协和医院风湿免疫科 风湿免疫病学教育部重点实验室,北京100730)
ChinJAllergyClinImmunol,2017,11(2):126- 130
原发性胆汁性胆管炎(primary biliary cholangitis,PBC),也称为原发性胆汁性肝硬化(primary biliary cirrhosis,PBC),是一种好发于中老年女性的慢性自身免疫性疾病,临床上以胆汁淤积为主要表现,有碱性磷酸酶(alkaline phosphatase,ALP)、γ-谷氨酰转肽酶(γ-glutamyl transpeptidase,GGT)升高,常有抗线粒体抗体(anti-mitochondrial antibody,AMA)阳性,病理上为肝内小胆管非化脓性炎症及破坏[1]。PBC常伴有免疫球蛋白(immunoglobulin,Ig)升高,在临床病程中,部分患者会发展为单克隆免疫球蛋白,出现浆细胞病包括多发性骨髓瘤(multiple myeloma,MM)等,目前PBC并发浆细胞病报道较少,国内尚无病例系列报道,现就北京协和医院PBC并发浆细胞病患者临床特点进行总结。
对象与方法
研究对象
北京协和医院2002年1月1日至2016年7月31日期间诊断PBC并发浆细胞病的住院患者。
诊断标准
PBC的诊断符合美国肝脏病学会2009年制定的PBC分类标准[2]。以下3条中符合2条或以上者可诊断为PBC:(1)ALP、GGT等反映胆汁淤积的生化指标升高;(2)AMA阳性;(3)肝脏病理检查显示非化脓性破坏性胆管炎及小叶间胆管损害,同时除外肝内局部胆管梗阻或肝外胆管梗阻、病毒性肝炎、酒精性肝病、药物性肝损伤等肝脏疾病。
浆细胞病诊断基于患者血清或尿液中通过蛋白电泳和(或)免疫固定电泳可检测到单克隆免疫球蛋白[3]。不同类型的浆细胞病分别基于各自的诊断标准[4- 6]。
研究方法
通过北京协和医院病案科检索2002年1月1日至2016年7月31日期间诊断PBC并发浆细胞病的住院患者,回顾性分析符合上述诊断的患者的病例资料,包括临床特点、实验室检查结果、治疗及结局。
统计学分析
结 果
一般情况
共580例诊断PBC的住院患者,其中6例为PBC并发浆细胞病患者(6/580,1.0%),女性5例,男性1例,平均年龄(62±10)岁。1例患者为诊断PBC的同时诊断浆细胞病,其余5例患者均为PBC之后诊断浆细胞病,中位时间14个月(范围12~48个月)。4例为单纯PBC患者,2例同时存在其他结缔组织病(原发干燥综合征及混合结缔组织病各1例)(表1)。
PBC临床表现及实验室检查
主要临床表现有腹胀(3例)、皮肤瘙痒(2例)、皮肤黄染(2例)、乏力(1例),2例患者无明显症状,为常规体检发现肝功能异常。3例患者有肝功能失代偿(3例有门脉高压、食管胃底静脉曲张、脾大,2例有腹水)。ALP中位215 U/L(IQR155~386 U/L),GGT中位221 U/L(IQR175~707 U/L),血浆白蛋白(37±5)g/L,总胆红素(31.8±17.9)μmol/L,红细胞沉降率(63±36)mm/1 h,超敏C反应蛋白(2.32±1.41)mg/L。3例患者IgM升高(正常范围0.40~2.30 g/L),1例患者IgG升高(正常范围7.00~17.00 g/L),2例患者IgA升高(正常范围0.70~4.00 g/L)。5例患者AMA阳性,1例AMA阴性患者肝脏穿刺病理符合PBC。2例患者抗着丝点抗体(anti-centromere antibody,ACA)阳性。
浆细胞病相关临床特点及实验室检查
3例患者为MM(病例6骨髓涂片见图1),2例患者为意义未明的单克隆免疫球蛋白血症(mon-oclonal gammopathy of undetermined significance,MGUS),1例患者为巨球蛋白血症。3例患者有贫血,3例患者有骨破坏,其中1例患者有骨痛、病理性骨折,未出现高钙血症、肾功能不全等。6例患者血清蛋白电泳提示M蛋白中位13.8 g/L(范围6.0~22.1 g/L),血免疫固定电泳提示IgG λ 2例,IgG κ 1例,IgA λ 2例,IgM κ 1例,与免疫球蛋白定量检测中升高的Ig种类一致。
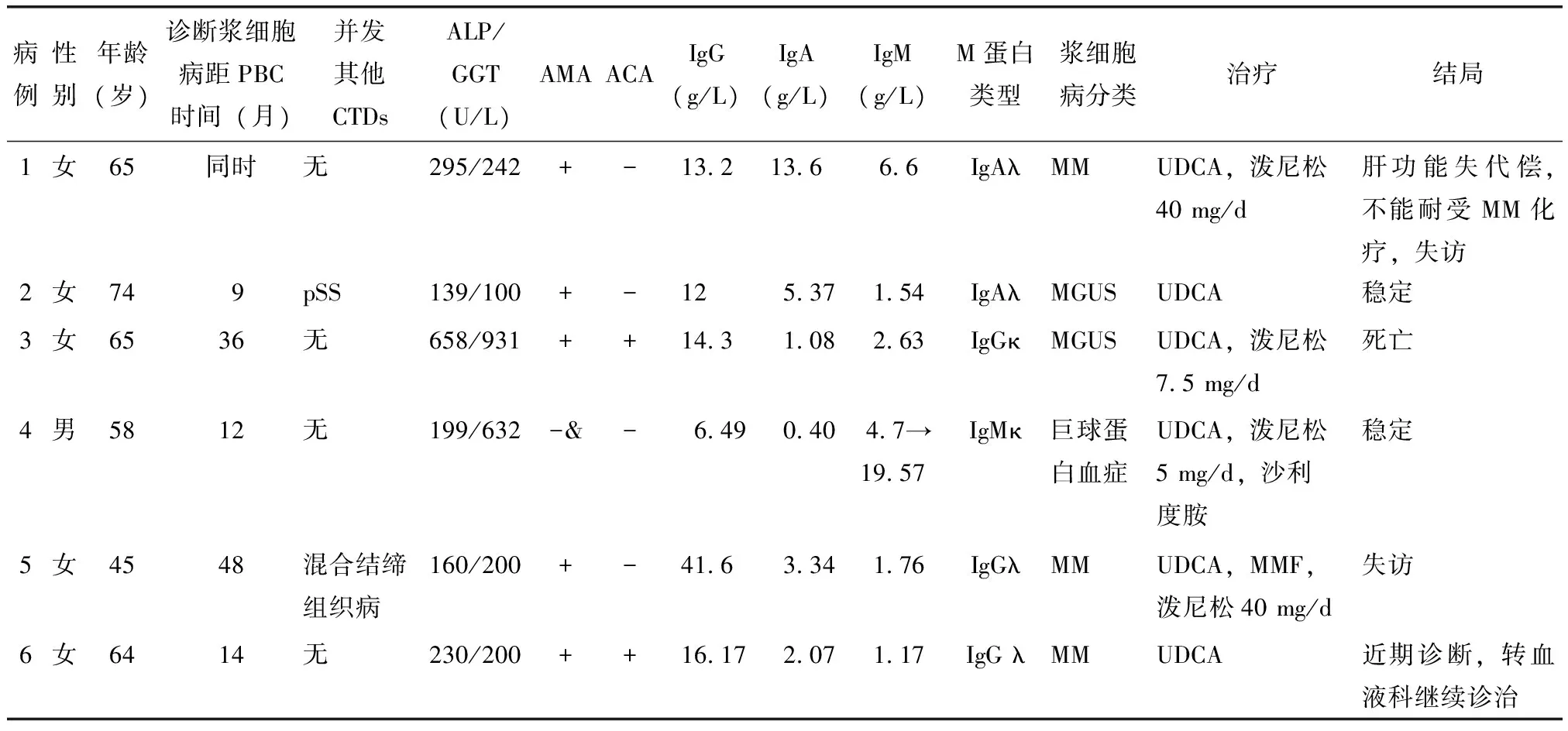
表1 本研究6例患者临床特征及实验室检查结果Table 1 Clinical features and laboratory findings of the 6 patients enrolled in this study
&:肝脏穿刺病理诊断;PBC:原发性胆汁性胆管炎/肝硬化;CTDs:结缔组织病;ALP:碱性磷酸酶;GGT:γ-谷氨酰转肽酶;AMA:抗线粒体抗体;ACA:抗着丝点抗体;IgG:免疫球蛋白G;IgA:免疫球蛋白A;IgM:免疫球蛋白M;pSS:原发干燥综合征;MM:多发性骨髓瘤;MGUS:意义未明的单克隆丙种球蛋白病;UDCA:熊去氧胆酸;MMF:吗替麦考酚酯
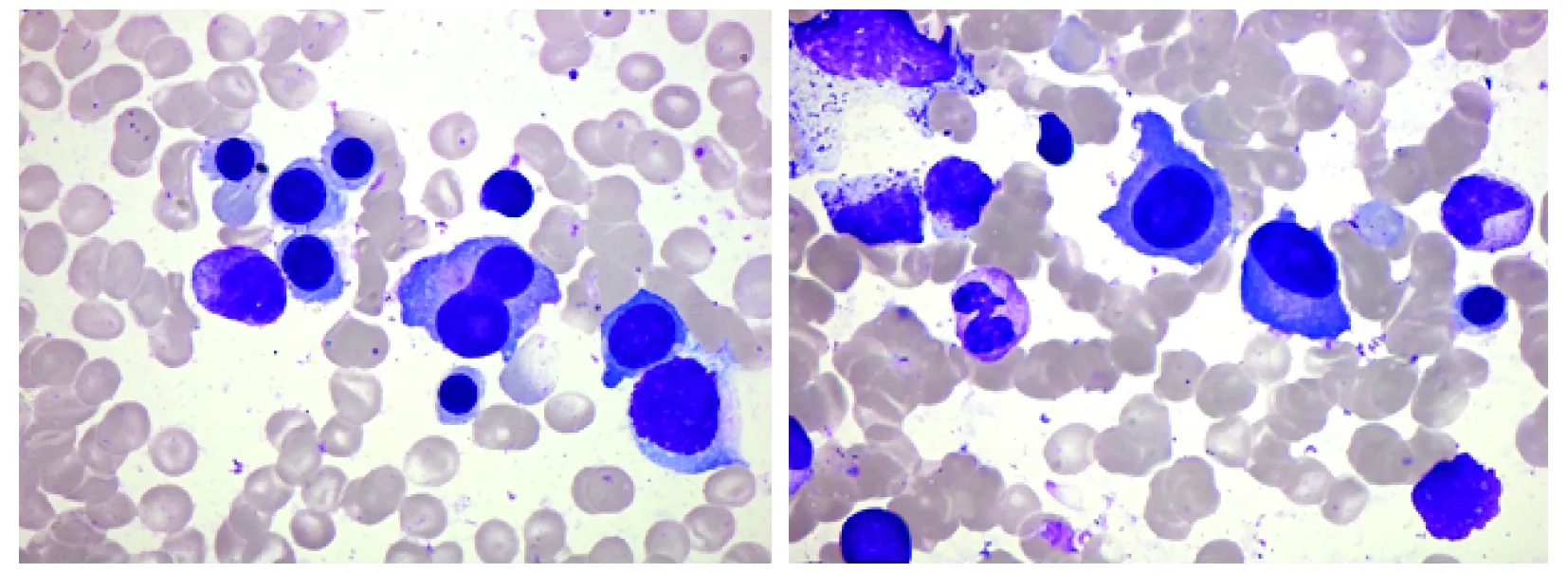
图1原发性胆汁性胆管炎并发多发性骨髓瘤患者(病例6)骨髓穿刺结果(G染色 ×200)
Fig1Results of bone marrow puncture of the patient (case 6) with primary biliary cholangitis complicated with multiple myeloma(G dyeing ×200)
治疗及结局
对于PBC,所有患者均接受熊去氧胆酸治疗(15 mg/kg),其中1例并发混合结缔组织病患者同时加用泼尼松及吗替麦考酚酯治疗。对浆细胞病,3例MM患者,1例因肝功能失代偿,不能耐受针对MM的化疗,加用泼尼松治疗;1例为新诊断患者,转至血液科继续诊治;另1例患者失访。2例MGUS患者定期监测Ig、血清蛋白电泳等相关指标,1例稳定,1例死亡。1例巨球蛋白血症患者加用沙利度胺治疗,病情稳定(最后一次随访时间2016年9月)。
讨 论
目前国际上关于PBC并发浆细胞病仅为病例报道,本研究总结了北京协和医院近14年诊断PBC并发浆细胞病的住院患者的临床及实验室特点。
浆细胞病是一组克隆性浆细胞或浆细胞样淋巴细胞增生性疾病,血清和(或)尿中出现单克隆免疫球蛋白(monoclonal protein,M蛋白)。本组疾病包括MM、MGUS、浆细胞瘤、免疫球蛋白沉积病(包括原发性淀粉样变性及系统性轻链和重链沉积病)、POEMS综合征、Waldenstrom巨球蛋白血症以及重链病,其中以MGUS最常见,其次为MM[3]。与本研究中浆细胞病类型分布基本一致。
通过PubMed及万方数据库进行文献检索,共检索到6例PBC并发浆细胞病患者[7- 12],均为国外报道。其中男性4例,女性2例,平均年龄(62±7)岁。6例患者浆细胞病类型均为MM,IgG κ型3例,IgG λ型2例,IgA κ型1例,且均与PBC同时诊断。4例患者接受针对MM化疗,2例好转(肝功能好转、免疫球蛋白及M蛋白水平均下降),1例进展,1例无明显变化;1例患者拒绝治疗,随访1年后死亡;1例患者无随访信息(表2)。部分患者由于PBC肝功能失代偿,不能耐受针对MM的化疗,可能会影响患者预后,但由于本研究及文献报道病例数均较少,PBC并发浆细胞病患者的预后仍有待更大样本、更长时间随访证实。
本研究中患者平均年龄(62±10)岁,与文献所报道的6例患者平均年龄[(62±7)岁]相似,提示在该年龄组患者应更警惕浆细胞病的发生。本研究多数患者为PBC之后诊断浆细胞病,仅1例患者为两者同时诊断,而文献报道所有患者均为同时诊断,因两组病例数均较少,有待更大样本量研究进一步证实。文献报道中MM以IgG κ型多见,其次为IgG λ型和IgA κ型,本研究MM患者则以IgG λ型为主,其次为IgA λ。普通人群MM前三位为IgG型、IgA型和轻链型,占所有MM的95%以上[4],与PBC患者中MM一致。

表2 原发性胆汁性胆管炎/肝硬化并发浆细胞病患者特征文献复习Table 2 Literature review of the features of patients with primary biliary cholangitis/cirrhosis and plasma cell dyscrasia
NA:无数据
有研究报道自身免疫性疾病患者恶性淋巴增殖性疾病发生率增加,尤其在干燥综合征患者中[13],PBC患者中也有关于淋巴瘤的报道[14],而关于浆细胞病的报道较少。两者在发病机制上是否存在联系,有研究认为,PBC患者长期存在的多克隆高球蛋白血症可能会导致免疫功能异常,如肝脏对抗原的清除缺陷,抑制及辅助T细胞之间免疫失衡和B细胞的持续活化,上述免疫系统的改变及免疫监视受损,导致对新生肿瘤细胞的清除及对其生长的抑制减弱。此外,遗传背景也可能对淋巴增殖性疾病有促进作用[9,12,15]。白细胞介素- 6是一种B细胞及杂交瘤细胞生长因子,在PBC患者胆管中增加[16],而白细胞介素- 6在MM中是最重要的增殖和生存因子[17],因此可能促进了PBC患者中MM的发生。
总之,PBC患者可出现浆细胞病,以MM、MGUS多见,患者多在PBC之后诊断浆细胞病(中位时间14个月),M蛋白可为各种类型,如IgG κ、IgG λ、IgA λ及IgM κ。对于初诊及其随访PBC患者,临床医师应注意监测Ig水平、血清蛋白电泳及免疫固定电泳或尿免疫固定电泳,警惕浆细胞病的发生。
[1]Carey EJ, Ali AH, Lindor KD. Lindor, primary biliary cirrhosis[J]. Lancet, 2015, 386: 1565- 1575.
[2]Lindor KD, Gershwin ME, Poupon R, et al. Primary biliary cirrhosis[J]. Hepatology, 2009, 50: 291- 308.
[3]王吉耀. 内科学[M]. 2版. 北京: 人民卫生出版社, 2010: 825- 832.
[4]Bird JM, Owen RG, D’Sa S, et al. Guidelines for the diagnosis and management of multiple myeloma 2011[J]. Br J Haematol, 2011, 154: 32- 75.
[5]Bida JP, Kyle RA, Therneau TM, et al. Disease associations with monoclonal gammopathy of undetermined significance: a population-based study of 17,398 patients[J]. Mayo Clin Proc, 2009, 84: 685- 693.
[6]Pasricha SR, Juneja SK, Westerman DA, et al. Bone-marrow plasma cell burden correlates with IgM paraprotein concentration in Waldenstrom macroglobulinaemia[J]. J Clin Pathol, 2011, 64: 520- 523.
[7]Fujii H, Yashige H. Multiple myeloma of IgG-lambda type associated with asymptomatic primary biliary cirrhosis[J]. Rinsho Ketsueki, 1989, 30: 1886- 1891.
[8]Amakasu H, Kanno A, Abe M. Multiple myeloma occurring in early stage primary biliary cirrhosis[J]. Tohoku J Exp Med, 1993, 169: 197- 203.
[9]Kaneko H, Endo T, Saitoh H, et al. Primary biliary cirrhosis associated with multiple myeloma[J]. Intern Med, 1993, 32: 802- 805.
[10] Rodríguez-Leal GA, Moran-Villota S, Arista-Nasr J, et al. Case report of multiple myeloma and hypothyroidism in primary biliary cirrhosis[J]. Rev Invest Clin, 1997, 49: 215- 220.
[11] Lazzaro A, Bernuzzi P, Arcari A, et al. A singular case of multiple myeloma and primary biliary cirrhosis strictly associated in pathogenesis and response to alkylating therapy[J]. Am J Hematol, 2006, 81: 557.
[12] Saka B, Kalayoglu-Besisik S, Ozturk GB, et al. Primary biliary cirrhosis and IgG-kappa type multiple myeloma both respond well to vincristine, adriamycin and dexamethasone: is there a pathogenic relationship?[J]. J Formos Med Assoc, 2008, 107: 185- 190.
[13] Ehrenfeld M, Abu-Shakra M, Buskila D, et al. The dual association between lymphoma and autoimmunity[J]. Blood Cells Mol Dis, 2001, 27: 750- 756.
[14] Hahn JS, Kim C, Min YH, et al. Non-Hodgkin’s lymphoma & primary biliary cirrhosis with Sjogren’s syndrome[J]. Yonsei Med J, 2001, 42: 258- 263.
[15] Nakamura M, Ishibashi H, Matsui M, et al. Peripheral B lymphocyte repertoire to mitochondrial antigen in primary biliary cirrhosis—positive correlation between the disease activity and the frequency of circulating B lymphocytes specific for pyruvate dehydrogenase complex[J]. Autoimmunity, 1995, 21: 253- 262.
[16] Jiang GX, Cao LP, Kang PC, et al. Interleukin6 induces epithelialmesenchymal transition in human intrahepatic biliary epithelial cells[J]. Mol Med Rep, 2016, 13: 1563- 1569.
[17] Ishihara K, Hirano T. IL- 6 in autoimmune disease and chronic inflammatory proliferative disease[J]. Cytokine Growth Factor Rev, 2002, 13: 357- 368.

