妊娠高血压合并阻塞型睡眠呼吸暂停低通气综合征的影响因素▲
张海燕 郝丽娟
(青海省红十字医院1 妇产科,2 睡眠医学中心,西宁市 810000,电子邮箱:zhanghy2019@163.com)
阻塞型睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)在普通人群中的发病率为4%,妊娠中后期女性的发病率达11.4%,其可对母婴结局造成不良影响,加重患者家庭与社会的经济负担[1-2]。研究表明,OSAHS与血压呈正相关,且年龄、肥胖等高血压相关危险因子也是OSAHS发生的独立危险因素[3-4]。本研究探讨妊娠高血压合并OSAHS的影响因素,以为OSAHS的临床治疗提供参考。
1 资料与方法
1.1 临床资料 收集2015年2月至2016年7月在我院呼吸科进行睡眠呼吸检测的192例妊娠高血压患者作为研究对象。纳入标准:(1)所有患者均符合《中国高血压防治指南》[5]中高血压诊断标准,均为住院患者;(2)年龄18~45岁。排除标准:(1)心肌梗死、心绞痛、心力衰竭或进行心脏介入手术者;(2)哮喘、慢性阻塞肺疾病或肝肾功能不全者;(3)不配合进行检测者。OSAHS的诊断参照中华医学会呼吸病学分会睡眠呼吸障碍学组制定的标准[6],根据呼吸暂停低通气指数(apnea hypopnea index,AHI)将患者分为4组:单纯高血压组(AHI<5次/h)33例,年龄20~38(28.63±5.34)岁,孕周21~30(26.13±7.16)周;轻度OSAHS组(AHI为5~15次/h)64例,年龄20~39(27.64±6.05)岁,孕周21~30(26.76±3.34);中度OSAHS组(AHI为16~30次/h)52例,年龄21~40(28.76±6.08)岁,孕周22~29(25.86±3.84)周;高度OSAHS组(AHI>30次/h)43例,年龄23~41(29.07±6.73)岁,孕周23~31(27.24±3.56)周。4组患者的年龄和孕周比较,差异均无统计学意义(均P>0.05),具有可比性。本研究经我院伦理委员会审核批准,患者家属均对本研究知情并签署知情同意书。
1.2 研究方法
1.2.1 睡眠呼吸监测:(1)监测前对所有研究对象进行体检,包括检查患者上气道是否存在异常,测定身高、体重、腰围,并计算体质指数,根据世界卫生组织制定的标准[7],以<18.5 kg/m2为体重过轻,18.5~23.9 kg/m2为体重正常,24~27.9 kg/m2为超重,≥28 kg/m2为肥胖。(2)采用多导睡眠监测仪(美国泰科公司,型号:SandmanTM)进行睡眠呼吸监测,嘱患者监测前24 h禁止服用安眠药物、饮酒及咖啡。要求受检者洗澡、洗头、剪指甲,受检当天中午不午休,监测时间为晚22点至次晨6点(夜间7 h以上睡眠监测),监测内容包括脑电图、下颌肌电图、心电图及眼动图,血氧饱和度、口鼻气流、胸腹呼吸运动、鼾声以及体位等。监测结果由计算机自动分析并经过人工校正后得出,数据包括、AHI及平均动脉血氧饱和度(arterial oxygen saturation,SaO2)、SaO2<90%持续时间。(3)监测方法。开启电脑,打开睡眠呼吸监测程序,然后输入患者信息,连接各导联;在患者洁面后,采用洁面乳将各导联位置涂擦去除角质层,并用75%酒精擦净,电极抹满导电膏后放置各自位置,并采用胶布固定,同时给患者围上胸带、腹带并接上体位导联,叮嘱患者缓慢躺下;将各个装置连接完成后接通睡眠监测仪电源即开始监测,于次日清晨观察患者监测报告。
1.2.2 动态血压测量:采用ri-cardio型24 h动态血压监测仪(德国Rudolf Riester GmbH & Co.KG)测量动态血压,日间监测时间为早晨6点至晚22点,夜间监测时间为晚22点至次日早晨6点,日间每30 min测定1次,夜间每60 min测定1次。测定前嘱受试者不能饮酒、服用安眠药物。记录参数包括24 h平均舒张压、24 h平均收缩压、日间平均舒张压、日间平均收缩压、夜间平均收缩压、夜间平均舒张压。
1.2.3 嗜睡情况评定:采用Epworth嗜睡评定表(Epworth Sleeping Scale,ESS)[8]调查受试者的嗜睡情况。共8个调查时间点,包括坐着阅读书刊时,在公共场所坐位姿势下(比如开会或剧场),连续坐车1 h以上,坐着与别人交谈时,午餐不喝酒、饭后安静坐着时,在环境许可的情况下下午躺着休息时,在开车等红绿灯间隙时,看电视时。上述情况下从不出现瞌睡为0分,较少出现瞌睡为1分,偶尔出现瞌睡为2分,经常出现瞌睡为3分。总评分24分,6~11分表示瞌睡,12~16分表示过度瞌睡,>16分表示有危险性瞌睡。
1.3 统计学分析 应用SPSS 21.0软件进行统计分析。计数资料以率表示,比较采用χ2检验;计量资料以(x±s)表示,多组间对比采用单因素方差分析,两两比较采用LSD-t或SNK-q检验;采用 Logistic回归模型分析影响妊娠高血压合并OSAHS的危险因素。以P<0.05为差异有统计学意义。
2 结 果
2.1 4组患者的体质指数及睡眠呼吸监测结果比较 与单纯高血压组相比,轻度、中度、重度OSAHS组的体质指数、平均SaO2更高,SaO2<90%持续时间更长(均P<0.05)。随着OSAHS程度加重,患者SaO2<90%持续时间逐渐升高(均P<0.05)。见表1。
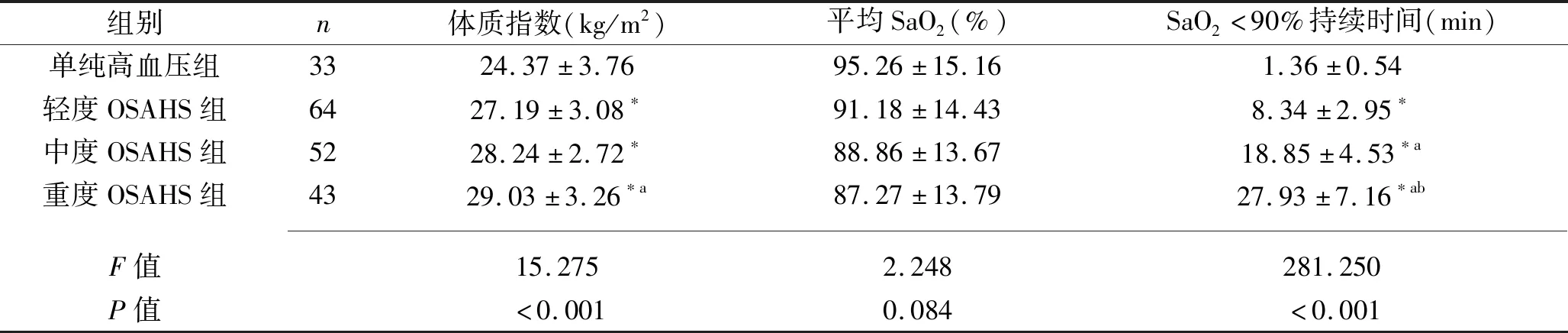
表1 4组患者体质指数及睡眠呼吸监测结果对比(x±s)
注:与单纯高血压组比较,*P<0.05;与轻度OSAHS组比较,aP<0.05;与中度OSAHS组比较,bP<0.05。
2.2 4组患者动态血压测定结果比较 4组患者的日间平均收缩压、日间平均舒张压、夜间平均收缩压、夜间平均舒张压、24 h平均收缩压、24 h平均舒张压比较,差异均有统计学意义(均P<0.05)。见表2。

表2 4组患者动态血压测定结果对比(x±s,mmHg)
注:与单纯高血压组比较,*P<0.05;与轻度OSAHS组比较,aP<0.05;与中度OSAHS组比较,bP<0.05。
2.3 4组患者ESS评分比较 单纯高血压组、轻度OSAHS组、中度OSAHS组、重度OSAHS组坐着阅读、看电视、在公共场所坐着、长期坐车、与人坐着交谈、饭后休息、开车等红绿灯、午后静卧时的ESS评分及ESS总评分依次升高(均P<0.05)。见表3。

表3 4组患者ESS评分比较(x±s,分)
注:与单纯高血压组比较,*P<0.05;与轻度OSAHS组比较,aP<0.05;与中度OSAHS组比较,bP<0.05。
2.4 影响妊娠高血压合并OSAHS的多因素Logistic回归分析 以妊娠高血压患者是否合并OSAHS作为因变量(未合并=0,合并=1),将体质指数、平均SaO2、SaO2<90%时间、ESS总分、24 h平均收缩压、24 h平均舒张压作为自变量(变量赋值见表4),采用多因素 Logistic回归模型对妊娠高血压合并OSAHS的影响因素进行分析。结果显示,体质指数偏高、24 h平均舒张压高、24 h平均收缩压高及ESS总评分高为妊娠高血压合并OSAHS发生的独立危险因素(均P<0.05)。见表5。

表4 变量赋值情况

表5 影响妊娠高血压合并OSAHS的Logistic多因素回归分析
3 讨 论
近年来妊娠高血压较常见,严重威胁胎儿及孕妇健康。调查显示,OSAHS与妊娠高血压存在相关性,其发病机制可能由于妊娠期女性容易出现进行性体重增加以及全身皮下脂肪堆积,进而容易造成颈部脂肪堆积而引起上呼吸道狭窄,最终导致或加重OSAHS,并可引起妊娠高血压、子痫以及胎儿宫内发育迟缓等,影响母婴安全[9]。有学者报告,OSAHS患者血中一氧化氮水平较正常人降低,影响血管内皮细胞增殖,进而导致血管内皮损伤,使血管变狭窄、动脉收缩,使高血压升高[10],因此OSAHS可使高血压患者病情加重,并在一定程度上推进病情发展。还有研究显示,妊娠高血压合并OSAHS患者由于活性氧增加而造成血管壁损伤,会加重妊娠高血压患者的动脉损伤以及水肿渗血;同时OSAHS也将进一步加重妊娠高血压患者缺氧状况,最终导致胎盘的缺血缺氧,影响胎儿的发育[11]。因此探讨妊娠高血压合并OSAHS的影响因素尤为重要。
既往有研究证实,肥胖、超重是妊娠期OSAHS发生的独立危险因素[12]。本研究结果显示,高体质指数是妊娠高血压患者发生OSAHS的独立危险因素(P<0.05),与上述研究结果相似。有学者发现,OSAHS患者上气道中脂肪增多会减小气道横截面积,且脂肪堆积过多会挤压气道使其变狭窄,因此认为OSAHS患者的AHI与肥胖密切相关[13]。OSAHS患者在夜间睡眠期间会出现呼吸暂停与低通气,容易发生低氧血症以及高碳酸血症,造成血液中SaO2水平降低,使SaO2>90%的持续时间显著延长[14]。本研究结果显示,随着病情加重OSAHS患者的SaO2>90%的时间逐渐升高(均P<0.05),提示通过测定患者SaO2>90%时间可对病情严重程度进行评估。研究显示,对于出现低氧血症以及高碳酸血症的OSAHS患者,改善患者的通气情况后能够改善其SaO2>90%持续时间,降低患者二氧化碳在体内的潴留,进而缓解病情,提高临床治疗有效率[15]。
研究表明,OSAHS患者的AHI与其血压水平呈正相关[16],而随着患者血压水平升高,OSAHS病情逐渐加重[17],提示OSAHS患者病情对血压产生影响。关于 OSAHS患者血压升高的原因可能有以下几点:一方面,睡眠中出现低氧血症以及高碳酸血症均会刺激机体神经兴奋,使患者血压升高;另一方面,高碳酸血症容易造成小动脉痉挛,增加血流阻力,进而升高血压[18]。本研究结果显示,随着病情严重程度增加,患者24 h平均舒张压、平均收缩压均逐渐升高,夜间变化更为显著,提示患者血压水平与OSAHS病情严重程度相关,夜间患者发生血管疾病或病情加重风险较高,这与相关学者研究得出的夜间OSAHS患者心脑血管疾病发病率高于白天的结果相似[19]。ESS在OSAHS患者病情评估方面发挥着重要作用[20-21]。本研究结果显示,单纯高血压组坐着阅读、看电视、长期坐车、午后休息等各项ESS评分均低于不同程度OSAHS者,随着患者病情加重,各项ESS评分以及总分逐渐升高,提示妊娠高血压者嗜睡越严重,病情越严重。本研究中多因素回归分析结果显示,体质指数偏高、24 h平均舒张压高、24 h平均收缩压高以及ESS评分高均为妊娠高血压合并OSAHS的危险因素。
综上所述,体质指数偏高、24 h平均舒张压高、24 h平均收缩压高以及ESS评分高是妊娠高血压合并OSAHS发生的危险因素,这或可为妊娠者OSAHS的预防治疗提供一定的参考。但本研究样本量较少,且随访时间较短,存在一定的局限性,今后应增加样本量进一步深入探究。

