直肠癌患者腹腔镜微创治疗的效果及肛肠动力学分析
刘金生
(梧州市红十字会医院 普外一区,广西 梧州 543002)
直肠癌(carcinoma of the rectum)是发病部位位于齿状线至直肠乙状结肠交界处的恶性肿瘤疾病[1],临床发病率较高。针对直肠癌疾病,临床常采用手术方法进行治疗,常用的手术术型为传统开腹手术和腹腔镜微创手术,但关于二者临床疗效以及肛肠动力学的比较研究较少。寻求疗效更佳、临床价值更大的手术方法,是本文研究的目的。我院选择68例直肠癌患者为研究对象,分析直肠癌患者腹腔镜微创治疗效果及肛肠动力学的影响价值。
1 资料与方法
1.1 一般资料:采用随机数字法抽取2017年10月至2018年10月我院收治的直肠癌患者68例为研究对象。纳入标准:①符合2003年国际抗癌联盟(UICC)关于直肠癌的临床诊断和分期标准[2];②符合开腹手术治疗适应证者;③符合腹腔镜微创手术治疗适应证者;④对本次研究知情同意,签字确认者。排除标准:①有手术禁忌证者;②癌肿局部浸润严重或转移者;③并发其他恶性肿瘤者;④有精神类疾病者;⑤肝肾功能不全者;⑥不能正常进行沟通者;⑦凝血功能异常者。68例直肠癌患者平均分为传统组和微创组两组。传统组中,患者共34例,男性15例,女性19例。患者年龄58~69岁,平均年龄(60.12±0.13)岁;微创组中,患者共34例,男性18例,女性16例。患者年龄56~71岁,平均年龄(61.03±0.04)岁。该研究经医院伦理委员会批准。
1.2 方法:给予传统组34例常规D3式开腹直肠癌根治性术治疗。协助患者取仰卧体位,行气管插管全身麻醉,麻醉起效后,在患者腹直肌位置取长度为20 cm左右的切口,之后逐层打开腹腔,先分离结扎血管,清扫淋巴结,游离直肠组织,切除直肠肿瘤远端,进行消化道重建,术毕常规清洗腹腔,关腹。给予微创组34例腹腔镜微创治疗。协助患者取仰卧位,行全身麻醉,麻醉起效后,采用常规5孔法进行穿刺,建立人工气腹,压力值12~14 mm Hg,然后将从穿刺孔置入腹腔镜,镜下探查直肠肿瘤位置、大小后,分离肠系膜下动脉,并对其下根部进行结扎,清扫周围淋巴结,使直肠周围间隙游离,切断距肿瘤下缘2~5 cm处裸化肠管,闭合远端直肠,经左下腹穿刺孔,切断近端肠管。腹腔镜下完成消化道重建工作,术毕常规止血、清洗,并关腹。
1.3 评价指标:①两组患者手术时间、术中出血量和肛门排气时间比较。②两组患者并发症发生概率比较。并发症包括术后出血、尿潴留、瘘和吻合口、切口感染、肠粘连。③两组患者肛肠动力学指标肛管静息压、肛管最大收缩压、肛管高压区长度值比较。

表2 两组患者并发症发生概率比较
表3 两组患者肛肠动力学指标肛管静息压、肛管最大收缩压、肛管高压长度值比较
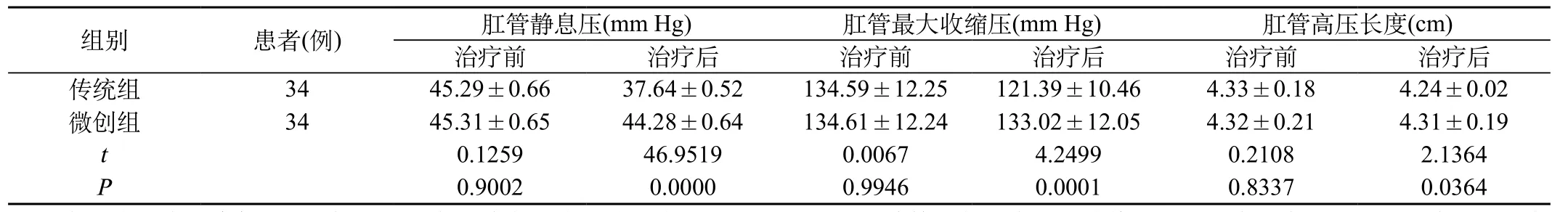
表3 两组患者肛肠动力学指标肛管静息压、肛管最大收缩压、肛管高压长度值比较
?
1.4 统计学方法:采用生物统计学SPSS19.0软件处理数据,手术时间、术中出血量、肛门排气时间、肛管静息压、肛管最大收缩压、肛管高压长度值采用表示,进行t检验,并发症发生概率数据采用%表示,进行卡方检验,若P<0.05,表示比较值差异性明显。
2 结 果
2.1 两组患者手术时间、术中出血量和肛门排气时间比较:微创组术中出血量,明显少于传统组(P<0.05)。微创组手术时间、肛门排气时间,均明显短于传统组(P<0.05)。见表1。
表1 两组患者手术时间、术中出血量和肛门排气时间比较

表1 两组患者手术时间、术中出血量和肛门排气时间比较
?
2.2 两组患者并发症发生概率比较:微创组并发症发生概率为8.82%,明显低于传统组(P<0.05)。见表2。
2.3 两组患者肛肠动力学指标肛管静息压、肛管最大收缩压、肛管高压长度值比较:治疗前,两组患者肛肠动力学指标肛管静息压、肛管最大收缩压、肛管高压带长度比较,无明显差异(P>0.05);治疗后,微创组肛管静息压、肛管最大收缩压、肛管高压长度,均明显高于传统组(P<0.05)。见表3。
3 讨 论
直肠癌患者多伴随消瘦、排便习惯改变、血便、脓血便、骶部及会阴部疼痛、便秘、腹泻、下肢水肿等,进展快[3-5],若不及时治疗,易导致肝转移[6],乃至死亡。近年来,直肠癌发病率呈现上升的趋势,越来越引起临床的重视。虽然治疗手段多,但手术效果最确切。目前常用的手术方法为传统开放手术和腹腔镜手术。传统的开腹手术,切口大,肠管长时间暴露于空气中,水分丢失严重,加上腹腔内操作,对肠管骚扰大,对机体的免疫功能和肛肠动力学损害多[7-8],术后并发症的发生概率较高,患者痛苦较大,恢复较慢,临床疗效欠佳。腹腔镜微创手术相比传统的开腹手术而言,首先,手术属于微创手术,切口小,保持腹腔的密闭性,避免了肠管外露,减少对其他非病变的肠管的骚扰,降低了并发症的发生概率,其次,腹腔镜手术在放大了倍数后,组织结构更清晰,解剖层次更准确,对血管的结扎更可靠,出血量较少,患者痛苦较小,安全性高;再者,腹腔镜下手术能够更精准地切除病灶,减少对组织的副损伤,对直肠癌患者的肛肠运动功能损伤程度小,能够促进患者快速康复。近年来的研究也证实了以上观点[9]。
随着加速快速康复的发展,越来越多的研究关注于直肠癌术后患者的肛肠动力学研究。肛肠动力学能够准确的评价胃肠功能状态。有报道指出,直肠癌患者术后肛肠动力学各项指标发生不同程度的变化是正常的表现,临床上表现为不同程度的排便功能障碍,甚至大便失禁[10]。本研究两组患者的肛管静压、肛管收缩压以及高压区长度皆有不同程度的下降,也印证上述观点,但是腹腔镜手术组相比较于开放手术组下降的幅度更小,说明腹腔镜手术对胃肠功能影响更小。
综上所述,采用腹腔镜微创治疗的患者手术时间、术中出血量、肛门排气时间、并发症发生概率以及对肛肠动力学的影响情况均显著优于开腹手术治疗,可推广应用。

