高热惊厥小儿的临床特征及预后分析
刘科贝
(陕西省西安市儿童医院 门诊内科,陕西 西安,710000)
惊厥是儿科常见急症,高热是引起小儿惊厥发生的主要因素之一。调查[1]显示,高热惊厥在5岁及以下小儿中的发病率约为3%,患儿常表现为肌群不自主收缩、口吐白沫、意识障碍等症状,治疗不及时可导致脑损伤、窒息等的发生,危及患儿生命。研究[2]发现,高热惊厥的发生机制较为复杂,可能与小儿神经系统尚未发育完全,较小的外界刺激即可引发脑部神经元放电异常等因素相关。本研究选取高热惊厥小儿241例,对其临床特征及预后进行分析,现将结果报告如下。
1 资料与方法
1.1 一般资料
纳入本院2013年3月—2018年2月收治的高热惊厥小儿241例,所有患儿入院治疗时伴有高热并为首次发生惊厥。纳入标准:符合高热惊厥的诊断标准[3];临床资料完整;接受长期随访;患儿家属知情同意本研究。排除标准:神经系统体征阳性者;颅内感染;非高热引发的惊厥;肝、肾等脏器功能不全;中途失访或不接受随访者。
1.2 临床特征分析
收集241例患儿的临床资料,对患儿的临床特征进行分析,包括年龄分布、性别比、发病季节、惊厥次数、原发疾病、家族史、脑电图特征、头颅CT、治疗方法等。
1.3 随访方法
对所有患儿进行2年的随访,根据随访中是否再次发生高热惊厥分为复发组和对照组,其中复发组74例,对照组167例。对复发组患儿的临床特征进行分析,包括复发次数、复发时间等。对小儿高热惊厥的复发因素进行分析,包括患儿首发高热惊厥时的年龄、体温、持续时间、类型、家族史等。
1.4 统计学分析
采用SPSS 22.0进行数据分析,复发因素分析采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 高热惊厥患儿的临床特征分析
241例高热惊厥小儿中,男148例(61.41%),女93例(38.59%);患儿年龄4个月~7岁,平均年龄(2.48±0.74)岁,其中<6个月者6例(2.49%),6个月~3岁者206例(85.48%),3岁以上者29例(12.03%);患儿均以发热为首发症状,体温>38.5 ℃,就诊时平均体温(39.77±0.19)℃,其中体温≥39 ℃患儿168例(69.71%),<39 ℃患儿73例(30.29%),患儿完全退热平均时间(3.25±0.63)d;单纯性惊厥149例(61.83%),复杂性惊厥92例(38.17%);有家族惊厥史者117例(48.55%),有癫痫遗传史者11例(4.56%);惊厥发生时间:距离发热时间<24 h者208例(86.31%),24 h以上者33例(13.69%);惊厥发生次数1次者198例(82.16%),发生次数≥2次者43例(17.84%);惊厥持续时间≤5 min者151例(62.66%),>5~10 min者52例(21.58%),>10~30 min者20例(8.30%),30 min以上者18例(7.47%);原发疾病为上呼吸道感染146例(60.58%),支气管炎23例(9.54%),肠炎9例(3.73%),扁桃体炎40例(16.60%),肺炎22例(9.13%),麻疹1例(0.41%)。对患儿进行脑电图、头颅CT等辅助性检查显示,241例高热惊厥患儿中,217例(90.04%)进行脑电图检查,25例(11.52%)提示脑电图异常,包括高峰紊乱12例(5.53%)、慢波异常13例(5.99%),102例患儿进行头颅CT检查,检查结果提示脑水肿28例(27.45%)。
治疗方法:所有患儿入院后在进行止痉、退热、抗生素干预、吸氧等治疗的基础上,同时对原发疾病进行治疗。本研究中154例患儿入院时仍处于惊厥状态,在给予体位干预、给氧、注射地西泮、降温等对症治疗后,均于10 min内停止抽搐,随后在患儿停止惊厥后肌肉注射鲁米那。87例患儿入院时惊厥状态已停止,此时给予退热、抗生素治疗,同时进行鲁米那肌肉注射,以防止惊厥复发。241例高热惊厥患儿在进行对症治疗后,均痊愈出院,无死亡病例发生。
2.2 随访结果分析
对241例高热惊厥患儿进行2年的随访,无失访者,且2年随访中无死亡者。随访结果发现,228例(94.61%)高热惊厥小儿预后良好,7例(2.90%)患儿转为癫痫,3例(1.24%)患儿发生脑损伤。在随访中,74例(30.71%)患儿复发,复发1次者51例(68.92%),复发2次者4例(5.41%),复发3次者3例(4.05%),复发≥4次者16例(21.62%);于首次发生高热惊厥后6个月内复发38例(51.35%),6个月~1年复发21例(28.38%),>1~2年内复发15例(20.27%)。
2.3 高热惊厥复发因素分析
对高热惊厥患儿复发的相关因素进行分析发现,复发组与对照组的性别比例无显著差异(P>0.05),复发组与对照组在年龄、惊厥性质、惊厥家族史、癫痫遗传史、首发时惊厥发生次数以及首次发作体温方面比较,差异有统计学意义(P<0.05)。年龄≤3岁、复杂性惊厥、有惊厥家族史、有癫痫遗传史、首发时惊厥发生次数≥2次、首次发作体温≥39 ℃均为导致高热惊厥患者复发的危险因素。见表1。
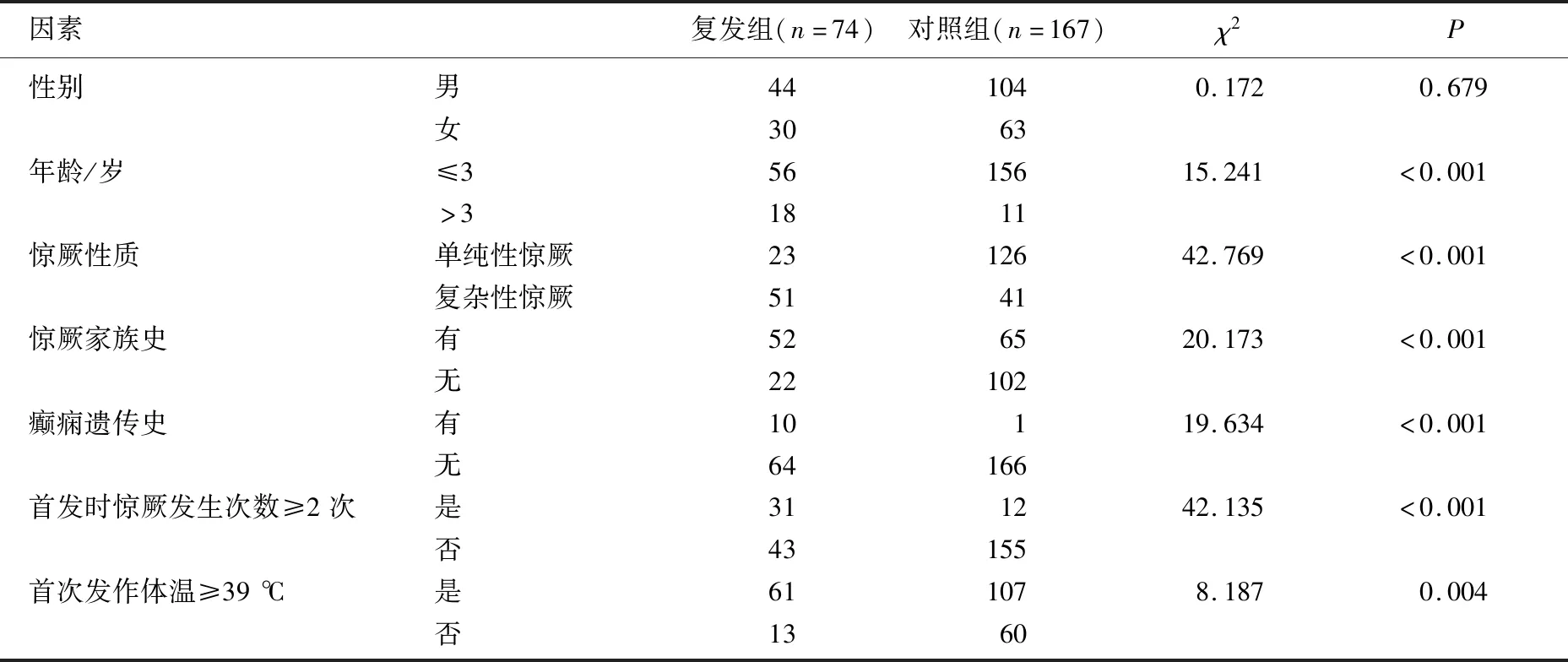
表1 高热惊厥复发因素分析
3 讨 论
高热为小儿发生惊厥的常见原因,调查[4]显示,高热惊厥多发于6个月~3岁小儿,这可能与婴幼儿大脑和生理尚未发育成熟等因素相关。有研究[5]认为高热惊厥是与年龄相关性较高的疾病。对于大脑发育尚未成熟的小儿,其大脑系统对于各种刺激的反应尚不稳定,极易在高热的情况下产生惊厥[6]。本研究高热惊厥患儿中,6个月~3岁患儿(85.48%)占比显著高于6个月以下(2.49%)和3岁以上(12.03%)患儿。男性高热惊厥发生率高于女性,这可能与女童发育较男童快等因素相关[7]。本研究中男性(61.41%)比例显著高于女性(38.59%)。本研究中,69.71%的患儿首次惊厥发作时体温高于39 ℃,且惊厥在发热24 h内发生的概率为86.31%,显著高于发热24 h后发生的概率(13.69%),提示惊厥多发生于体温快速上升的阶段。有研究[8]认为,高热惊厥发生的过程中,高热首先出现,因此患儿体温变化幅度及速度均能明显影响惊厥发生的严重程度。
有研究[9]发现,高热惊厥的原发疾病多为呼吸道感染,发生高热惊厥的患儿常伴有机体免疫功能下降及血清炎症因子水平上升,提示预防惊厥应在日常生活中注意提高小儿机体免疫力,以达到预防呼吸道感染等疾病发生的目的。本研究中,呼吸道感染146例(60.58%),显著高于其他原发疾病的发生率。感染并不是导致惊厥发生的主要因素,而感染后产生的持续性高热是导致惊厥发生的关键性因素,其中病毒感染是主要致病性因素[10]。遗传是导致高热惊厥发生的重要因素,有研究[11]发现,发生高热惊厥的患儿中,具有家族遗传史的患儿为30%~60%。本研究中有48.55%的患儿伴有高热惊厥家族遗传史,提示高热惊厥具有较强的遗传性,而目前高热惊厥的遗传机制尚未明确,可能与机体相关酶活性或生理功能缺陷等具有一定关系[12]。
对于高热惊厥小儿,发热会导致其脑组织耗氧量明显增加,血流不畅,进而对神经系统产生一定刺激,促使丘脑处于放电状态,导致惊厥发生。惊厥情况下,患儿同时处于发热状态,脑组织对氧气和能量的消耗增加,患儿肌肉抽搐,呼吸抑制,使氧气吸入量明显降低,进而导致大脑氧气供应缺乏,代谢紊乱,最终导致患儿脑损伤的发生。因此,有研究[13]指出,对于发病年龄较小、体温较高、有癫痫家族遗传史的患儿,在急诊时应采取积极降温措施,并在治疗原发疾病的基础上,使用地西泮等药物阻碍小儿惊厥的持续发生。本研究发现,高热惊厥患儿的预后一般较好,但有继发癫痫以及脑损伤的风险,本研究中高热惊厥继发癫痫发生率2.90%,脑损伤发生率1.24%,预后不良发生率为4.15%。研究[14]发现,患儿首次发生高热惊厥的年龄越小,惊厥次数越多,惊厥发生时间越久,则产生不良预后的风险就明显增高。也有研究[15]认为,如果患儿在首次高热惊厥发生过程中,惊厥发生次数多,伴有昏睡状态,且患儿同时具有癫痫家族史,不及时救治则日后发生癫痫的风险会明显增高。因此,在治疗高热惊厥的同时预防复发,也是临床工作的重点。调查[16-19]显示,高热惊厥首次发生后,复发风险为30%~40%。本研究中高热惊厥再次发生率为30.71%,与之相似,提示高热惊厥属于一种高复发倾向疾病。
本研究还对高热惊厥复发的相关因素进行了分析,发现年龄≤3岁、复杂性惊厥、惊厥家族史、癫痫遗传史、首发时惊厥发生次数≥2次、首次发作体温≥39 ℃均为导致高热惊厥患者复发的危险因素。有学者[20-21]对高热惊厥复发与患儿预后的关系进行了研究,认为高热惊厥复发与不良预后并无明显相关性,高热惊厥的复发不会增大脑损伤等并发症的发生风险。也有学者[22-23]认为高热惊厥复发与癫痫相关,高热惊厥复发患儿的癫痫发生率明显高于非复发患儿。本研究中,有7例患儿继发癫痫,而这7例患儿在为期2年的随访中均复发高热惊厥,这可能与高热惊厥的反复发生使脑损伤发生风险明显增高,进而对脑细胞产生损害,增高了癫痫的发生风险等因素有关。
综上所述,高热惊厥小儿一般预后较好,对于首次发生高热惊厥后复发风险较高的患儿,应及时进行预防性治疗,同时对家长进行相关的健康教育及急救知识普及,以降低不良预后发生率。

