早期左甲状腺素钠治疗对甲状腺功能低下早产儿甲状腺素与各项发育的影响
聂春霞,李 丽,李晓鹏,万程全
(洛阳市妇幼保健院新生儿科,洛阳 471000)
甲状腺功能低下是早产儿的常见病,主要因早产儿各系统发育不全、下丘脑-垂体-甲状腺系统的功能紊乱所致[1-2]。有数据统计[3],出生体重不足1500 g的早产儿发生甲状腺功能低下的概率约为1/300。该病的临床症状以反应迟钝、食欲不振、嗜睡等为主,会在一定程度上影响患儿的生长发育。当前临床针对甲状腺功能低下早产儿的治疗尚缺乏统一定论,因此其治疗方案也存在争议。本研究参照欧洲儿科内分泌学会相关指南[4],对促甲状腺激素水平超过10 mIU/L的早产儿予以常规治疗联合早期左甲状腺素钠治疗,并对比单纯常规治疗的效果差异。
1 资料与方法
1.1 一般资料
筛选出2019年1月~2020年1月本院新生儿科的92例甲状腺功能低下早产儿,根据不同治疗方案将其分成A组与B组,每组46例。A组:男性25例,女性21例;出生胎龄24~37周,平均胎龄(31.35±2.03)周;日龄0~22天,平均日龄(8.64±2.34)天;出生体重1200~2000 g,平均体重(1850±110)g;出生身长35~48 cm,平均身长(43.05±3.61)cm;出生头围25~36 cm,平均头围(30.34±2.01)cm;分娩方式中,阴道分娩21例、剖宫产25例。B组:男性24例,女性22例;出生胎龄24~37周,平均胎龄(31.31±2.05)周;日龄0~22天,平均日龄(8.67±2.32)天;出生体重1200~2000 g,平均体重(1800±120)g;出生身长35~48 cm,平均身长(43.09±3.59)cm;出生头围25~36 cm,平均头围(30.35±2.03)cm;分娩方式中,阴道分娩20例、剖宫产26例。对比两组早产儿的一般资料无统计学差异,P>0.05。本研究已经本院伦理委员会批准。
纳入标准:① 病历真实、完整。② 胎龄<37周。③ 经临床诊断证实,符合《实用新生儿学(第4版)》[5]中有关甲状腺功能低下的诊断规定。④ 促甲状腺激素水平超过10 mIU/L。⑤ 家属对研究内容知晓且同意。
排除标准:① 先天性疾病者。② 合并其他并发症者。③ 对研究药物过敏者。④ 出院后失访者。
1.2 研究方法
A组:予以常规治疗,包括静滴营养物质、早期微量喂养、呼吸支持、保暖等,感染者予以抗感染治疗。每2周复查1次,直至甲状腺素水平复常(促甲状腺激素、游离三碘甲状腺原氨酸、游离甲状腺素的检测值均恢复正常)。
B组:予以常规治疗联合早期左甲状腺素钠治疗。常规治疗方法同A组;左甲状腺素钠片[Merck Serono GmbH,国药准字J20160065,原注册证号H20140052,规格50 μg(以左甲状腺素钠计)]口服5 μg/(kg·d),甲状腺素水平基本复常后逐渐减量,甲状腺素水平复常则停药;每2周复查1次,直至甲状腺素水平复常。
1.3 观察指标
6月龄时随访,分别进行如下观察指标的检测,并进行两组的比较。① 甲状腺素水平:指标包括促甲状腺激素、游离三碘甲状腺原氨酸、游离甲状腺素。分别于早产儿入组时采集脐带血,运用Roche cobs e601全自动电化学发光酶免疫分析仪检测;入组后每2周采集血清,运用化学发光法(意大利 Liaison 公司,化学发光仪)检测。促甲状腺激素的正常值范围为0.35~5.00 mIU/L,游离三碘甲状腺原氨酸的正常值范围为2.1~6.3 pmol/L,游离甲状腺素的正常值范围为9.5~24.5 pmol/L[6]。② 生长发育情况:随访6月龄时对生长发育情况进行判定,包括身高、体重。诊断标准参照《中国0~18岁儿童、青少年身高、体重的标准化生长曲线》[7]。③ 智力发育与运动发育:随访6月龄时运用贝利婴儿发展量表中的智力发育指数(MDI评分)和运动发育指数(PDI评分)进行智力发育与运动发育的评分。<70分为发育延迟;≥90分为发育正常[8]。④ 随访6月龄时评价总体疗效:显效,症状消失、甲状腺素水平复常;有效,症状明显好转,甲状腺素水平复常;无效,未达上述标准。总有效率(%)=(显效+有效)/N×100%[9]。
1.4 数据统计
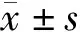
2 结果
2.1 甲状腺素水平比较
6月龄时随访,B组的促甲状腺激素低于A组;游离三碘甲状腺原氨酸、游离甲状腺素均高于A组(P<0.05)。见表1。
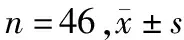
表1 甲状腺素水平比较
2.2 生长发育情况比较
6月龄时随访,B组的身高、体重均大于A组(P<0.05)。见表2。
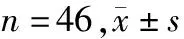
表2 发育情况比较
2.3 智力发育与运动发育比较
6月龄时随访,B组的MDI评分、PDI评分均高于A组(P<0.05)。见表2。
2.4 总体疗效比较
A组用药疗程为(52.54±10.56)天,B组为(35.92±7.12)天,B组的用药疗程短于A组(t=8.851,P=0.000)。6月龄时随访,两组均有甲状腺指标恢复到正常水平的患儿,A组有35例、B组有43例。见表3。B组的总有效率高于A组(P<0.05)。见表4。
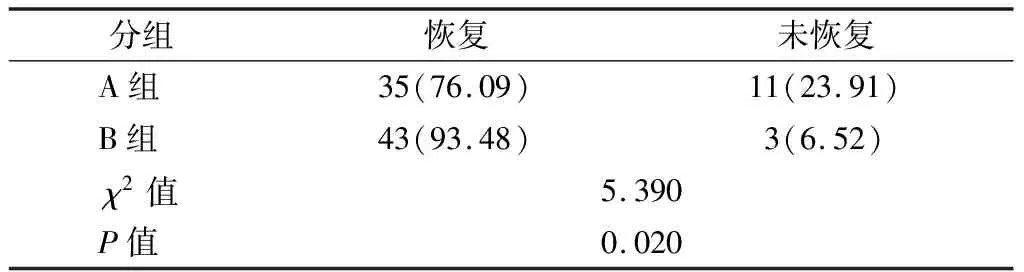
表3 6月龄时甲状腺指标恢复到正常水平的患儿比例 n=46,n(%)

表4 总体疗效对比 n=46,n(%)
3 讨论
甲状腺功能低下在早产儿中具有较高的患病率,且胎龄越小患病率越高[10]。该病的临床症状以低代谢为主,包括胎便排出延迟、低体温、四肢发冷、喂养困难等[11]。该病属于自限性疾病,持续时间难以预测,但即使是暂时性也可能造成脑损伤,导致患儿出现远期生长发育障碍,出现生长、智力、运动、认知等发育迟缓,严重者还会导致脑瘫[12-13]。因此,临床针对该病必须引起高度重视,及早诊治。
左甲状腺素钠为人工合成药,服用后可在机体中代谢并生成三碘甲状腺原氨酸,继而补充人体缺乏的甲状腺激素,达到治疗甲状腺功能低下的目的[14-15]。该药还可促进机体的新陈代谢,提高交感肾上腺系统的感受性,口服给药的吸收率约为50%,且能在机体中大量储存,其药理作用与生理激素相似,能够维持生长发育,因此成为临床治疗甲状腺功能低下的常用药物[16-17]。对于左甲状腺素钠的使用剂量,高静等[18]研究发现,8 μg/(kg·d)是较为理想的剂量;韩风荣等[19]报道则指出,低初始剂量左甲状腺素钠[2~6 μg/(kg·d)]可达到有效的治疗效果。鉴于本组患儿的用药时间较长,为了保证用药安全,给药剂量调整为5 μg/(kg·d)。
甲状腺素水平恢复情况是临床评价甲状腺功能低下治疗效果的重要指标[20]。甲状腺功能低下发展到最终状态会形成甲低[21]。临床对于该病是否需要治疗缺乏统一标准,导致患儿的预后存在明显差异[22]。刘丽芳等[23]认为,可根据早产儿促甲状腺激素水平确定治疗方案,该临床实践表明,经治疗后患儿的预后优于未经治疗的患儿。本研究对比结果显示,B组早产儿治疗后的甲状腺素水平优于A组,提示在常规治疗的基础上早期应用左甲状腺素钠,能够进一步改善患儿的甲状腺素水平。各项发育的对比结果显示,B组的身高、体重大于A组,且MDI评分、PDI评分均高于A组,提示B组早产儿的各项发育均优于A组,证实早期左甲状腺素钠对患儿各项发育有积极影响。本研究在随访至6月龄时,A组有35例患儿甲状腺指标恢复到正常水平、B组有43例。两组的总体疗效对比结果显示,B组的总有效率高于A组,进一步证实,常规治疗联合左甲状腺素钠治疗对甲状腺功能低下早产儿的疗效优于单纯常规治疗。目前,国外临床研究中多着重于对甲状腺功能低下妊娠期妇女的妊娠结局及其早产儿发育情况进行考察,与本研究相关内容的国外研究较少,因此本研究具有一定的创新性与指导意义。
值得一提的是,大多数早产儿的血清甲状腺水平在出生后6周左右可恢复至正常水平,所以是否对患儿进行早期治疗的意见尚不统一[24]。吴可等[25]研究发现,早期用左甲状腺素钠片治疗早产儿甲状腺功能低下症可获得满意的临床疗效,且患儿经治疗后的甲状腺水平均达到正常范围。Hennessey等[26]通过对最近10年的英文文献进行检索,认为目前的临床证据并不足以支持甲状腺功能低下早产儿的联合治疗,但单用左甲状腺素钠治疗的效果是明确的。而本研究组患儿治疗后的甲状腺素水平与各项发育情况均得到了一定的改善,且治疗期间未发现左甲状腺素钠所致的不良反应,因此,认为早期使用左甲状腺素钠治疗该病是可行的。
综上所述,早期左甲状腺素钠治疗对甲状腺功能低下早产儿的疗效确切,可明显改善患儿的甲状腺素水平,且能促进患儿的生长发育、智力发育、运动发育,临床总有效率高,值得推广。

