持续气道正压通气联合化痰补肾法治疗OSAHS合并轻度认知功能障碍的临床疗效*
罗乐, 苏铭琬
(北京中医药大学 耳鼻喉科, 北京 100029)
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)是老年人群的常见病,以患者睡眠过程中反复出现完全或部分呼吸停止及低通气为特征的临床综合征[1]。OSAHS临床上表现为打鼾、憋气,甚至反复被憋醒,夜尿增多,晨起头痛、头晕等一系列症候群,随着病情进展可造成慢性间歇性缺氧、二氧化碳潴留、全身炎性反应及氧化应激增强,损害患者心脑血管、内分泌等全身系统及器官[2-3]。由于OSAHS患者夜间反复觉醒,正常睡眠被破坏,导致患者出现嗜睡、记忆力下降等神经损害症状,严重者可出现认知功能障碍,是引起老年痴呆的主要危险因素之一[4]。OSAHS引发认知功能障碍属于中医“痴呆”病证的范畴,肾精亏虚、气血不足、痰浊等各病理因素之间交互作用,最终导致脑力受损,智能衰退,因此在中医理论中“痴呆”治疗注重补肾、治痰,这也是化痰补肾法治疗认知功能障碍的中医理论基础[5-6]。持续气道正压通气(continuous positive airway pressure,CPAP)能改善患者夜间低氧、呼吸暂停及日间嗜睡,有效改善患者呼吸状况[1,4]。本研究采用CPAP联合化痰补肾法治疗OSAHS合并轻度认知功能障碍,观察其临床疗效,报道如下。
1 对象与方法
1.1 研究对象
选取2020年1月—2021年1月收治的66例OSAHS合并轻度认知功能障碍患者作为研究对象,参照中华医学会呼吸病学分会制定的“阻塞性睡眠呼吸暂停低通气综合征诊断指南(2011年修订版)”:(1)临床有典型的夜间睡眠打鼾伴呼吸暂停、 Epworth 嗜睡量表(epworth sleepiness score,ESS)评分≥9分,查体可见上气道的狭窄及阻塞,睡眠呼吸暂停低通气指数(apnea-hypopnea index, AHI)>5次/h可诊断为OSAHS;(2)对于日间嗜睡不明显(ESS评分<9分)者,AHI≥10次/h或AHI≥5次/ h,存在认知功能障碍、高血压、冠心病、脑血管疾病、糖尿病和失眠等1项或1项以上OSA合并症也可确立诊断OSAHS。纳入标准:(1)确诊为OSAHS;(2)年龄>60岁;(3)蒙特利尔认知评估量表(montreal cognitive assessment,MoCA)评分<26 分者,认知功能障碍在OSAHS发病之后;(4)影像学检查未见中度或中度以上的脑萎缩或脑白质疏松,无视野缺损或视空间忽视;(5)无严重失语、无意识障碍,能够完成认知测试;(6)患者本人或直系亲属签署知情同意书。排除标准:(1)合并智力障碍、精神疾病、视力障碍及听力障碍等影响认知检查患者;(2)有心理疾病病史;(3)OSAHS前由明显智力减退或痴呆病史;(4)合并严重心肝肾等重要脏器功能衰竭、恶性肿瘤、消化道出血患者;(5)服用影响中枢神经系统的药物;(6)合并高血压患者;(7)合并鼻咽部畸形、鼻咽部新生物。所有入组患者采用随机数字表法分为对照组和观察组,每组33例;对照组给予CPAP治疗,观察组给予CPAPA联合化痰补肾法治疗。
1.2 治疗方法
1.2.1对照组 对照组患者遵医嘱戒烟戒酒,每天坚持慢跑或快走等有氧运动1 h,并给予无创呼吸机(美国伟康M701)持续正压通气治疗,通过检测口鼻气流、胸腹运动和手指血氧饱和度调节CPAP压力,压力从4 cmH2O至手指血氧饱和度(blood oxygen saturation,SaO2)>90%,每晚至少通气治疗5 h,连续治疗3个月。
1.2.2观察组 观察组患者在对照组治疗方案的基础上联合化痰补肾法进行治疗,即采用温胆汤合还少丹加减。方药:竹茹30 g、茯苓25 g、陈皮25 g、枳壳15 g、炒白术20 g、清半夏6 g、石菖蒲15 g、远志15 g、生地30 g、当归12 g、山茱萸10 g、生姜10 g,日煎二剂,共30副;1个月后复诊根据患者症状调整方药:竹茹30 g、茯苓25 g、枳壳15 g、炒白术20 g、石菖蒲15 g、生地30 g、当归12 g、山茱萸10 g、生姜10 g、肉苁蓉10 g、女贞子15 g、肉桂3 g、牛膝12 g、泽泻15 g、川芎12 g,日煎二剂,共30副;再1个月复诊,根据患者症状及时调整,安神药物可加合欢花、皮各12 g和酸枣仁30 g,补肾药物可加熟地15 g、益智仁12 g,日煎二剂,共30副。
1.3 观察指标
1.3.1一般资料 收集两组患者的年龄、性别、受教育年限、平均病程、体质量指数(BMI)等一般资料。
1.3.2睡眠呼吸指标 治疗前及治疗3个月时,采用MPR PG&ST 仪(美国安波澜公司生产)监测2组患者AHI 和最低血氧饱和度(lowest blood oxygen saturation,LSaO2)水平。
1.3.3血压 分别于治疗前及治疗3个月时,采用YXY-60 型标准电子血压计( 深圳心管家科技有限公司) 检测2组患者的卧位右臂肱动脉血压,分别于22 ∶00、6 ∶00测量并记录收缩压、舒张压,每段时间记录3次,间隔2 min,取后两次平均值进行分析。
1.3.4ESS评分和MoCA 评分 分别于治疗前及治疗3个月时,记录2组患者ESS评分和MoCA 评分。ESS 量表设8个场景,每个场景评分0~3分,得分越高表示嗜睡症状越明显[6];本研究采用 MoCA量表北京版测试用表,分别从交替连线测验、视空间与执行功能等11项内容对认知功能进行评估,若患者受教育年龄少于12年,则加1分为最终结果,以矫正受教育程度偏倚,评分≥26分表示认知功能正常,得分越高表示认知功能越好[7-8]。
1.4 统计学方法

2 结果
2.1 一般资料
两组患者的性别、年龄、病程、受教育年限及BMI等一般资料比较差异均无统计学意义(P>0.05)。见表1。
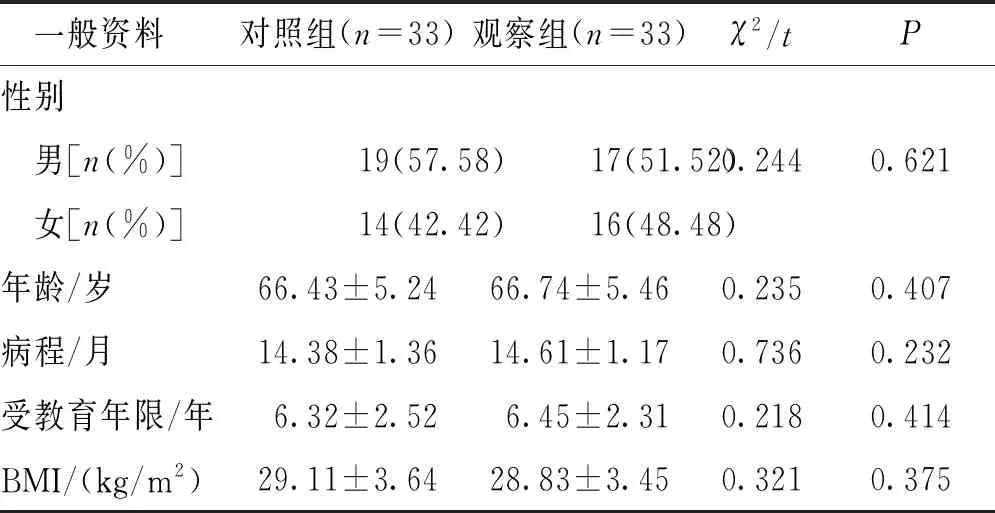
表1 两组患者的一般资料
2.2 睡眠呼吸指标
治疗前,2组患者的AHI及LSaO2水平比较,差异无统计学意义(P>0.05); 2组患者治疗3个月时的AHI水平较治疗前降低、LSaO2水平较治疗前升高,差异有统计学意义(P<0.05);且观察组患者治疗3个月时的AHI水平低于对照组患者,LSaO2水平高于对照组患者,差异有统计学意义(P<0.05)。见表2。

表2 两组患者治疗前和治疗3个月时AHI、LSaO2水平比较
2.3 血压
结果显示,治疗前2组患者的收缩压及舒张压水平比较,差异无统计学意义(P>0.05); 2组患者治疗3个月时的收缩压及舒张压水平水平均较治疗前降低,差异有统计学意义(P<0.05);观察组患者治疗3个月时的收缩压及舒张压水平均低于对照组患者,差异有统计学意义(P<0.05)。见表3。
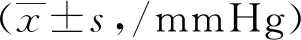
表3 两组患者治疗前和治疗3个月时的收缩压、舒张压水平比较
2.4 ESS评分和MoCA 评分
治疗前,2组患者的ESS、MoCA 评分比较,差异无统计学意义(P>0.05); 2组患者治疗3个月时的ESS评分较治疗前降低、MoCA 评分较治疗升高,差异有统计学意义(P<0.05);且观察组患者治疗3个月时的ESS评分低于对照组患者,MoCA 评分高于对照组患者,差异有统计学意义(P<0.05)。见表4。

表4 两组患者治疗前后ESS、MoCA 评分比较
3 讨论
目前,OSAHS患者合并认知功能障碍的原因尚未完全明确,有研究指出患者夜间反复觉醒和睡眠片段化,导致深睡眠和快速眼动周期睡眠减少,出现日间嗜睡的情况也会影响患者认知功能;而且间歇性低氧状态会导致神经元轴突、脑白质结构的改变,进而引起认知功能障碍[11-12]。OSAHS合并认知功能障碍可引起患者情绪和性格变化,影响患者人际交往和工作能力,是阿尔茨海默症的危险因素,给患者生活质量和身体健康造成巨大影响[13-14]。
由于OSAHS的发病机制尚不明确,OSAHS并发认知功能障碍的原因更为复杂,因此临床上针对这一疾病尚无特效药物,西医治疗多以减肥、运动、止鼾枕、CPAP等治疗方式为主,其中CPAP目前已经成为临床治疗OSAHS的首选疗法[15-16]。CPAP可有效缓解患者呼吸困难,尤其是可设定呼吸气压,帮助患者保持气道通畅,快速纠正患者低氧血症状态,从而帮助患者消除夜间打鼾,建立合理的睡眠结构[17-18]。本研究中,对照组患者采用CPAP治疗,结果表明患者的睡眠指标AHI和LSaO2均得到有效改善,提示CPAP治疗纠正了患者睡眠呼吸紊乱和间歇性脑缺氧的问题,提高了血氧浓度,改善了患者的血压水平和脑灌注水平,并且患者的ESS评分降低,但是患者的MoCA评分虽较治疗前有 所提高,但是尚未达到正常水平。可见单纯的采用CPAP治疗OSAHS合并轻度认知功能障碍,只能改善患者在呼吸方面的临床症状,对于患者认知功能恢复的疗效还有待进一步观察。
中医上并无OSAHS和认知功能障碍的记载,对于OSAHS根据其临床症状,可属于“鼾证”“鼾眠”“鼻鼾”等范畴;中医认为鼾证的发生多因气机不畅,结塞于喉间所致,其发病机制仍为本虚标实之症,而本虚者常损之于肺、脾、肾三脏,标实者多挟以痰、湿、瘀之实邪,致使气机不利,血行不畅,阻于喉间,发为鼾鸣[19-20]。而对于轻度认知功能障碍,则可将其归为“健忘”“善忘”等范畴,其病因则是由于肾精亏虚为本、痰瘀互结为标,肾精亏虚既是引认知障碍的重要原因,也是产生痰瘀的重要前提,而痰瘀作为病理产物影响脏腑气机,亦可加重肾精亏虚,二者紧密联系[21]。本研究中,观察组患者在治上初期以祛除“标实”为主,缓解患者通气障碍症状:方中竹茹、茯苓、清半夏清热化痰,利水燥湿;陈皮、枳壳炒白术健脾理气,升清降浊;菖蒲、远志开窍醒神,佐以少量滋肾阴要药。联合CPAP有效改善患者呼吸状况、血氧饱和度,且研究结果显示观察组患者的AHI、收缩压、舒张压水平低于对照组患者,LSaO2高于对照组患者;这对于缓解患者大脑功能和认知障碍具有重要作用。在治疗中后期以补养“本虚”为主,方中熟地、牛膝补益肾精,肉桂引火归元;益智仁、覆盆子收涩固肾。本研究结果显示,观察组患者的MoCA评分均较治疗前升高,且均已达到正常水平,提示化痰补肾法治疗OSAHS合并轻度认知功能障碍,可获得脾肾同治、精血同调、标本兼治的效果。
综上所述,持续气道正压通气联合化痰补肾法可有效改善OSAHS 合并轻度认知功能障碍患者的临床症状、脑血流灌注等情况,有利于患者认知功能的恢复。

