妊娠期高血压剖宫产麻醉方式及麻醉效果研究
张子江,刘丽妹,黄文斌,蔡俊弟,伍丽萍
连州市人民医院麻醉科,广东清远 513400
孕妇很容易患高血压,孕妇高血压会影响到孕妇和胎儿,严重时甚至会直接危及孕妇的生命。我国该病的发病率约为10%,该疾病也有遗传因素[1]。怀孕妇女患有高血压病时,通常会发生血压升高,并伴有水肿和蛋白尿。妊娠妇女症状较轻,可有轻度头痛,血压稍高。一旦病情加重,患者的临床症状会加重,如恶心呕吐、头晕、水肿、血压升高,甚至可引起孕妇昏迷、抽搐。妇科临床医学研究表明,妊高征的发病机制十分复杂。多年来医学研究发现,妊娠高血压综合征(PIH)与以下因素有直接关系:①当孕妇精神状态过于紧张或中枢神经系统受到直接刺激时,孕妇在怀孕期间容易发生高血压;②孕妇在寒冷的季节,自身温度会有很大的变化,也有可能诱发孕妇发病;③头胎孕妇比非头胎妇女更易得此病。现阶段对这类产妇多采用剖宫产,而麻醉方式及麻醉药物的选择十分重要,需要尽可能避免新生儿窒息,提高镇痛的安全性[1-2]。该文随机选择该院在2018年1月—2020年10月收治的100例妊娠期高血压剖宫产的产妇进行研究分析,分析妊娠期高血压剖宫产麻醉方式及麻醉效果,现报道如下。
1资料与方法
1.1 一般资料
随机抽取该院收治的100例妊娠期高血压剖宫产的产妇进行麻醉分析,妊娠期高血压剖宫产的产妇意识清楚,均同意参与该次研究。采用随机数表法分组,腰硬联合麻醉组中,年龄23~34岁,平均(28.13±0.21)岁;体质量51~68 kg,平均(59.21±4.46)kg;孕周37~41周,平均(39.11±1.46)周;初产妇和经产妇分别是27例和23例;ASAⅠ级有31例,Ⅱ级19例。连续硬膜外麻醉组中,年龄21~34岁,平均(28.35±0.27)岁;体质量51~68 kg,平均(59.56±4.21)kg;孕周37~41周,平均(39.45±1.41)周;初产妇和经产妇分别是28例和22例;ASAⅠ级29例,Ⅱ级21例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。该研究所选病例已经过伦理委员会批准,患者及家属知情同意。
1.2 方法
两组患者在术前均接受心理辅导,进入手术室后建立静脉通道,并进行心电监护。为防止仰卧位低血压,麻醉平面固定后,手术床行左侧位,预防产妇仰卧位低血压。麻醉后出现低血压,立即静脉注入多巴胺2 mg,并加快补液,必要时可以用多巴胺(国药准字H20041357,规格:2 mL:20 mg×10支)20 mg加入500 mL生理盐水中静滴升血压,根据血压调滴数。两组患者术后均行PCEA镇痛泵镇痛。
腰硬联合麻醉组:使用硬膜外穿刺针(16G)进行穿刺,穿刺点为腰椎L2~L3部位,穿刺成功后,以硬膜外穿刺针为引导,于其针内插入25G腰穿针,穿过硬膜外穿刺针口,刺破蛛网膜,退出针芯,可见脑脊液流出。在30 s内注射0.5%罗哌卡因[国药准字H20113463,规格:10 mL:75 mg(按C17H26N2OHCl计)]2~3 mL,退出腰穿针。向头端硬膜外导管置入3 cm,术中根据实际情况经硬膜外导管追加0.75%罗哌卡因以维持麻醉。
连续硬膜外麻醉组:采用16G硬膜外穿刺针在腰椎L1~L2或L2~L43部位进行穿刺,穿刺成功后,向头端硬膜外导管置入3 cm,回抽无血液及脑脊液后,往硬膜外导管注入1.6%利多卡因(国药准字H20065388,规格:10 mL:0.2 g)2~3 mL,5 min后,若无不良反应发生,则从导管分次注入浓度为0.75%的罗哌卡因7~10 mL。
1.3 观察指标
观察两组妊娠期高血压剖宫产麻醉成功率,产妇给药10 min、0.5 h和1 h的疼痛评分,子宫下段肌松效果差发生率,麻醉诱导时间,感觉阻滞恢复的时间,比较两组新生儿窒息发生率、两组不良反应发生率。
1.4 统计方法
采用SPSS 25.0统计学软件进行数据处理,符合正态分布的计量资料以(±s)表示,采用t检验;计数资料以频数和百分比(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇麻醉成功率比较
腰硬联合麻醉组全部50例产妇麻醉效果佳,麻醉成功率为100%;连续硬膜外麻醉组成功率为86%,43例麻醉效果佳,5例出现麻醉阻滞不全,麻醉平面不够,2例麻醉无效,无麻醉平面,最后改行气管插管全麻完成手术;两组比较差异有统计学意义(χ2=5.530,P<0.05)。
2.2 两组产妇给药10 min、0.5 h和1 h的镇痛效果比较
腰硬联合麻醉组给药10 min、0.5 h和1 h的疼痛评分低于连续硬膜外麻醉组,两组比较差异有统计学意义(P<0.05)。见表1。
表1 两组产妇给药10 min、0.5 h和1 h的镇痛效果比较[(±s),分]Table 1 Comparison of the analgesic effects of the two groups of pregnant after 10 min,0.5 h and 1 h[(±s),points]

表1 两组产妇给药10 min、0.5 h和1 h的镇痛效果比较[(±s),分]Table 1 Comparison of the analgesic effects of the two groups of pregnant after 10 min,0.5 h and 1 h[(±s),points]
?
2.3 两组产妇子宫下段肌松效果比较
腰硬联合麻醉组全部50例产妇子宫下段肌松效果良好,肌松效果差发生率0%,连续硬膜外麻醉组有7例产妇子宫下段肌松效果差,肌松效果差发生率14%,两组比较差异有统计学意义(χ2=5.530,P<0.05)。
2.4 两组产妇麻醉诱导时间、感觉阻滞恢复的时间比较
腰硬联合麻醉组麻醉诱导时间、感觉阻滞恢复的时间短于连续硬膜外麻醉组,两组比较差异有统计学意义(P<0.05)。见表2。
表2 两组产妇麻醉诱导时间、感觉阻滞恢复的时间比较[(±s),min]Table 2 Comparison of anesthesia induction time and sensory block recovery time between the two groups of pregnant[(±s),min]
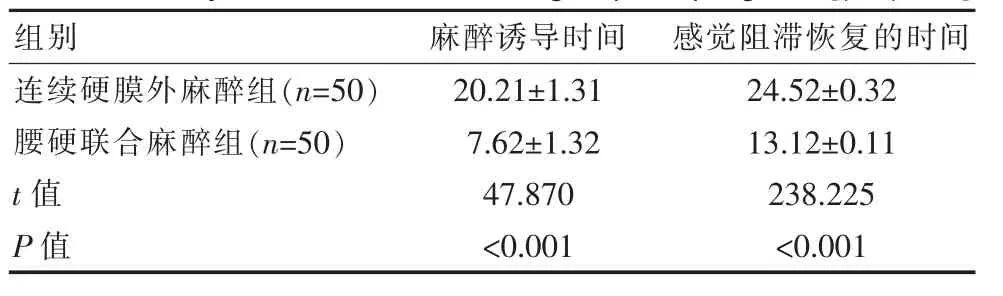
表2 两组产妇麻醉诱导时间、感觉阻滞恢复的时间比较[(±s),min]Table 2 Comparison of anesthesia induction time and sensory block recovery time between the two groups of pregnant[(±s),min]
?
2.5 两组新生儿窒息发生率比较
腰硬联合麻醉组的新生儿窒息发生率为4%(2例);连续硬膜外麻醉组新生儿窒息发生率为4%(2例),两组比较差异无统计学意义(χ2=0.000,P>0.05)。
2.6 两组不良反应比较
腰硬联合麻醉组寒颤发生率为2%,连续硬膜外麻醉组寒颤发生率为4%,两组比较差异无统计学意义(χ2=0.000,P>0.05)。
3 讨论
妊娠期高血压疾病是产妇特有的疾病,包括先兆子痫、慢性高血压合并先兆子痫和慢性高血压。由于该病可严重损害母婴健康,也是围产期、孕产妇死亡的重要因素,需要加强对该病患者的对症治疗。近年来,剖宫产是临床终止妊娠的有效手段,手术麻醉方式极为重要[3-4]。妊娠期高血压剖宫产术选择的最佳麻醉方式能使麻醉起效迅速,效果确切,镇痛、肌松效果好,且能快速降血压,减少心脏前后负荷,缓解妊娠期高血压的症状,可有效提高镇痛效果,保证良好的肌肉松弛,降低围生儿死亡风险[5-6]。妊娠期高血压剖宫产术的麻醉方式一般有腰硬联合麻醉、连续硬膜外麻醉、气管内插管全麻。剖宫产术一般不选择气管内插管全麻,原因分析为:担心胎儿娩出后出现呼吸抑制或窒息;孕产妇全麻管理相对较为困难。而腰硬联合麻醉、连续硬膜外麻醉常用于剖宫产术,最佳的麻醉方式为从这两种麻醉方式中抉择。
腰硬联合麻醉结合了硬膜外麻醉和腰麻两者的优点。腰麻是脊神经根阻滞,是将极少量局麻药注入蛛网膜下腔的脑脊液中,与脊神经根相接触,从而达到分别及同时阻断脊神经前、后根的传导功能,故脊神经根阻滞所产生的麻醉起效迅速且效果颇为显著。蛛网膜下腔注入局麻药后,在硬膜外腔置入硬膜外导管,通过硬膜外导管可注入局麻药,延长麻醉作用时间。腰硬联合麻醉既具有脊麻麻醉起效快,效果确切,镇痛、肌松效果好,局麻药用量小的优点,又有硬膜外麻醉可连续性、便于控制平面和可用作术后镇痛的优点[7]。且有快速降血压作用,减少心脏前后负荷,缓解妊娠期高血压的症状,避免妊娠期高血压严重并发症,如心衰、脑血管意外的发生。注入蛛网膜下腔麻醉药用量少,能减少局麻药中毒、全脊麻等严重麻醉并发症的发生。能更好地控制阻滞平面,减少对肾脏和心脏的损伤,减少对母婴的不良影响,避免了连续硬膜外麻醉起效慢的缺点[8-10]。因此可见腰硬联合麻醉是妊娠期高血压剖宫产的最佳麻醉方式。
研究显示,连续硬膜外麻醉有时会出现阻滞不全或无效。原因分析:穿刺针偏离方向;导管未能置入硬脊膜外隙;阻滞范围过窄或偏向一侧[11-12];注入硬脊膜外隙局麻药用量或浓度不足;机体对局麻药产生耐药性;某些相关因素。连续硬膜外麻醉是脊神经干阻滞,是将若干倍于腰麻用量的局麻药注入硬膜外腔,主要扩散、渗透至该隙左右两侧上下多对椎间孔内的脊神经干,以阻断其传导功能,从而达到麻醉作用[13-15]。由于脊神经干较脊神经根明显粗大,且有鞘膜包裹,故局麻药短时间内接触、渗透其深部较为困难,因此,阻滞的时间及范围较脊神经根阻滞明显延迟,其麻醉效果也远不及脊神经根阻滞,甚至存在脊神经干阻滞不全或阻滞失败现象,且麻醉诱导时间明显较腰麻长,正因为连续硬膜外麻醉有时会出现麻醉阻滞不全或无效,麻醉效果不确切,麻醉起效慢等情况,在剖宫产术的麻醉中连续硬膜外麻醉逐渐被腰硬联合麻醉取代[16-17]。
该研究结果显示,腰硬联合麻醉组全部50例产妇子宫下段肌松效果良好,肌松效果差发生率0%,连续硬膜外麻醉组有7例产妇子宫下段肌松效果差,肌松效果差发生率14%,两组比较差异有统计学意义(P<0.05)。因此可见在妊娠期高血压剖宫产术麻醉中腰硬联合麻醉是优于连续硬膜外麻醉的。杨东[18]的研究也显示,妊娠期高血压疾病剖宫产的麻醉方式中,腰硬联合麻醉的方式肌松效果差,为2.22%,低于连续硬膜外麻醉的17.78%(P<0.05),和该研究相似。
综上所述,腰硬联合麻醉用于妊娠期高血压剖宫产术麻醉成功率高,麻醉效果确切,麻醉起效快,镇痛、肌松效果好,麻醉药用量少,麻醉并发症少,且有迅速降血压作用,减少心脏前后负荷,避免妊娠期高血压严重并发症,如心衰、脑血管意外的发生,不会增加新生儿窒息发生率,可广泛应用于妊娠期高血压剖宫产术的麻醉。

