重复经颅磁刺激治疗帕金森病失眠患者的临床效果及预后分析
俞晓岚,陈欢林
福州市第二医院神经内科,福建福州 350007
帕金森病目前已成为中老年人群的常见疾病,其症状主要为肌强直、静止时颤抖、运动迟缓等,明显影响日常生活[1]。此外经常还伴有便秘、失眠、认知功能障碍等非运动功能相关的症状。失眠症在帕金森病中发生率较高,约为40%~50%,即约半数的帕金森患者合并失眠[2-4]。失眠可导致患者的作息紊乱,机体未得到充足的休息,不仅加速病情进展,影响生活质量,甚至可能升高其他疾病的发病风险,造成严重不良后果[5]。当前在治疗帕金森伴失眠症中采用与一般失眠症患者相近的治疗方案,如苯二氮艹卓类药物等,但疗效难以令人满意,且有较高的不良反应[6-8]。重复经颅磁刺激是近年来治疗神经功能障碍相关疾病的重要方式,该技术利用电磁效应对神经电活动、脑代谢产生刺激作用,能促进神经功能的修复,对治疗帕金森和改善睡眠质量均有显著效果[9-10]。该次研究方便选取该院2019年2月—2021年2月帕金森病失眠患者82例作为研究对象,通过临床指标的对比分析重复经颅磁刺激治疗的价值,现报道如下。
1 资料与方法
1.1 一般资料
方便选取就诊该院的帕金森病失眠患者82例,采用统计学软件SAS进行随机分组,各41例。对照组男31例,女10例;年龄53~78岁,平均(62.83±5.72)岁;帕金森病程1~6年,平均(3.20±1.43)年;失眠病程3个月~2年,平均(0.95±0.42)年。观察组男29例,女12例;年龄53~77岁,平均(62.62±5.65)岁;帕金森病程1~6年,平均(3.08±1.41)年;失眠病程3个月~2年,平均(0.96±0.43)年。两组患者性别、年龄、病程对比差异无统计学意义(P>0.05),具有可比性。该研究经医学伦理委员会批准。
纳入标准:①符合帕金森病的诊断标准[11];②匹兹堡睡眠质量指数(PSQI)≥7,存在入睡困难、易醒多梦、睡眠时间短、白天嗜睡等睡眠障碍的表现符合失眠诊断[12];③能够独立完成调查问卷;④患者或家属签署研究知情书。
排除标准:①合并严重震颤影响运动阈值测定;②继发性帕金森综合征;③既往有颅脑手术史或其他原因导致的不符合经颅磁刺激治疗指征;④重大精神疾病;⑤合并阿尔兹海默病;⑥合并癫痫疾病;⑦合并免疫系统重大疾病;⑧心肝肾等主要器官组织存在严重功能障碍。
1.2 方法
1.2.1 对照组 予以患者一般性治疗,包括日常康复锻炼、睡眠卫生宣教等,在此基础上依据患者病情使用左旋多巴、多巴胺受体激动剂等抗帕金森药物治疗,并根据患者病情适当调整剂量。如患者23:30尚不能入睡,可以口服艾司唑仑片 (国药准字H37023047)1 mg,持续给药4周。
1.2.2 观察组 在一般性治疗及抗帕金森药物治疗基础上加用重复经颅磁刺激治疗。治疗区域为右侧前额叶背外侧区域,刺激频率控制为1 Hz,刺激强度80%~100%运动阈值,刺激个数8~10个,间歇时间3 s,重复次数80~100次,治疗20 min/次,1次/d,治疗5次/周,持续治疗4周。
1.3 观察指标
①采用匹兹堡睡眠质量指数(PSQI)的减分率来评定治疗效果,减分率≥50%为显效,减分率≥25%为有效,减分率<25%为无效。治疗总有效率=(显效例数+有效例数)/总例数×100.00%。
②采用统一帕金森评分量表(UPDRS)进行评价,包括运动功能、日常生活活动功能、精神行为情绪3部分,其中运动功能包含14个条目,日常生活活动包括13个条目,精神行为情绪包括4个条目,评分采用5级评价标准,以0分、1分、2分、3分、4分进行评价,得分越低提示帕金森症状改善越理想。
③通过睡眠日记比较两组患者的睡眠质量差异,包括入睡时间、睡眠时间、觉醒次数。同时采用Epworth嗜睡量表(epworth sleepinessscale,ESS)对患者日间嗜睡情况进行评价,该量表总分24分,得分越高提示日间嗜睡情况越严重。
④比较两组患者神经递质功能变化,对比指标为氨基丁酸(GABA)、5-羟色胺(5-HT)。清晨抽取空腹患者静脉血5 mL,离心8 min分离血清后以酶联免疫吸附法检测GABA,以荧光测定法检测5-HT。
⑤比较两组患者负性情绪水平的变化,采用汉密尔顿抑郁量表(HAMD)及汉密尔顿焦虑量表(HAMA)进行评价,其中HAMD有17个条目,HAMA有14个条目,评分采用5级评价标准,以0分、1分、2分、3分、4分进行评价,得分越高提示焦虑或抑郁情绪越严重。
⑥统计治疗期间不良反应发生情况。
1.4 统计方法
采用SPSS 23.0统计学软件进行数据分析,符合正态分布的计量资料用(±s)表示,两组间比较采用独立样本t检验;计数资料采用[n(%)]表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者疗效对比
观察组治疗总有效率80.49%(33/41),对照组治疗总有效率为46.34%(19/41),观察组治疗总有效率显著高于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组患者疗效对比[n(%)]Table 1 Comparison of therapeutic effects between the two groups[n(%)]
2.2 两组患者UPDRS评分对比
治疗前两组患者UPDRS中运动功能、日常生活活动、精神行为情绪对比差异无统计学意义(P>0.05);治疗后观察组UPDRS中各部分评分均低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者UPDRS评分对比[(±s),分]Table 2 Comparison of UPDRS scores between the two groups of patients[(±s),points]

表2 两组患者UPDRS评分对比[(±s),分]Table 2 Comparison of UPDRS scores between the two groups of patients[(±s),points]
?
2.3 两组患者睡眠质量变化对比
治疗前两组患者入睡时间、觉醒次数、睡眠时间、Epworth嗜睡量表对比差异无统计学意义(P>0.05);治疗后观察组入睡时间短于对照组,觉醒次数少于对照组,睡眠时间长于对照组,Epworth嗜睡量表评分低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者睡眠质量变化对比(±s)Table 3 Comparison of sleep quality changes between the two groups(±s)

表3 两组患者睡眠质量变化对比(±s)Table 3 Comparison of sleep quality changes between the two groups(±s)
?
2.4 两组患者神经递质功能指标水平对比
治疗前两组患者GABA、5-HT对比差异无统计学意义(P>0.05);治疗后观察组GABA、5-HT高于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组患者神经递质功能指标水平对比[(±s),μg/L]Table 4 Comparison of the levels of neurotransmitter function indexes between the two groups[(±s),μg/L]
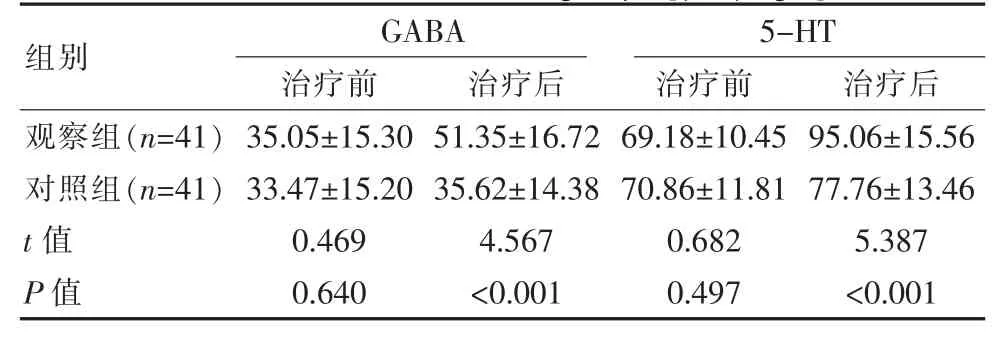
表4 两组患者神经递质功能指标水平对比[(±s),μg/L]Table 4 Comparison of the levels of neurotransmitter function indexes between the two groups[(±s),μg/L]
?
2.5 两组患者负性情绪评分变化对比
治疗前两组患者HAMA、HAMD量表对比差异无统计学意义(P>0.05);治疗后观察组HAMA、HAMD评分均低于对照组,差异有统计学意义(P<0.05),见表5。
表5 两组患者负性情绪评分变化对比[(±s),分]Table 5 Comparison of changes in negative emotion scores between the two groups[(±s),points]

表5 两组患者负性情绪评分变化对比[(±s),分]Table 5 Comparison of changes in negative emotion scores between the two groups[(±s),points]
?
2.6 两组患者不良反应发生情况对比
两组患者治疗中不良反应均较低,但差异无统计学意义(P>0.05),见表6。

表6 两组患者不良反应发生情况对比[n(%)]Table 6 Comparison of the occurrence of adverse reactions between the two groups[n(%)]
3 讨论
帕金森病属于中枢神经系统退行性病变疾病,位于脑干的黑质中多巴胺能神经元的丧失为其主要病理特征。患者在发病后表现为步态异常、肌强直、静止性颤抖等运动症状,目前越来越多的非运动症状,包括失眠、认知功能障碍、情绪和自主神经功能障碍,非运动症状已被认为是帕金森生活质量受损的主要原因。该次研究的对象是帕金森伴失眠症患者,该类患者在临床中极为常见,因而探讨如何治疗该类患者具有极高的社会价值。帕金森病伴失眠的一个可能发病机制为下丘脑皮质通路退化和神经递质系统的改变,其病因是多因素的,包括调节睡眠的区域退化、药物引起的睡眠障碍和帕金森患者夜间症状影响睡眠等[13]。药物治疗和失眠的认知行为疗法是管理慢性失眠和睡眠质量恶化的最常见干预措施,既往在治疗帕金森合并失眠症患者中,针对失眠症的治疗,以苯二氮艹卓类及其他催眠药物治疗为主[14]。该类药物对改善患者睡眠障碍有一定作用,尤其是在促进患者入睡中效果较好,但是该治疗方案存在较大的局限性,比如对提升睡眠过程中质量帮助不大,患者在入睡中质量不高,次日容易出现疲惫感。加之此类药物可能伴随多种不良反应,包括耐受性、依赖性和成瘾性,可能会引起头痛、胃肠道反应、记忆减退等。因此,需要研究其他安全有效非药物的治疗方案。
该研究采用重复经颅磁刺激治疗,此方案是利用刺激线圈产生的变电磁场,在颅内产生反向感的微电流直接或间接刺激皮层及皮层下结构,双向调节大脑兴奋及抑制功能达到治疗目的,在抑郁症、慢性疼痛或运动障碍等疾病的治疗中有广泛的应用[15]。该研究选择患者背外侧前额叶皮层为刺激刺区,观察低频(1 Hz)重复经颅磁刺激,对帕金森伴失眠患者睡眠的影响。研究显示观察组治疗后入睡时间(22.06±10.53)min缩短,睡眠时间(6.15±1.54)h延长,觉醒次数(1.22±0.45)次/每晚减少,均优于对照组(P<0.05),治疗后失眠患者睡眠质量、睡眠效率明显改善,治疗总有效率可达80.48%。在相关学者的研究中其结果显示采用重复经颅磁刺激治疗后,患者的帕金森UPDRS评分有明显地改善,其中运动功能、日常生活活动、精神行为情绪治疗前分别为(23.14±4.57)分、(14.24±8.14)分、(2.57±0.37)分,而治疗后均显著下降[16]。与该次研究中的运动功能、日常生活活动、精神行为情绪变化对比表现一致。该研究中观察组治疗后运动功能、日常生活活动、精神行为情绪评分分别为(20.73±5.79)分、(10.39±3.12)分、(2.76±1.26)分,均低于对照组(P<0.05),证实对帕金森运动症状的改善有一定作用。这表明重复经颅磁刺激也是治疗帕金森疾病的一种方式,对帕金森疾病的运动障碍相关症状也有一定的改善作用。焦虑及抑郁也是帕金森患者常见的非运动症状,研究表明帕金森伴睡眠障碍患者较无睡眠障碍帕金森患者更容易出现焦虑、抑郁症状,焦虑、抑郁等精神症状对患者睡眠有巨大影响。由于颅磁刺激治疗也常用于焦虑症等精神疾病的治疗中,所以观察组患者在治疗后HAMA、HAMD评分也得到了明显下降,这说明重复经颅磁刺激治疗不仅可改善患者睡眠质量、帕金森症状,甚至还能够减少产生负性情绪。经颅磁刺激治疗帕金森失眠的机制尚未阐明,目前认为,失眠患者在清醒和睡眠状态下表现出皮质兴奋性增加,大脑皮层处于过度兴奋状态,低频rTMs(≤1 Hz)可使神经元超极化进而抑制过度兴奋的大脑皮层,缓解失眠症状,此外还可能与该治疗可调节神经递质的分泌有关。GABA与5-HT是中枢神经系统引起睡眠的重要神经递质,该研究亦发现治疗后观察组血清5-HT、GABA水平较对照组明显增高,可能低频rTMS能够抑制大脑皮层兴奋性,促进5-HT和GABA的释放有关,低频rTMS通过调节与睡眠相关的神经递质而改善机体睡眠-觉醒周期。因此,重复经颅磁刺激治疗帕金森伴失眠患者具有多种功效,有极高的临床应用价值。而在治疗安全性上重复经颅磁刺激治疗的安全性较高,该次研究中观察组不良反应发生率为4.88%,属于较低水平,与对照组差异无统计学意义(P>0.05)。观察组Epworth嗜睡量表评分低于对照组(P<0.05),这提示重复经颅磁刺激还对日间嗜睡有明显的改善作用。
综上所述,重复经颅磁刺激治疗帕金森失眠症患者中具有极高价值,不仅可改善睡眠质量,还对患者改善帕金森症状,缓解负性情绪有一定效果,值得推广应用。

