沿胸腔引流管接种的皮肤转移性肺腺癌:1 例报告
张菡育 曹滇誉 王 强
(复旦大学附属中山医院皮肤科 上海 200032)
肺癌是常见的恶性肿瘤,其中非小细胞肺癌占80%~85%。腺癌是非小细胞肺癌中最常见的组织学类型[1-2],侵袭性强,转移早,预后差。在一项2 659 例肺腺癌病例分析中仅有42 例发生皮肤转移,皮肤转移率为1.6%,常见转移部位依次为头颈部、躯干、四肢和腹部等,皮肤转移的主要模式是实性,其次是腺泡和乳头状[3],考虑由血行扩散造成[4]。皮肤出现转移灶预示着恶性肿瘤的侵袭性较强和预后不良[5],同时易被漏诊和误诊。本文报告1 例低分化肺腺癌患者,通过胸腔引流管引起背部皮肤大量转移性结节,无明显疼痛,较为罕见,现报告如下。
病例资料男性,61 岁,背部皮疹2 周余。2022年8 月首次在左侧腋下引流管口处发现大小不等、高出皮面、质韧的肿块,无压痛,无瘙痒,逐渐蔓延至左侧腋后部、背部,肿块增多,泛发至整个背部,但以左侧为主。询问病史:2022 年6 月,患者无明显诱因下出现胸闷、胸部隐痛,痰液少、呈白色,在复旦大学附属中山医院呼吸科确诊为“左肺恶性肿瘤,低分化腺癌,cT1cN3M1c ⅥB 期(胸膜、骨)”,表皮生长因子受体(epidermal growth factor receptor,EGFR)21 外显子点突变L858r,酪氨酸激酶胰岛素受体基因Ros1(-),间变性淋巴瘤激酶(anaplastic lymphoma kinase,ALK)(-),体力状况评分(physical status score,PS)为0 分”。无肿瘤家族史,无血吸虫病和青霉素过敏史。体检示:一般情况欠佳,体温37.5 ℃,双侧腋窝、锁骨处可扪及数十个直径为1~2 cm 的肿大淋巴结,质韧,无压痛,活动度尚可,在部分区域可融合,余浅表淋巴结未触及肿大。肝肋下3 指,脾不肿大。皮肤科检查示:在左侧腋后部、肩胛下部、后腰背部分布有数十粒紫红色隆起性光亮结节(绿豆至小胡桃大小),质硬、坚实,表面光滑,有浸润感,无破溃,无压痛;肩胛部、腋后部淡红色斑片(图1)。
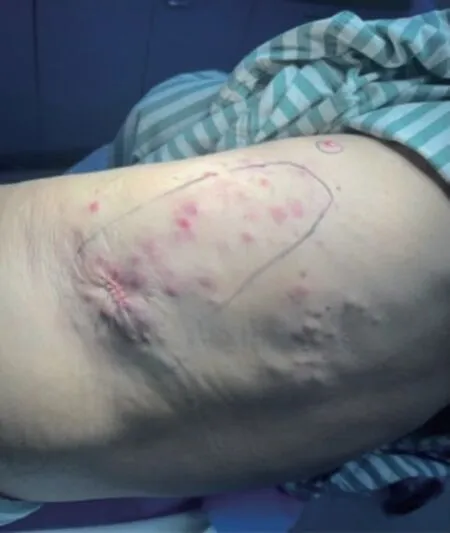
图1 患者就诊时的皮损Fig 1 Skin lesions of patient at the visit
实验室资料 血常规:红细胞为6.78×1012/L,血小板为358×109/L,白细胞为10.41×109/L,中性粒细胞百分比为81.9%,中性粒细胞计数为8.5×109/L,C 反应蛋白(C-reactive protein,CRP)为221.1 mg/L,D-二聚体为1.24 mg/L。肝功能:总胆红素为32.3 μmol/L,直接胆红素为15.9 μmol/L,γ-谷氨酰转移酶为90 U/L。心脏标志物:脑钠肽(brain natriuretic peptide,BNP)为415 pg/mL。肿瘤标志物:癌胚抗原(carcinoembryonic antigen,CEA)为49.9 ng/mL,CA-125为62 U/mL,神经元特异性烯醇化酶(neuron-specific enolase,NSE)为28.3 ng/mL,细胞角蛋白19 片段为10.3 ng/mL。微生物报告(肺部支原体、衣原体、真菌试验)、自身抗体、结核斑点(tubercloses-spot,T-spot)实验结果均为阴性。梅毒螺旋体颗粒凝集试验(treponema pallidum particle agglutination test,TPPA)(+);甲苯胺红不加热血清试验(toludine red unheated serum test,TRUST)(+),滴度1∶2;HIV(-)。胸水红色,混浊,蛋白定性(+),比重为1.024,红细胞为179 900/mm3,白细胞为1 038/mm3,多核细胞为40%,单核细胞为57%,嗜酸性粒细胞为3%(渗出性),CEA>1 000 ng/mL。
胸部CT 平扫+增强示:左侧胸膜增厚伴大量包裹性胸腔积液,胸膜间皮瘤可能,左侧第7 肋受累或转移,左肺大部分不张,左肺MT 伴胸膜转移待排,两肺多发微小结节,左锁骨区、左腋窝、左肺门、纵隔稍肿大淋巴结;心包少量积液;右肺少许慢性炎症陈旧灶,右肺轻度支扩及肺气肿,右侧胸腔少许积液,伴右下肺少许不张。
骨扫描示:左侧第7 肋腋段肿瘤侵犯或转移。
PET/CT 示:(1)考虑左肺上叶来源MT 伴左侧胸膜广泛转移,并侵犯左侧第7 腋肋,多处(胸内、左侧腋窝、双侧锁骨区和腹膜后)淋巴结转移,左侧胸腹壁转移可能,左肺癌性淋巴管炎及两肺多发转移性微小结节不除外。(2)右肺上叶支气管轻度扩张,右肺慢性炎症、陈旧灶,心包积液,左侧胸腔积液引流术后改变。(3)十二指肠降部憩室,左侧股直肌良性病变,盆腔少量积液。
先后4 次胸水脱落细胞检查均在胸水细胞块涂片里可见恶性肿瘤细胞,提示腺癌可能(图2)。
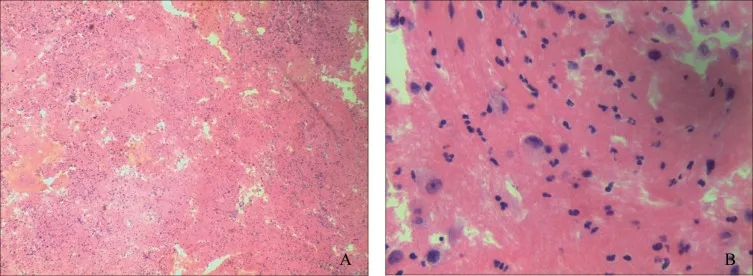
图2 胸水细胞块涂片结果(HE 染色)Fig 2 The histopathological results of the pleural fluid smear (HE staining)
组织病理学检查示:(1)先后2 次胸腔肿块穿刺活检在镜下见增生的上皮样细胞,细胞异型性,结合免疫组化结果,符合转移性低分化肺腺癌(图3A)。(2)左侧后腰背皮肤组织活检发现表皮改变不明显,真皮全层可见异形细胞巢,未见浆细胞,结合免疫组化结果,符合转移性低分化肺腺癌,实体型(图3B 和3C)。
免疫组化染色采用EnVision 法,在DAKO Autolink 480 全自动免疫组化染色仪上进行,采用美国Dako 公司单克隆抗体,具体操作步骤按试剂盒说明书进行。
胸腔肿块穿刺活检的免疫组化结果显示:CEA(+)(图4A),肝细胞生长因子受体(hepatocyte growth factor receptor,C-met)(+)为20%(图4B),细胞因子(cytokine,CK)(+)(图4C),CK7(+)(图4D),细胞增殖指数Ki-67(+)为3%(图4E),天冬氨酸蛋白酶Napsin A(+)(图4F),ALK(-),CK5/6(-),ALK-N(-),人类表皮生长因子受体2(human epidermal growth factor receptor-2,Her-2)(-),P40(-),程序性死亡受体-1(programmed death-1,PD-1)(-),细胞程序性死亡配体-1(programmed cell death ligand-1,PDL-1)(-),PDL-1(28-8)(-),PDL-1(E1L3N)(-),ROS1(-),甲状腺转录因子1(thyroid transcription factor-1,TTF-1)(-),Wilms肿瘤基因WT-1(-)。
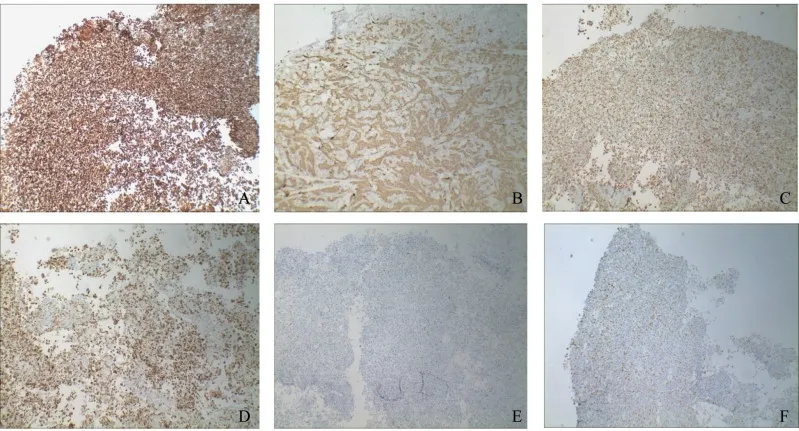
图4 胸腔肿块的免疫组化检查结果(EnVision 系统,×40)Fig 4 Immunohistochemistry results of the thoracic mass (EnVision system, ×40)
皮肤组织活检的免疫组化结果显示:C-met(++)为100%(图5A),CK7(+)(图5B),Ki-67(+)为90%(图5C),Napsin A(+)(图5D),P40(+)(图5E),TTF-1(+)(图5F),PD-1(-),PDL-1(-),ALK(-),Her-2(-),ALK-N(-),PDL-1(28-8)[肿瘤(-),间质(-)],PDL-1(E1L3N)[肿瘤(-),间质(-)],ROS1(-)。
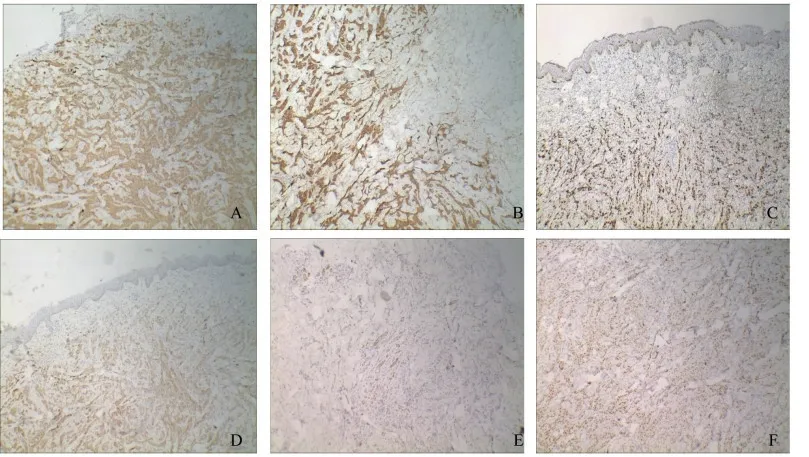
图5 背部皮肤结节的免疫组化检查结果(EnVision 系统,×40)Fig 5 Immunohistochemistry results of the nodules on the back (EnVision system, ×40)
基因检测:(1)胸水细胞块Lmg40 基因双色荧光原位杂交(FISH2022-4564)法提示,EGFR基因第21 外显子点突变(L858r),ALK(-)。(2)皮肤组织Lmg40 基因双色荧光原位杂交(FISH2022-4564)法提示,EGFR基因第21 外显子点突变(L858r),C-met(+)(扩增)。
诊断 (1)左肺恶性肿瘤伴胸膜、骨、皮肤转移,低分化腺癌,cT1cN3M1c ⅣB 期,EGFR21 外显子点突变L858r,Ros1(-),ALK(-),PS 为0 分;(2)潜伏梅毒(晚期)。
治疗 (1)2022 年6 月行胸腔闭式引流+胸腔穿刺活检术+胸腔穿刺置管术;(2)予以达克替尼口服,每日45 mg,联合伊班膦酸保骨治疗;(3)因青霉素皮试阴性,给予注射用水10 mL+苄星青霉素240万U,肌肉注射,每周1 次,连续3 周。由于皮肤结节增多,治疗后4 周复查腹部B 超提示肝脏多发转移性结节,血清复查梅毒提示TPPA(+)和TRUST(+),滴度1∶1。2022 年8 月下旬修改治疗方案为:盐酸埃克替尼片(凯美纳),每日3 次,每次125 mg,联合克唑替尼胶囊(赛可瑞)每日2 次,每次200 mg。
随访 一般状况未见明显好转。双侧腋窝、锁骨处仍可扪及数十个黄豆大小肿大淋巴结;皮肤红斑部分消退;左侧腋后部、肩胛下部、后腰背部数十颗绿豆至蚕豆大小光亮结节,紫红色、隆起性,质硬、光滑,无破溃,有浸润感,无压痛。2022 年9 月,头颅MRI 平扫+增强+DWI 提示左额叶及右侧小脑转移灶待排,右侧乳突炎。2022 年11 月,头颅MRI平扫+增强+DWI 复查提示多发脑转移伴部分瘤周轻度组织水肿(较9 月明显进展),右侧乳突炎,联合放疗,效果不佳;期间患者由于病情控制不佳多次住院治疗,出现肺栓塞等。2022 年11 月中旬,患者咳嗽、胸痛症状得到控制后出院;10 日后家属来院代为复诊,维持原治疗方案,后失访。
讨论 肺癌是癌症相关死亡的主要原因[6]。腺癌是肺恶性肿瘤中最常见的组织病理学类型,约50%的病例在确诊时已有转移[7]。肺癌最常见的转移部位是肺、胸膜、骨、脑和肾上腺,而皮肤是肺癌罕见的转移部位[3]。本例患者在确诊时就有胸膜、骨转移,cT1cN3M1c ⅣB 期。胸腔引流术后2 个月,在引流管口部位首先出现皮肤结节,经病理活检证实为肺腺癌皮肤转移性结节。肺部结节和皮肤转移性结节的免疫组化检查和基因检测结果高度一致,均提示Egfr基因第21 外显子点突变(L858r),C-Met、CK7、Ki-67、Napsin A 均为阳性,Ros1和PDL-1 阴性。但也有不同,如TTF-1 和P40在胸水细胞块是阴性,而在皮肤结节却是阳性,CEA 在胸水细胞块是阳性,而在皮肤结节是阴性,这些与文献报道相符[3,8-9]。本例患者是EGFR基因第21 外显子点突变(L858r),在确诊时已发生胸膜和骨转移,胸部CT 提示:左侧胸膜增厚伴大量包裹性胸腔积液,胸膜间皮瘤可能,左侧第7 肋受累或转移。治疗效果不佳,发生了皮肤、肝脏、脑部等多处转移。不同于文献[10-11]报道的KRAS突变是肺腺癌最常见的突变之一。本例首发实质性结节,先出现于引流管口,遂蔓延至左侧腋下、后背皮肤,考虑可能与左侧胸膜增厚伴大量包裹性胸腔积液有关。有研究[12]报道肺腺癌沿着胸段转移至皮肤,可能是癌症细胞阻塞后沿着淋巴逆行流动,但不能排除胸水种植转移的可能性,由此提示在医疗过程中应优化处理。根据免疫组化和基因检测结果,予以达克替尼口服,每日45 mg,联合伊班膦酸保骨治疗;5 个月后,患者背部结节增多,腹部B 超提示肝多发转移灶。治疗方案调整为:盐酸埃克替尼片(凯美纳),每日3 次,每次125 mg,联合克唑替尼胶囊(赛可瑞)每日2 次,每次200 mg。
在过去的10 年里,酪氨酸激酶抑制剂被认为是治疗各种恶性肿瘤的方法之一[13],但用于本例肺腺癌患者效果不佳。肺腺癌化疗最常用的是铂类药物。有Meta 分析[14]显示,通过确定与肺腺癌相关的关键基因簇和枢纽基因,研究可能逆转失调基因表达的药物,主要包括沃诺司他、多沙莫芬、PP-110 和嘌呤霉素等4 种小分子药物。贝伐单抗和拉莫昔单抗等抗血管生成药物也是重要的靶向特异性治疗药物[15]。本例患者有晚期潜伏性梅毒病史,予以苄星青霉素240 万U,每周1 次,连续3 周,血清复查提示:TPPA(+),TRUST(+),滴度1∶1,TRUST 滴度由治疗前1∶2 下降为1∶1,但背部结节未见减少,结合治疗前背部皮肤结节病理(HE 染色),认为表皮改善不明显,真皮全层可见异形细胞巢,未见浆细胞,因此排除由晚期潜伏梅毒引起皮肤结节的可能。
综上所述,本例为罕见的低分化肺腺癌通过胸腔引流管引起背部皮肤大量转移性结节,肺部结节和皮肤转移性结节的免疫组化检查和基因检测结果高度一致,均提示EGFR基因第21 外显子点突变(L858r),转移早,侵袭性强,逐渐转移至胸膜、骨、皮肤、肝脏、脑部等多处,治疗效果差。
作者贡献声明张菡育 资料收集,论文构思和撰写。曹滇誉 资料收集,论文修订。王强 研究设计,论文修订。
利益冲突声明所有作者均声明不存在利益冲突。

