纳布啡对行切痂植皮术烧伤患者氧化应激及全麻苏醒期躁动的影响
程 南,郑卫国,沈迎雁
烧伤指由某些外在因素作用于人体而引起的皮肤组织损伤。人体皮肤具有调节生理平衡、抵抗外界病原菌入侵等作用[1]。皮肤大面积烧伤使人体防御屏障被破坏,患者会出现高热、机体代谢率及心肌耗氧量增加,甚至引起多器官功能障碍综合征,危及生命[2]。相关研究显示,我国每年烧伤人数高达千万以上,其中因重度烧伤休克致死亡者较多[3]。切痂植皮术是治疗重度烧伤中公认安全有效的治疗方法,但手术存在缺陷,可能需要反复手术,这使手术麻醉工作面临巨大挑战[4]。目前切痂植皮术常使用氯胺酮等麻醉药,但会引起神经系统兴奋,患者麻醉苏醒期躁动的风险较高。苏醒期躁动是全麻手术术后常见并发症,会影响血流动力学,增加患者发生心脑血管的风险,患者常出现肢体无意识动作,严重影响术后治疗[5]。纳布啡是阿片类受体镇静药物,具有较强的镇静效果。本研究拟探究纳布啡对烧伤患者行切痂植皮术后全麻苏醒期躁动及氧化应激反应的影响。
1 资料与方法
1.1 确定样本量 采用非劣性试验计数资料例数估计公式,规定两组样本量相等:N1=N2=(Uα+Uβ)2× (1+1/k)×P(1-P)/(Pe-Pc)2,P=(Pe+k×Pc)/(1+k),Pe为试验组的预期深静脉血栓(DVT)总发生率,Pc 为对照组的预期DVT 总发生率,由于两组样本量相等,则k=1,Uα、Uβ 为单侧标准正态离差界值,N1为试验组样本含量,N2 为对照组样本含量,根据以往文献资料知,Uα=1.6449(α=0.05),Uβ=0.8417(β=0.2),Pe=0.75,Pc=0.62,得出样本量:N1=N2=(1.6449+0.8417)2×2×0.160(1-0.160)/0.1802≈36,确定每组选取36 例,由于预试验样本量太少,试验算的Pe、Pc 与实际有一定误差。
1.2 一般资料 前瞻性选取2021 年3 月—2022 年3 月我院收治并行切痂植皮术的72 例烧伤患者为研究对象,按随机数字法分为纳布啡组36 例,对照组36 例。纳入标准:1)深Ⅱ、Ⅲ度烧伤;2)可耐受全麻和切痂植皮术;3)年龄18~65 岁;4)术前签署知情同意书。排除标准:1)合并严重感染;2)免疫功能缺陷;3)妊娠期或哺乳期妇女;4)糖尿病等内分泌代谢性疾病;5)精神疾病或认知障碍;6)需要长期服用止痛药物。
纳布啡组中男性19 例,女性17 例;年龄33~65岁,平均年龄(49.97±8.94)岁;体质量指数(BMI)19~28 kg/m2,平均BMI(24.69±2.10)kg/m2,烧伤程度:深Ⅱ度14 例,深Ⅲ度22 例;美国麻醉医师协会(ASA)分级:Ⅰ级21 例,Ⅱ级15 例;手术时间91~169(123.99 ±30.62)min;出 入 液 量 为 204(-1097.4,1335.1)mL;心率61~92,平均(74.32±5.96)次/min;平均动脉压8.3~14.1(12.54±1.22)kPa。对照组中男性18 例,女性18 例;年龄26~64 岁,平均年龄(48.40±7.77) 岁;BMI 18 ~28 kg/m2,平均BMI(25.48±2.04)kg/m2,烧伤程度:深Ⅱ度16 例,深Ⅲ度20 例;ASA 分级:Ⅰ级18 例,二级18 例;手术时间87~172(122.21±28.96)min;出入液量212(-1056.8,1377.6)mL;心率63~97 次/min,平均(75.09±5.44)次/min;平均动脉压8.5~13.9(12.33±1.67)kPa。两组患者一般资料及手术时间、出入液量、血流动力学等临床资料差异无统计学意义。
1.3 治疗方法 患者术前禁食、禁水,纳布啡组在全身麻醉诱导前10 min 静脉注射0.20 mg/kg 纳布啡(国药集团国瑞药业有限公司,国药准字H20223205);对照组则给予等量生理盐水作对照,且不会被告知自身分组情况。常规监测后进行麻醉诱导:静脉注射舒芬太尼(江苏恩华药业股份有限公司,国药准字H20203652)0.3 μg/kg、咪达唑仑(江苏九旭药业有限公司,国药准字H20113433)0.03 mg/kg。诱导后行气管插管,接麻醉机行机械通气,氧流量1.5~2.0L/min,潮气量8~10mL/kg,呼吸频率12~14次/min,吸呼比1∶2,呼气末二氧化碳分压维持在4.655~5.986 kPa,进行全麻切痂植皮术,术中持续泵入右美托咪定0.5 μg/(kg·h)、丙泊酚4~12 mg/(kg·h)和瑞芬太尼2~5 μg/(kg·h),间断给予罗库溴铵。术毕使用自控镇痛泵:舒芬太尼2 μg/kg、托烷司琼(海南灵康制药有限公司,国药准字H20060288)加入生理盐水至100 mL,剂量2 mL/次,锁定15 min。
1.4 观察指标 比较两组患者气管插管拔管后30 min内的躁动发生率,比较拔管前(T1)、拔管即刻(T2)、拔管后10 min(T3)、拔管后30 min(T4)的Richmond躁动-镇静评分(RASS)、Ramsay 镇静评分,以及治疗前后的丙二醛(MDA)、脂质过氧化物(LPO)、超氧化物歧化酶(SOD)、苏醒时间及不良反应(恶心呕吐、呼吸抑制、嗜睡、眩晕)发生情况。RASS 评分[5]由Sessler 于2002 年提出,主要用来评估神经外科、心脏监护病房患者的意识和躁动行为程度。总分-5~4分,具体为昏迷(-5 分)、重度镇静(-4 分)、中度镇静(-3 分)、轻度镇静(-2 分)、昏昏欲睡(-1 分)、清醒平静(0 分)、不安焦虑(1 分)、躁动焦虑(2 分)、非常躁动(3 分)、有攻击性(4 分),评分越接近0,镇静程度越深。Ramesay 镇静评分[6]:满分6 分:评分越高镇静程度越深,病人焦虑、躁动(1 分)、病人安静、配合(2分)、病人仅对指令有反应(3 分)、对拍眉、大声叫有敏捷反应(4 分)、对拍眉、大声叫有迟钝反应(5 分)、对拍眉、大声叫无反应(6 分);镇静满意:2~4 分;镇静过度:5~6 分。分别在术前和术后取空腹肘静脉血5 mL,置于乙二胺四乙酸(EDTA)抗凝中,静置20 min 后进行离心处理,以3000 r/min 转速在4 ℃环境中离心5 min,待分层后,取上清液分装于EP 管中,在-30 ℃低温冰箱中冷藏待测,进行批量检测。检测前半小时取出检测样本,解冻后,采用酶联免疫吸附法(ELISA)检测MDA、SOD 水平,采用荧光分光比色法检测LPO 水平。
1.5 统计学方法 数据采用SPSS 22.0 软件进行分析处理,符合正态分布的计量资料用±s 表示,组间差异比较用独立样本t 检验,组内差异比较用配对t检验;计数资料以例(%)表示,组间差异比较用χ2检验,重复测量数据先行重复测量方差分析,进一步两两比较采用Bonferroni 法。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者躁动发生率比较 纳布啡组的躁动发生率为44.44%(16/36),低于对照组的躁动发生率69.44%(25/36),差异有统计学意义(χ2=4.589,P<0.05)。
2.2 两组苏醒期各时间点RASS 比较 两组T2 时期RASS 评分显著高于T1(P<0.05);且纳布啡组T3、T4 时段RASS 评分均低于对照组(P<0.05),组别间重复测量方差分析及不同苏醒时间测量均有统计学差异。见表1。

表1 两组苏醒期各时间点RASS 评分比较
2.3 两组苏醒期各时间点Ramesay 评分比较 两组术后T2~T4 时段Ramsay 镇静评分逐渐降低,两组术后T3、T4 时段Ramsay 镇静评分显著低于T1(P<0.05);且纳布啡组T1、T4 时段的Ramsay 镇静评分均高于对照组(P<0.05),组别间重复测量方差分析结果有统计学差异。见表2。
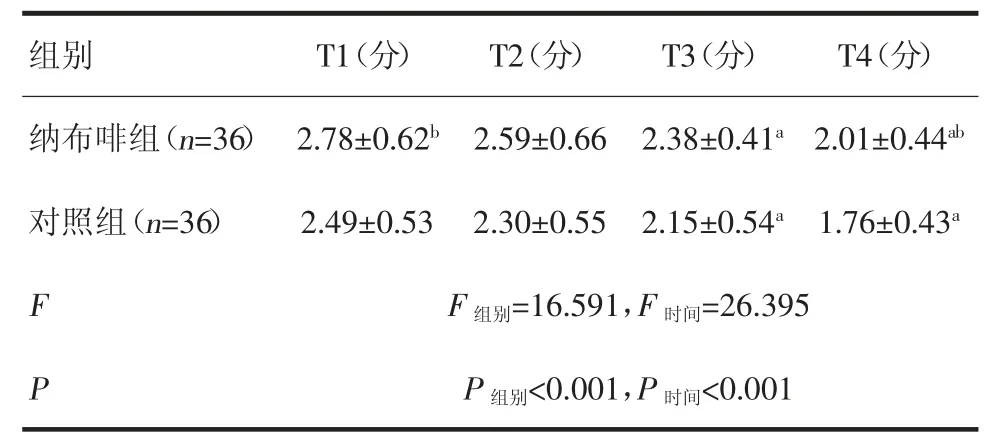
表2 两组苏醒期各时间点Ramesay 评分比较
2.4 两组术前术后氧化应激反应比较 两组术前MDA、LPO 水平显著高于术后MDA、LPO 水平,两组术前SOD 水平显著低于术后SOD 水平,纳布啡组术后SOD 水平均高于对照组,术后MDA、LPO 水平低于对照组(P<0.05),见表3。
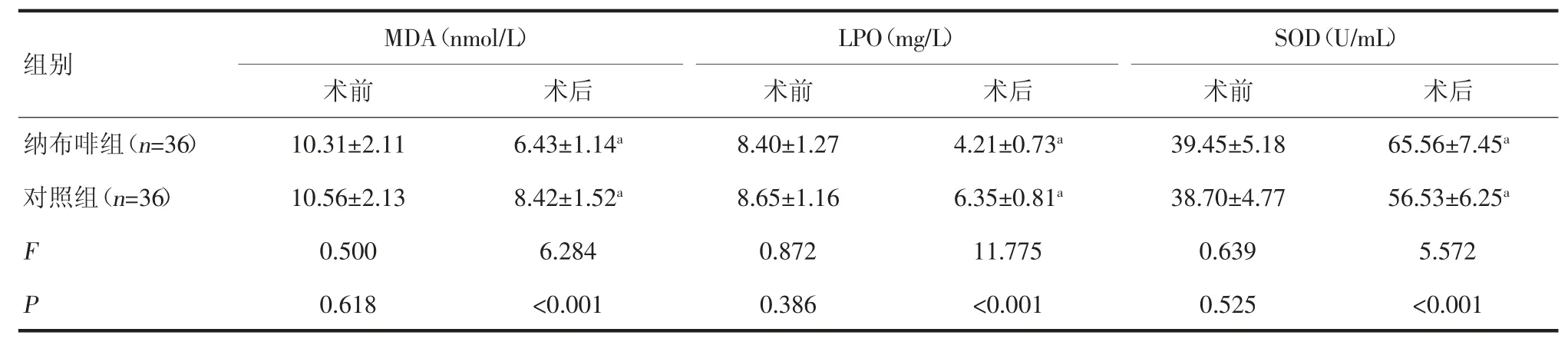
表3 两组术前术后MDA、LPO、SOD 比较
2.5 两组患者苏醒时间比较 纳布啡组的苏醒时间为(5.42±1.24)min,对照组的苏醒时间为(5.18±1.45)min,两组的苏醒时间比较,差异无统计学意义(t=0.755,P>0.05)。
2.6 两组不良反应发生率比较 两组患者无发生两种以上并发症,且不良反应总发生率比较,差异无统计学意义(P>0.05),见表4。

表4 两组不良反应发生率比较
3 讨论
苏醒期通常是全麻拔管后的15 min,机体从麻醉状态逐渐到全身重要生理功能恢复的时期。相关研究表示,人体中枢神经系统对麻醉药物的清除速度不同,导致中枢神经不同区域功能恢复具有差异性。若中枢系统兴奋性神经元异常活动,会引起患者出现躁动[7]。成人的苏醒期躁动发生率为4.7%~22.2%,患者可出现无意识的肢体活动,使手术切口裂开、出血、血流动力学剧烈波动等风险增大[8]。合理选择麻醉用药,维持患者镇静状态是减少苏醒期躁动的主要方法[9]。
本研究结果显示,纳布啡组的躁动发生率显著低于对照组,纳布啡组T3、T4 时段RASS 评分均低于对照组,T1、T4 时段Ramsay 镇静评分高于对照组(P<0.05)。结果提示,在烧伤患者行切痂植皮术前给予纳布啡,可以有效减少苏醒期躁动,其可能机制是纳布啡作为一种烯丙吗啡类激动-拮抗药,能作用于广泛分布于脊髓、导水管周围灰质、丘脑的κ 受体、部分拮抗μ 受体,便会产生中枢镇静效果。国内学者高山等[10]的研究中,对行悬雍垂-软腭-咽成形术全身麻醉诱导也应用了纳布啡,患者苏醒期躁动发生明显减少,与本研究结果相似。因此使用纳布啡进行预处理有利于缓解烧伤患者的术后苏醒期躁动。
大面积烧伤导致皮肤创面受损,机体启动自我保护机制,引起体温升高,体内大量蛋白质流失。随着大量组织液的渗出及坏死组织的刺激,引发氧化应激反应[11]。MDA 是自由基与脂质发生过氧化反应的产物,SOD 能清除生物体在新陈代谢过程中产生的有害物质。相关研究显示,氧化应激反应促进炎症因子分泌与释放,促进炎症反应,削弱抗感染能力,加重患者病情,影响其预后与恢复。本研究结果显示术后苏醒期,纳布啡组SOD 均高于对照组,MDA、LPO 低于对照组(P<0.05);表明在术前给予纳布啡,可以有效抑制患者氧化应激反应,其可能机制是纳布啡可以上调抗氧化应激蛋白核因子E2相关因子2(Nrf2)和血红蛋白氧合酶-1(HO-1)表达,从而上调氧化应激通路蛋白的表达,清除多余氧自由基,抑制炎症及氧化应激反应,与蒋琦[12]研究盐水纳布啡对老年手术患者血清白细胞介素-10 (IL-10)、肿瘤坏死因子-α(TNF-α)和白细胞介素-6(IL-6)的影响结果一致。
同时本研究结果显示,纳布啡组与对照组的苏醒时间、不良反应发生率无统计学差异。纳布啡镇静效果类似吗啡,但根据研究报道显示,纳布啡的不良反应较少,与其他阿片类药物一样具有呼吸抑制作用,但并不明显[13]。余盼等[14]认为,纳布啡通过部分拮抗μ 受体,对抗了其他阿片类药物残留引起的呼吸抑制,从而发挥减少不良反应发生的作用。
综上所述,采用纳布啡对行切痂植皮术的烧伤患者有较理想的镇静效果,降低患者全麻苏醒期的躁动,减轻氧化应激反应,且不良反应少,安全性高,对麻醉苏醒时间无影响。但本研究的样本量较少,且为单中心研究,研究结果具有一定局限性,后续可进一步深入研究。

