伴脑微出血的急性部分前循环梗死患者相关生物标记物水平与早期神经功能恶化及卒中后认知障碍的关系
陈林云, 刘峰, 田烜, 张田, 张健, 冉芳
急性缺血性脑卒中(acute ischemic strokeacute cerebral infarction,AIS)是指脑部血液供应突然中断后所导致的脑组织缺氧缺血性坏死,部分前循环梗死(partial anterior circulation infarction,PACI)是临床常见类型之一,且其神经功能损伤程度较腔隙性梗死更严重,常导致肢体及认知功能的严重损害,增加卒中后认知障碍(post-stroke cognitive impairment,PSCI)风险[1],严重威胁患者生命健康及生活质量。卒中后早期神经功能恶化(early neurologic deterioration,END)是指卒中发生后72 h内神经功能缺损程度的进一步加重,与卒中后神经功能预后密切相关[2]。脑微出血(cerebral microbleeds,CMBs)主要是以微小出血为特征的脑实质亚临床损害,在AIS患者中发病隐匿,已有研究发现CMBs与神经功能缺损程度密切相关,能在一定程度上增加认知障碍风险[3]。因此,对伴CMBs的PACI患者非溶栓治疗中END及PSCI发生进行早期预测,并采取有针对性防控措施,可能对改善患者神经功能预后及生活质量具有重要临床价值[4]。而已有研究发现,CMBs、AIS及PSCI发生发展可能与脑组织损伤、血管内皮损伤、氧化应激等多方面因素均存在一定的关联[5-7]。因此,本研究通过分析伴CMBs的PACI患者非溶栓治疗中血清S100β蛋白、sICAM-1、ox-LDL、sCD40L及其他常见高危因素与END及PSCI发生的关系,旨在为非溶栓治疗中END及PSCI的早期预测及临床治疗方案的调整提供一定参考,现报道如下。
1 资料与方法
1.1 一般资料 选取2020年1月―2022年6月我院收治的236例伴CMBs的急性PACI患者为研究对象,患者或家属均签订知情同意书自愿参与本次研究,符合赫尔辛基宣言伦理原则,并通过我院伦理委员会审核批准(批件号:K2021089)。纳入标准:(1)年龄>18岁;(2)经详细病史采集、查体及CT、MRI、磁敏感加权成像(SWI)等影像学检查,符合牛津郡社区脑卒中项目(Oxfordshire Community Stroke Project,OCSP)分型中急性PACI标准[8]及CMBs解剖评估量表(Microbleed Anatomical Rating Scale,MARS)中CMBs诊断标准[9];(3)发病至入院时间≤24 h;(4)既往均无认知、运动功能及日常生活能力异常,发病后能配合完成常规检查及评估。排除标准:(1)入院时美国国立卫生研究院卒中量表(NIHSS)评分>20分;(2)行溶栓或血管内治疗;(3)合并脑出血、脑血管畸形、感染、心肌梗死、重要脏器功能衰竭、神经精神疾病、恶性肿瘤及免疫系统疾病等;(4)并发癫痫;(5)临床相关资料缺失,无法配合完成相关检查、失访、治疗中及6个月随访期间死亡病例。其中男141例,女95例;年龄26~75岁,平均(60.40±11.78)岁;发病至入院时间为4~24 h,平均(9.15±3.06)h;脑微出血部位:脑叶型(皮质及皮质下区)102例,深部型(基底节、丘脑及幕下区)82例,混合型(脑叶及深部)52例;CMBs严重程度:轻度(1~2个微出血灶)88例;中度(3~9个微出血灶)96例;重度(≥10个微出血灶)52例。
1.2 方法
1.2.1 临床资料收集 收集整理患者性别、年龄、文化程度等人口统计学资料,高血压、冠心病、心房纤颤、糖尿病、高血脂等血管危险因素,入院时脑白质病变FAZEKAS评分、CMBs部位及严重程度、空腹血糖(FPG)、总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)等常规实验室检测指标,入院时及治疗7 d后血清同型半胱氨酸(Hcy)、纤维蛋白原(FIB)、D-二聚体(DD)、超敏C反应蛋白(hsCRP)、S100β、sICAM-1、ox-LDL、sCD40L水平,入院3 d内每日NIHSS评分情况。
1.2.2 治疗方法 所有患者均采用非溶栓治疗,包括常规给予阿托伐他汀等降脂、稳定斑块,氯吡格雷、阿司匹林等抗血小板聚集,前列地尔、血塞通等扩张血管、改善微循环,维生素B1、B6、甲钴胺等营养神经,20%甘露醇防治脑水肿、脑疝形成及降糖、降压等对症治疗。
1.2.3 实验室检测方法 所有患者于入院时及治疗7 d后取静脉血8 ml,常规离心、取上清液,全自动生化分析仪常规检测FPG及血脂相关指标,免疫比浊法检测血清DD、hsCRP,Thermo Multiskan FC酶标仪ELISA法检测血清Hcy、S100β、sICAM-1、ox-LDL、sCD40L,均严格按仪器及相关试剂盒说明书完成操作。
1.3 观察指标及评判标准 观察并记录END及治疗后6个月内PSCI发生情况。
1.3.1 颈动脉狭窄程度评价标准 依据NASCET分级法,颈动脉狭窄程度(%)=(1—狭窄段动脉直径/狭窄远端正常动脉直径)×100%,狭窄程度<50%为轻度;狭窄程度为50%~69%为中度;狭窄程度为70%~99%为重度;狭窄程度为100%为完全闭塞[10]。
1.3.2 END诊断标准 以患者入院3 d内NIHSS评分较入院时基线水平升高≥2分为END的诊断标准[2]。
1.3.3 PSCI诊断标准 参考《卒中后认知障碍管理专家共识》[11],以蒙特利尔认知评估量表(MoCA)总分<26分(若教育年限≤12年,则MoCA总分加1分),存在基于基线的认知功能减退,且至少有1个认知区域受损作为PSCI的诊断标准。
1.4 统计学分析 采用SPSS 18.0软件包对数据进行处理分析,计数资料例(%)表示,两组率的比较采用χ2检验,等级资料比较采用Mann-WhitneyU检验;计量资料符合正态分布时以()表示,两组间比较采用两独立样本t检验,不符合正态分布时以中位数(四分位数)[M(P25,P75)]表示。采用Logistic逐步回归分析伴CMBs的PACI患者END及PSCI发生的影响因素,并通过绘制受试者工作特征(ROC)曲线对早期预测效能进行分析。以P<0.05为差异有统计学意义。
2 结 果
2.1 伴CMBs的PACI患者END发生情况及单因素分析 伴CMBs的PACI患者发生END者82例(34.45%),发生时间为入院后2(1,3)d。发生END者与无END者在既往卒中或TIA病史所占比例、脑白质病变FAZEKAS评分、急性病灶最大径、颈动脉狭窄程度、CMBs严重程度,入院时NIHSS评分及血清Hcy、hsCRP、S100β蛋白、sICAM-1、ox-LDL、sCD40L水平方面差异均有统计学意义(P<0.05)(见表1)。

表1 影响伴CMBs的PACI患者END发生的单因素分析
2.2 伴CMBs的PACI患者END发生的危险因素 以END发生情况为因变量(0=无,1=有),以上述单因素分析中P<0.1的因素为自变量建立END发生危险因素的Logistic逐步回归预测模型,结果显示,颈动脉狭窄程度、CMBs严重程度,入院时NIHSS评分及血清Hcy、S100β蛋白、sICAM-1、ox-LDL、sCD40L水平是END发生的独立危险因素(P<0.05)(见表2)。

表2 伴CMBs的PACI患者END发生的危险因素的Logistic逐步回归分析
2.3 伴CMBs的PACI患者各危险因素预测END的ROC曲线 分别绘制2.2中各危险因素及联合预测因子预测END的ROC曲线,结果显示,单一危险因素对END的预测效能不够理想(AUC<0.75),而联合预测因子预测END的AUC达0.887,较单一危险因素明显提升(P<0.05),具有良好的预测价值(见表3、图1)。
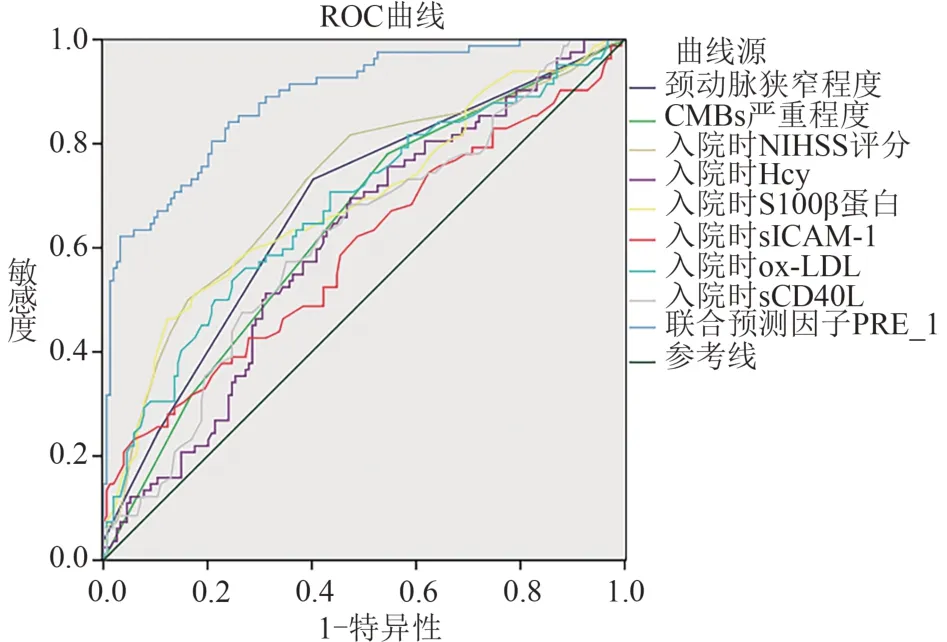
图1 伴CMBs的PACI患者各危险因素及联合预测因子预测END的ROC曲线

表3 伴CMBs的PACI患者各危险因素及联合预测因子预测END的效能参数
2.4 伴CMBs的PACI患者PSCI发生情况及单因素分析 伴CMBs的PACI患者非溶栓治疗后6个月内发生PSCI者105例(44.49%),无PSCI者131例(55.51%)。发生PSCI者与无PSCI者在FAZEKAS评分,急性病灶最大径,颈动脉狭窄程度,CMBs严重程度,既往卒中或TIA病史、END所占比例,入院时及治疗7 d 后NIHSS评分、血清Hcy、hsCRP、S100β蛋白、sICAM-1、ox-LDL、sCD40L水平,治疗7 d后FIB水平方面差异均有统计学意义(P<0.05)(见表4)。
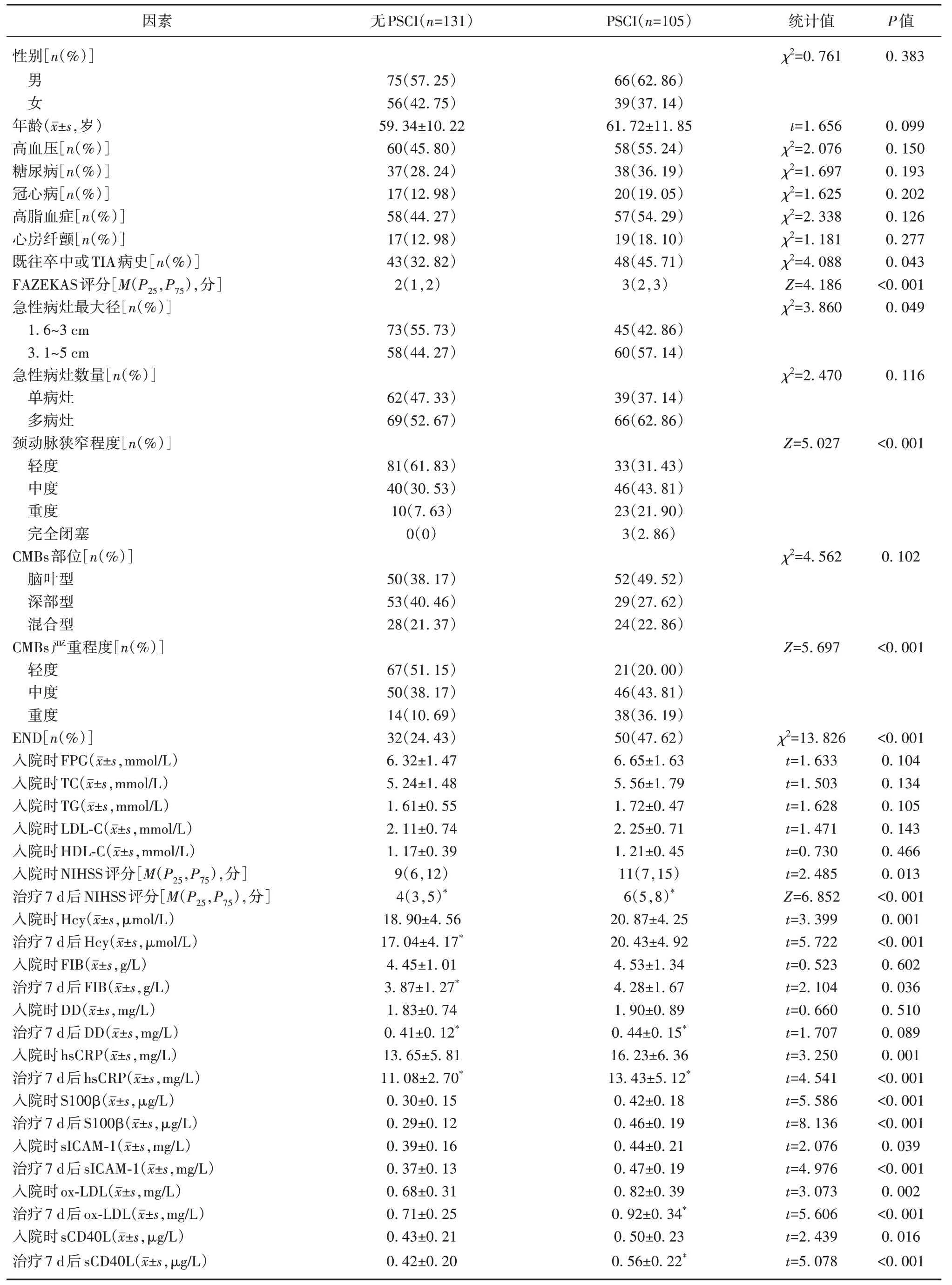
表4 伴CMBs的PACI患者PSCI发生的单因素分析
2.5 伴CMBs的PACI患者PSCI发生的危险因素 以PSCI发生情况为因变量(0=无,1=有),以上述单因素分析中P<0.1的因素为自变量建立PSCI发生危险因素的Logistic逐步回归预测模型,结果显示,END,治疗7 d后NIHSS评分及血清S100β蛋白、sICAM-1、ox-LDL、sCD40L水平是PSCI发生的独立危险因素(P<0.05)(见表5)。

表5 伴CMBs的PACI患者PSCI发生危险因素的Logistic逐步回归分析
2.6 伴CMBs的PACI患者各危险因素预测PSCI的ROC曲线 分别绘制2.5中各危险因素及联合预测因子预测PSCI的ROC曲线,结果显示,单一危险因素对PSCI的预测效能不够理想(AUC<0.75),而联合预测因子预测PSCI的AUC达0.912,较单一危险因素明显提升(P<0.05),具有良好的预测价值(见表6、图2)。

表6 伴CMBs的PACI患者各危险因素预测PSCI的效能参数
3 讨 论
END是导致AIS患者致残率、致死率升高的主要原因之一,也可能影响患者的转归。CMBs属于一种广泛小血管病变的影像学表现,是由小血管病变外渗的少量血液经机体代谢吸收所形成的沉积的含铁血黄素,可能会导致局部炎症反应、缺血区域低灌注加重、血脑屏障渗透性增强等诸多危害。已有研究表明,CMBs常提示脑组织处于慢性低灌注状态,会增加AIS患者END风险[12]。本研究结果显示,伴CMBs的PACI患者END发生率达34.45%,与王凯等[13]的研究结果基本一致。因此,寻求有效手段对伴CMBs的AIS患者END进行早期预测,对指导END早期防治具有重要临床意义。PSCI是一种AIS后神经功能预后不良症状,随着社会老龄化的不断加剧,其发病率也逐渐增加。有研究发现,AIS患者PSCI发生率可达20%~80%[14]。同时,CMBs也会对患者认知功能造成不良影响,增加PSCI风险,可能与CMBs会损伤周围脑组织皮质、皮质下结构通路,且还可能会干扰相近的神经元时间的电生理活动,压迫局部小动脉,促使白质出现微组织灌注不足,导致认知功能损伤[15]有关。而PACI是AIS中较常见且较严重的类型,早期对PACI患者PSCI风险进行预测,并采取有针对性的防治措施,有助于改善PACI患者神经功能预后和生活质量。临床上主要根据AIS患者随访期间MoCA评分以及基于基线评估的认知功能减退和认知区域受损情况对PSCI进行诊断,但流程较复杂,且评估时间点通常选择治疗后3个月,评估最佳时机仍有待商榷,可能会增加误诊、漏诊风险,不利于PSCI的早期诊疗。已有研究发现,CMBs、AIS及PSCI均可能与神经胶质细胞及部分神经元细胞缺血、缺氧所导致的脑组织损伤、血管内皮损伤、氧化应激、神经及血管炎症反应等一系列病理生理变化有关[5-7,12,15-18]。因此,对伴CMBs的PACI患者非溶栓治疗中相关指标进行动态监测可能有助于END及PSCI的早期预测。
S100β是一种由神经胶质细胞分泌的中枢神经系统特异性钙离子结合蛋白,是脑组织损伤的特异性指标。正常人血液及脑脊液中S100β蛋白含量极低,但当出现缺血性脑损伤时,会诱导神经胶质细胞增加S100β的分泌,以修复损伤的神经元,而同时脑损伤又导致脑细胞及血脑屏障的完整性遭到破坏,使得S100β蛋白由脑细胞液渗入脑脊液,然后又会经受损的血脑屏障释放入血液,从而导致血液中S100β蛋白含量激增,而由于S100β半衰期较短,往往在脑损伤后3~4 d即达到高峰,并由此产生较强的神经毒性[19],与脑卒中神经功能缺损程度密切相关,可作为脑损伤诊断及病情评估的新标志物[20]。而邢彩君[21]、张誓伟[22]等的研究认为,脑卒中患者血清S100β蛋白水平与认知功能障碍发生发展密切相关。
ICAM-1属于一种单联糖蛋白,脑缺血早期ICAM-1即升高,且随病情进展达高峰并逐渐降低。而sICAM-1是ICAM-1的可溶性形态,是由血管内皮细胞受刺激使ICAM-1从细胞表面脱落而产生的一种炎性因子,并经受损的血脑屏障释放入血液,血清sICAM-1水平升高可反应缺血脑组织血管内皮细胞损伤程度。周兴盛等[23]的研究认为,sICAM-1与缺血性脑血管病患者认知功能密切相关,且随认知功能障碍程度加重而升高。Gregory等[24]认为,血管内皮细胞功能障碍会上调sICAM-1,并促发炎症反应,可能导致血管认知障碍的发生。本研究也得到了类似的结论。但也有研究则认为sICAM-1与缺血性脑血管病患者认知功能无明显相关性[25]。
氧化应激与缺血性脑血管病的发生发展密切相关,且在促进粥样斑块形成、缺血再灌注损伤、血管内皮损伤等方面均发挥重要作用。而ox-LDL是众多氧化应激标志物中最能体现氧化应激状况的指标。杨秀平等[26]研究认为,ox-LDL表达与缺血性脑血管病神经功能缺损的发生发展密切相关。而李卉[27]的研究发现,急性脑梗死患者发生认知障碍可能与血清高表达的ox-LDL有关,早期检测ox-LDL可能有助于对认知障碍的预判。
sCD40L是重要的血管炎症反应标志物,sCD40L高表达不仅可通过激活小胶质细胞促进大量炎症因子生成并释放,而且能促进炎症反应对神经元细胞的损伤,形成炎症反应及神经损伤的恶性循环,导致认知功能损害[28]。杨帆等[29]研究发现,脑梗死患者血清sCD40L水平与MoCA评分呈显著负相关,认为其可作为预测PSCI的标志物。而单娜等[30]的研究也发现血清sCD40L高表达与AIS后认知障碍密切相关。
本研究发现,发生END者血清S100β蛋白、sICAM-1、ox-LDL、sCD40L水平明显高于无END者,发生PSCI者上述指标亦明显高于无PSCI者,提示END、PSCI发生可能与脑组织损伤、血管内皮损伤、氧化应激及炎症反应程度相关,与以往研究结论一致。而本研究中患者治疗7 d后血清各指标水平并未见明显降低甚至升高,分析原因可能与患者脑损伤较重,造成神经胶质细胞、血管内皮细胞持续损伤或迟发性功能障碍,而进一步破坏血脑屏障,导致血清各指标峰值升高及时间延长有关,而各指标的进一步升高也可能预示PSCI的发生。Logistic逐步回归分析发现,除颈动脉狭窄程度、CMBs严重程度,NIHSS评分及血清Hcy等常见高危因素外,治疗7 d后血清高水平的S100β蛋白、sICAM-1、ox-LDL、sCD40L均是伴CMBs的PACI患者END及PSCI的独立危险因素,而END也是PSCI的独立危险因素,提示应重视END患者的防治,尽可能降低PSCI的发生率。而进一步绘制ROC曲线发现,单一危险因素对END及PSCI的预测价值均不够理想(AUC<0.75),而各因素联合预测因子预测END和PSCI的AUC分别达到0.887和0.912,表明基于颈动脉狭窄程度、CMBs严重程度,NIHSS评分及血清Hcy等常见高危因素结合治疗7 d后血清S100β蛋白、sICAM-1、ox-LDL、sCD40L更有助于早期对伴CMBs的PACI患者非溶栓治疗中END及PSCI进行预测,从而更好地指导早期临床诊疗,改善预后。
综上,伴CMBs的PACI患者非溶栓治疗中END及PSCI发生与脑组织损伤、血管内皮损伤、氧化应激及炎症反应程度密切相关,动态监测血清S100β蛋白、sICAM-1、ox-LDL、sCD40L水平结合NIHSS评分、CMBs严重程度等常见高危因素对早期预测非溶栓治疗中END及PSCI发生,指导临床诊疗,从而改善患者预后具有重要临床意义。但由于本研究为单中心研究,且样本量相对较小,检测时间点的选择较少,仍有待进一步进行多中心、大样本及多时间点的深入研究加以完善。
伦理学声明:本研究通过沧州市人民医院伦理委员会审核批准(批号:K2021089),患者或家属均签订知情同意书自愿参与本次研究。
利益冲突声明:所有作者均声明不存在利益冲突。
作者贡献声明:陈林云、冉芳负责论文设计、撰写论文;陈林云、刘峰负责实验操作、研究过程的实施;陈林云、田烜、张田、张健负责数据收集、统计学分析、绘制图表、文献收集;陈林云负责论文修改、拟定写作思路、指导撰写文章并最后定稿等。

