基于CT观察退变性腰椎滑脱症与关节突关节角及关节椎弓根角的关系
李 兰, 殷小丹, 李旭雪, 张 滔, 刘愉勤
(1.四川省骨科医院医学影像科, 四川 成都 610041 2.四川省成都市成华区中医医院放射科, 四川 成都 610051)
退行性腰椎滑脱(degenerative lumbar spondylolisthesis,DLS)被定义为整个上椎骨(椎体和椎骨后部,包括神经弓和突起)相对于下椎骨滑动,并伴随退行性改变,椎环无相关破坏或缺损[1]。DLS是腰椎运动段长期节段间不稳定的结果,一般在50岁以上的人群中最为常见,男女比例为6∶1,并且可能伴有老年人腰痛、神经源性跛行、膀胱直肠疾病和神经根病,严重影响患者的生活质量[2]。其病因是多因素的,且与其他病理相关,例如椎间盘退变、小关节骨关节炎等,最终造成椎管狭窄[3]。DLS主要发生在 L4~L5水平,因为L4~L5椎间隙受累程度是其他脊柱节段的6~9倍[4]。目前影像学是临床诊断的主要方法,CT可以显示小关节的排列及其退行性变化,关节面的不对称滑动导致脊椎滑脱的旋转分量等。对于滑脱程度较轻且未出现神经根症状的DLS患者,一般采取非手术治疗,主要为使用非甾体抗炎药缓解疼痛,以及其他身体康复锻炼和辅助治疗如牵引、经皮神经电刺激等。基于此,本文主要通过CT观察探讨DLS与关节突关节角和关节椎弓根角的关系,以期为评估DLS患者的中远期治疗疗效提供理论依据。
1 资料与方法
1.1一般资料:回顾性收集2020年1月至2022年6月四川省骨科医院收治的169例DLS症患者作为研究对象,纳为DLS组,另选取同期于我院就诊并伴有腰腿疼痛但未腰椎滑脱的169例年龄匹配患者作为对照组;DLS组(男63例,女106例)年龄63~81岁,平均年龄(70.15±4.15)岁;健康组(男60例,女109例)年龄58~79岁,平均年龄(69.63±4.78)岁。将上述169例DLS症患者作为训练集,按照相同标准另选择同期于本院就诊的DLS症患者40例,设为验证集。
1.2纳入标准以及排除标准:纳入标准:①脊柱、腰椎进行CT和MR检查;②符合《实用骨科学》中DLS诊断标准[5]。排除标准:①脊柱肿瘤、转移瘤或血管瘤;②既往腰椎手术史;③先天性或外伤性脊柱畸形。
1.3观察指标与诊断标准:收集DLS组和健康组的临床资料,包括年龄、性别、病程、身体质量指数(Body Mass Index,BMI)、是否合并糖尿病、骨质疏松;根据影像学检查结果记录患者是否存在椎间盘退变、腰椎结构及曲度改变、韧带松弛、关节松弛、腰椎小关节突病变、关节突关节角、关节突关节角不对称比例、关节突关节的退变程度、L4~L5椎弓根角。关节突关节角:在CT中选择了穿过下椎体上终板并平行于上椎体下终板的水平。然后标记3条线(a、b、c),线a为穿过椎体后缘的切线,线b、c分别穿过相应小关节的前内侧点和后外侧点。角α和角β表示对应的小关节角,见图1;L4~L5椎弓根角:侧位片上椎体前后缘中点连线与椎间小关节间隙夹角为小关节推弓根角;关节突关节的退变程度根据Kalichman标准[6]分为4个等级,1级:关节间隙<2mm,无骨赘或硬化;2级:关节间隙1~2mm,形成骨赘或硬化;3级:关节间隙<1mm,存在轻度软骨下侵蚀和中度骨赘;4级:关节间隙严重狭窄,骨赘较大,软骨下囊肿较为严重。本文以上所有指标以及各项评分均为同一研究者实施。

图1 关节突CT横断位图像
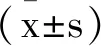
2 结 果
2.1临床资料的比较:通过比较两组临床资料发现,两组在年龄、性别以及病程方面差异无统计学意义(P>0.05);DLS组在BMI、椎间盘退变、腰椎结构及曲度发生改变、韧带松弛、骨质疏松、全身关节松弛、腰椎小关节突病变、合并糖尿病方面均高于健康组(P<0.05),见表1。
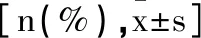
表1 两组临床资料的比较
2.2关节突关节角与关节椎弓根角的比较:通过影像学的观察与测量发现,DLS组的关节突关节角与健康组相比减小,关节突关节角不对称以及退变程度为1、2级的人数比例上升,椎弓根角增大(P<0.05),见表2。
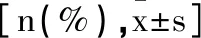
表2 两组研究对象关节突关节角与关节椎弓根角的比较
2.3影响DLS的多因素分析:将表1和表2中差异有统计学意义的13个指标作为自变量进行多因素Logistic回归分析,结果显示,BMI增加、椎间盘退变、腰椎结构及曲度发生改变、韧带松弛、骨质疏松、脱钙、全身关节松弛、腰椎小关节突病变、合并糖尿病、关节突关节角减小、关节突关节角不对称、关节突关节的退变以及椎弓根角的增加均为导致DLS发生的危险因素(OR值>1,P<0.05)。见表3、表4。

表3 赋值表

表4 多因素Logistic回归分析
2.4DLS与关节突关节角和关节椎弓根角的关系:采用平滑曲线拟合关节突关节角和关节椎弓根角与DLS的相关关系。在调整BMI、骨质疏松等混杂因素后,拟合分析结果显示,关节椎弓根角与DLS呈正相关,其OR值为1.35(95%CI:1.06~1.74,P<0.05),在一定范围内随着角度的增加,DLS的风险随之增大;而关节突关节角和与DLS呈负相关,其OR值为0.63(95%CI:0.41~0.87,P<0.05),在一定范围内随着角度的增加,DLS的风险随之减小,见图2。

图2 平滑曲线拟合图
2.5DLS的贝叶斯网络模型:根据上述分析得到的与DLS相关的13个变量采用R软件构建贝叶斯网络模型。如图3所示,该模型含有14个节点,17条有向边。结果显示:BMI指数增加、关节突关节角减小、关节突关节角不对称以及椎弓根角的增加与DLS直接相关,合并糖尿病可通过影响BMI指数间接与DLS相关;而椎间盘退变、韧带松弛、全身关节松弛、腰椎结构及曲度发生改变、骨质疏松、脱钙、腰椎小关节突病变、关节突关节的退变则通过影响关节突关节角、关节突关节角不对称以及椎弓根角间接影响DLS。

图3 DLS的贝叶斯网络结构分析图
2.6贝叶斯网络模型预测推理:利用Netica软件进行贝叶斯网络模型风险预测(图4)。当患者关节突关节角减小、关节突关节角不对称以及椎弓根角的增加的概率降为0时,患者DLS发生率由50%降低为37.2%。

图4 DLS的贝叶斯网络推理图
2.7贝叶斯网络模型验证
2.7.1模型区分度评价:采用ROC曲线评价模型区分度进,结果如图5,训练集AUC为0.763(95%CI:0.689~0.826,P<0.001),C-index为0.815;验证集AUC为0.798(95%CI:0.667~0.836,P<0.001);C-index为0.834;预测模型的C-index在训练集和验证集中均>0.75,模型区分度较高。

图5 预测模型的ROC曲线
2.7.2校准度评价:Hosmer-Lemeshow拟合优度检验预测模型发现:在训练集中χ2=7.467,P=0.673(图6A);在验证集中χ2=5.347,P=0.664(图6B),差异无统计学意义(P>0.05)。

图6 预测模型的校准度
2.7.3临床决策曲线:临床决策曲线结果显示预测模型距离极端曲线较远,训练集中,当阈概率在10%~95%时使用贝叶斯网络模型推测关节突关节角和关节椎弓根角与DLS的相关性的净获益率高(图7A),而在验证集中,阈概率在13%~98%范围内净获益高(图7B),由此可见贝叶斯网络模型安全可靠,实用性强。

图7 预测模型的决策曲线分析
3 讨 论
DLS是一种多因素过程性疾病,尽管病因仍有争议,但退行性结构改变、椎间高度减少通常与DLS相关。具体来说,这些结构变化导致节段性不稳定,从而导致受累椎体渐进式滑移(或椎体滑脱)。椎间盘的退行性改变,以及脊柱节段支撑肌肉和韧带的结构和功能的相关变化,也可能导致DLS的发生。与其他脊柱退行性疾病一样,其他潜在的危险因素可能包括年龄较大、女性、较大的体重指数、更严重的椎间盘退变、矢状突关节方向、肌肉萎缩和矢状位失调等。
据报道,与健康志愿者相比,DLS患者的骨盆入射角和倾斜增加,同时骶骨斜度和腰椎前凸减少[7]。对多例DLS患者的脊柱盆腔对准参数的研究中也证实了骨盆入射角确实是DLS的一个致病因素[8]。本研究发现,椎间盘退变、腰椎结构及曲度发生改变以及全身关节松弛都是导致DLS发生的危险因素。
小关节突作为脊柱唯一的滑膜关节,由于其对剪切力和旋转力的抵抗,在维持脊柱的稳定性方面起着重要作用,因此与脊柱节段损伤密切相关。此外,一项生物力学研究报道小关节突承受脊柱33%的动载荷和35%的静载荷[9]。由于关节软骨和纤维囊的作用,小关节突的主要功能是引导和限制脊柱的运动。所有这些都表明小关节突是脊柱稳定的重要因素。小关节突的方向是小关节突的空间方向与矢状面或冠状面之间的夹角,可以通过小关节突关节角来量化。本研究发现关节突关节角和与DLS呈负相关,在一定范围内随着角度的增加,DLS的风险随之减小。一些研究人员报道退行性腰椎滑脱的原因之一是关节突关节的退变,特别是轴向面的关节突关节矢状化[10]。此外,随着年龄的增加,关节突关节在轴向面会变得更加矢状。椎间盘退变以及腰椎小关节骨性关节炎都是导致小关节方向改变的相关因素。在Morimoto等[11]研究中发现,腰椎L3~L4和腰椎L4~L5的轴向面和矢状面小关节方向之间存在显著正相关,且DLS患者轴向面小关节的矢状面变化主要发生在L4~L5水平,关节突关节在矢状面上比对照组更水平。此外,还有多项研究报道DLS的关节突关节在轴向面矢状位更明显,如有研究对多名腰痛或坐骨神经痛患者进行CT检查发现,滑移椎体中小关节的方向更加水平[12],与本文研究结果一致。
我们的研究有一些局限性。首先,该研究是回顾性研究。其次,由于数据量有限,即使没有统计学差异的指标并不表明它们不是DLS的危险因素。综上所述,对DLS患者基于CT观察发现,在一定范围内关节突关节角和关节椎弓根角与DLS具有一定的相关性,我们相信这将有助于进一步研究DLS的危险因素和机制,临床应予重点关注。

