不同呼气末正压对腹腔镜腹部手术患者术后肺部并发症的影响
郑彩虹 翟雯 刘金涛 陈嘉宝 周振锋*
腹腔镜手术以其失血量少、术后疼痛轻和恢复快等优点得到广泛应用[1],术后肺部并发症(PPC)是术后住院时间延长和死亡主要原因之一[2]。有20%~30%的全身麻醉手术患者处于术后肺部并发症的中高风险[3]。肺保护性通气策略(LPV)应用低潮气量(6~8 mL/kg 理想体重,PBW)、最佳呼气末正压力(PEEP)和间断使用肺复张手法(RM)可降低PPC 发生率[4]。目前研究均建议采用低潮气量,但尚未明确合适的PEEP 值[5]。因此,本研究拟评价不同PEEP 对高风险患者行腹腔镜腹部手术后PPC 的影响,为临床提供参考。
1 资料与方法
1.1 一般资料 本研究已获浙江省人民医院伦理委员会批准(批准号:KY2018026),均签署知情同意书。选取择期气管插管全身麻醉下拟行腹腔镜腹部手术肺部并发症中高风险患者72 例。入选标准:(1)腹腔镜腹部手术者;(2)美国麻醉医师协会(ASA)分级I~Ⅲ级者;(3)体质量指数(BMI)18~30 kg/m2者;(4)手术时间≥3 h 者;(5)术后PPC 风险为中高等风险患者(ARISCAT 风险评分≥26 分)。排除标准:(1)急诊手术者;(2)有肺部疾病或胸外科手术史者;(3)心肺功能不全或肝肾功能不全者;(4)进行性神经肌肉疾病者;(5)妊娠或计划生育孩子者;(6)拒绝参加本研究者。根据术中采用不同PEEP 随机分为两组(每组各36例):较高PEEP 肺通气组(处理组,PEEP=6~8 cmH2O)和低PEEP 肺通气组(对照组,PEEP=0~2 cmH2O)。
1.2 方法 患者入室后监测血氧饱和度、心电图、呼吸末CO2、体温、有创动脉监测和熵指数。气管插管完成后,采用容量控制模式,潮气量为8 mL(PBW),气道平台压≤30 cmH2O,设置氧浓度(FiO2)=0.5,维持氧饱和度(SpO2)≥92%,呼吸比设定为1 ∶2,调整呼吸频率以维持正常呼吸末二氧化碳浓度(PaCO2为35~45 mmHg)。气管插管后立即行RM 手法,若在手术过程中有暂停机械通气的情况则在机械通气再次开始前进行一次RM 手法,直至手术结束,RM 手法实施方法:(1)使用压力控制通气模式(PSV);(2)将PEEP设定为30 cmH2O;(3)将吸气流量设定为最高值;(4)持续时间为30 s。处理组采用较高PEEP 值肺通气策略:PEEP 设置为6~8 cmH2O。对照组采用低PEEP 值肺通气策略:PEEP 设置为0~2 cmH2O。
1.3 观察指标 记录患者基本资料、术中和术后资料。术后进行血气分析(气管拔管后30 min,如果患者使用文丘里氧气面罩则去除面具适应10 min,如果此期间外周血氧饱和度降至<88%,则立即获得动脉血气分析并持续吸氧)。根据加泰罗尼亚外科患者呼吸系统风险评估(ARISCAT)[5],主要观察术后7 d 发生的肺部并发症,包括呼吸道感染、呼吸衰竭、支气管痉挛、肺不张、胸腔积液、气胸和吸入性肺炎等。次要观察:(1)术后第7 天改良临床肺部感染评分(mCPIS);(2)PPC 发生率;(3)手术并发症的严重程度(Clavien 分级)[6];(4)入住重症监护病房(ICU)发生率和医院住院时间;(5)术后第5 胸部X 线检查。
1.4 统计学方法 采用SPSS 20.0 统计软件。正态分布的计量资料以(±s)表示,组间比较采用非配对t检验;非正态分布计量资料以M(IQR)表示,组间比较采用非参数检验分析(Mann-Whitney U 检验)。计数资料以n或%表示,组间比较采用χ2检验或Fisher 确切概率法。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者术前和术中资料的比较 两组患者平均年龄为64.6 岁,平均BMI 为(22.1±2.9),平均术前ARISCAT 风险评分为27.8 分,平均术前mCPIS 评分为0.79分。两组患者术前和术中资料的比较差异均无统计学意义(P>0.05),见表1。
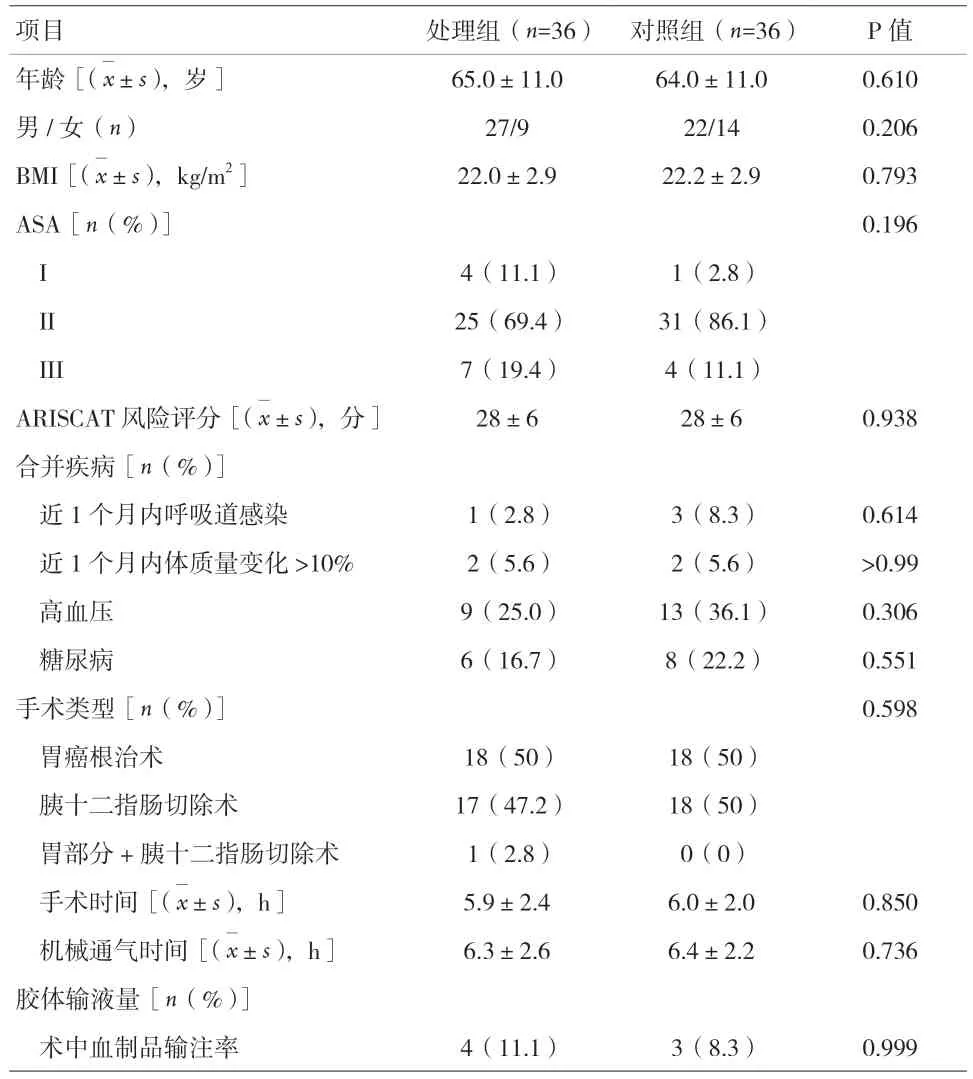
表1 两组患者术前资料的比较
2.2 两组患者术后7 d 内PPC 发生率及PPCs 分级的比较 见表2。
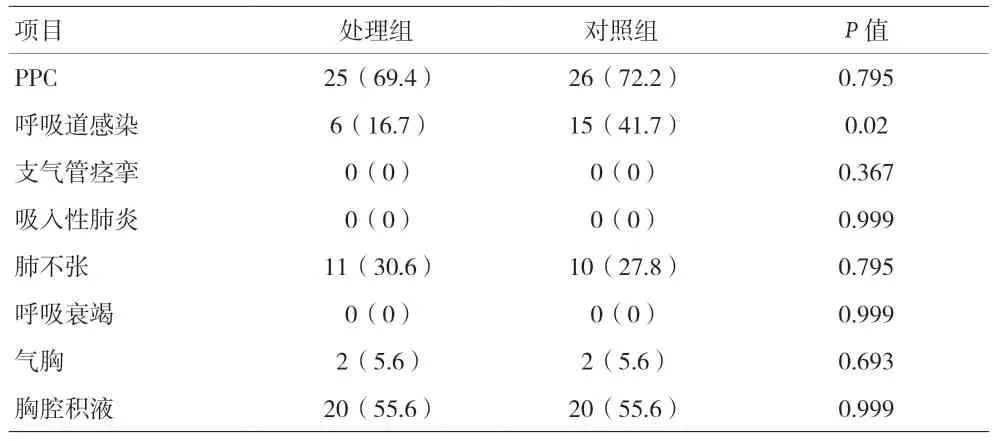
表2 两组患者术后7 d内PPC发生率及PPCs分级的比较[n(%)]
2.3 术前和术后第7 天mCPIS 评分的比较 见表3。
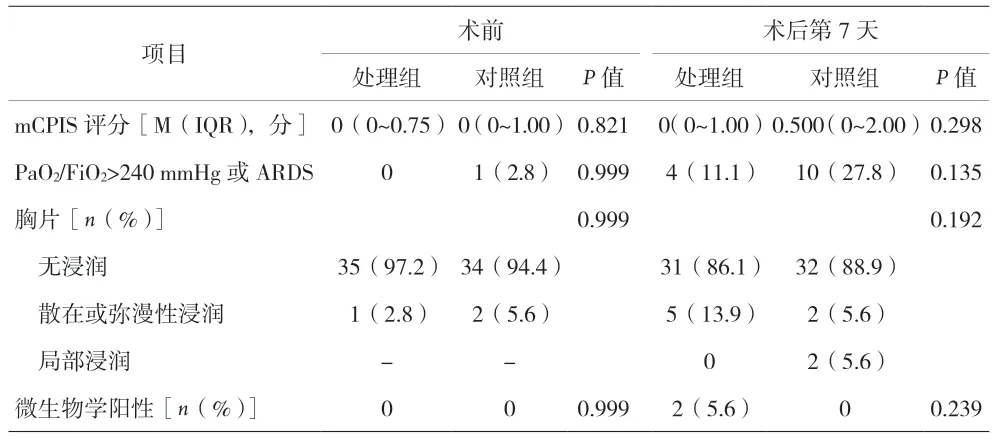
表3 术前和术后第7天mCPIS评分的比较
2.4 两组患者术后并发症Clavien 系统分级、入住ICU发生率和术后住院时间的比较 见表4。
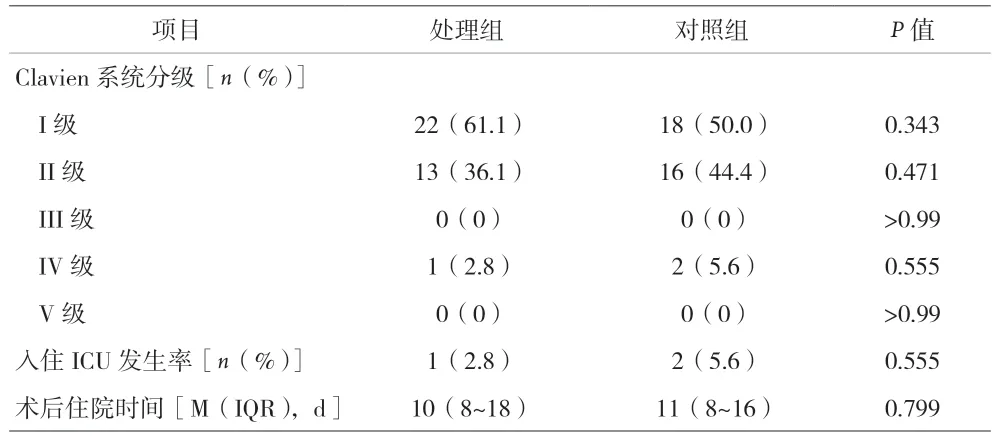
表4 两组患者术后并发症Clavien系统分级、入住ICU发生率和术后住院时间的比较
3 讨论
PPC 的诱发机制多重而复杂,目前能明确的PPC高危因素主要包括:长期吸烟史,慢性阻塞性通气功能障碍,睡眠呼吸暂停综合症以及术后疼痛和围术期肌松药的影响[7]。本研究中发现PPC 的发生率依然较高。长时间的CO2气腹对患者正常的生理功能有诸多影响,主要表现为膈肌上抬,降低胸廓顺应性,从而导致患者肺不张。但本研究所使用的保护性通气策略并不能明显降低长时间的腔镜手术后PPCs 的发生率也无法改善PPCs 的严重程度。
PEREIRA 认为使肺过度扩张和塌陷之间达到平衡,开腹手术的PEEP 需要达到10 cmH2O,而腹腔镜手术的PEEP 则需要达到14 cmH2O[8]。但既往研究表明包括接受剖腹手术且PPC 风险高的患者,与低PEEP(≤2 cmH2O)相比,高PEEP(12 cmH2O)的通气策略并不能降低PPC 的发生率,但更可能导致血流动力学不稳定,因此建议采用低潮气量和低PEEP(≤2 cmH2O)相结合的通气策略。这些研究仅包括开放手术或各种类型的腹部手术,不包括进行腹腔镜手术的患者,而且术中PEEP 在预防腹腔镜手术PPC 中的作用尚未明确。本研究发现,与低PEEP(≤2 cmH2O)相比,较高PEEP水平(6~8 cmH2O)联合RM 策略并不能明显减少腹腔镜下腹部手术患者PPC 的发生,这与最近的研究结果一致。
既往研究表明使用合适的PEEP 有其潜在的益处,中高程度的PEEP 和RM 可以开放因小潮气量而萎陷的肺泡和小气道,有助于肺部分泌物的排出和肺不张的预防[9],较低的PEEP 可能会诱导肺泡内皮细胞释放更多的炎性介质从而导致肺部感染的几率[10]。本研究观察到处理组采用较高PEEP 的患者术后肺部感染发生率更低,这可能是过低的PEEP 不足以开放由于小潮气量导致的肺泡和末梢支气管不张。本研究中的病例多数为老年患者,由于老年患者生理和解剖的改变,使得其小气道和肺泡萎陷的可能性明显增加,从而比一般人群更易发生肺部感染。因此这样的患者更需要合适的PEEP和RM 对其进行积极的干预,这可能也是处理组采用较高PEEP 肺部感染发生率更低的原因。
DETEMANN 等[6]认为较高水平的PEEP 组与较低水平的PEEP 组相比,更容易出现胸腔积液。因为在高PEEP 水平的通气策略中,跨肺毛细血管的静水压力增加(与静脉压力升高和淋巴引流受损有关),可能会导致间质液隔离。本研究中胸腔积液总发生率低于先前的试验,且观察到即使采用较高PEEP 值,虽然平台压及峰压均显著高于低PEEP 组,但处理组平均平台压为21 mmHg,峰压为24 mmHg,均在临床可接收范围以内,这可能是高水平PEEP 并未增加胸腔积液的发生率的原因之一。
LPV 旨在防止肺不张并改善气体交换,可降低PPC发生率[4]。肺泡过度伸展和肺不张均引起炎性介质的释放,导致肺和全身器官损伤。既往研究表明较大的潮气量,可能会引起额外的肺损伤[6]。因此,本研究常规采用6~8 mL/kg 的低潮气量。
综上所述,气管插管全身麻醉下行腹腔镜腹部手术患者,采用较高PEEP 的术中机械通气策略能降低呼吸道感染的发生率,但并未明显改善其术后肺部并发症的发生率。

