影响子痫前期发病的危险因素及与妊娠期糖代谢异常的关系分析*
文/胡婷玉,董佳倩,王朝
子痫前期属于妊娠期特有疾病,指的是孕20 周后出现血压≥140/90mmHg,伴有蛋白尿≥0.3 g/24 h[1]等。糖代谢异常属于妊娠期常见并发症,对母婴结局影响较大。子痫前期的发病原因及机制尚未明确,但部分研究[2]认为,妊娠合并糖代谢异常者子痫前期疾病发生率较高,且较多因素参与其中,具有起病隐匿,病情发展迅速,危害性较大的特点。糖代谢异常是否诱发子痫前期的因素当前并无定论,有研究[3]发现,相比于非糖尿病孕妇而言,糖代谢异常患者发生子痫前期的几率升高2 倍至4 倍,而妊娠期高血压疾病也可能是糖代谢异常的风险因子,但是两者的因果关系及相互作用机制尚未证实。该研究回顾性分析我院收治的子痫前期患者临床资料,分析其与健康孕妇基本资料的差异性,同时对比两组的糖代谢指标,并进一步探讨不同程度子痫前期患者糖代谢指标变化,旨在更好地预防糖代谢异常孕妇并发子痫,改善母婴结局。
1 资料与方法
1.1 临床资料
回顾性分析2020 年2 月至2023 年2 月我院收治的120 例被诊断为子痫前期患者(设为子痫前期组),等比例选取同期产前孕妇120(例设为健康组)。纳入标准:①患者符合《妊娠期高血压疾病诊治指南(2020)》[4]中疾病的诊断标准;②均为单胎妊娠;③所有受试者临床资料完整;④受试者年龄区间为20~40 岁。排除标准:①受试者伴有心、肝、肾等重要脏器严重损害;②受试者孕前存在糖尿病;③受试者存在甲状腺疾病、脑血管疾病。同时将子痫前期组依据诊断标准分为轻度子痫前期(71 例)、重度子痫前期(49 例),对比不同程度子痫前期患者糖代谢指标变化。
1.2 诊断标准
1.2.1 子痫前期诊断标准
依据文献[4]进行判定,轻度子痫前期为妊娠20周后,首次出现血压为140/90 mmHg 及以上,同时存在尿蛋白(+);重度子痫前期满足以下任一条件则可诊断:①尿蛋白(2.0 g/24 h);②血压(160/110 mmHg 及以上);③患者既往存在高血压,但孕前无蛋白尿,在孕20 周后尿蛋白测定为2.0 g/24 h 及以上;④持续性上腹部疼痛。持续性头痛、视觉障碍或其他中枢神经系统异常表现;⑤肝肾功能异常等。
1.2.2 妊娠期糖代谢异常(GIGT)诊断标准
经口服75 g 葡萄糖耐量试验(OGTT)判定,空腹、服用糖水后1h、2 h,任意一项达到或者超过糖尿病的诊断标准,空腹血糖(≥5.1 mmol/L)及服用糖水后血糖水平,1 h(≥10.0 mmol/L)、2 h(≥8.5 mmol/L)[5]。
1.3 研究方法
研究人员通过查阅两组受试者门诊产检记录、住院病历资料,并以电话随访的方式,收集其临床资料,包含:受试者的年龄、自然流产史、产次、子痫前期史、剖宫产史、规律产检、糖代谢异常、HbA1c水平、24 h 尿蛋白定量、BMI。
1.4 统计学分析
用SPSS24.0 分析数据,其中计数资料利用百分数描述,用[n(%)]表示,计量资料用均数±标准差描述,用(±s)表示,行x2、t 检验。并利用多元逐步回归等方法实施数据分析,检验的水准均为α=0.05,以P<0.05 表示具有差异性。
2 结果
2.1 子痫前期发生的单因素分析
两组的年龄、自然流产史、产次、子痫前期史、剖宫产史、规律产检相比无差异(P>0.05)。经单因素分析,糖代谢异常、24h 尿蛋白定量、BMI 与子痫前期发生有关。子痫前期组糖代谢异常占比高于健康组;子痫前期组的BMI 水平高于健康组(均P<0.05)。表1。
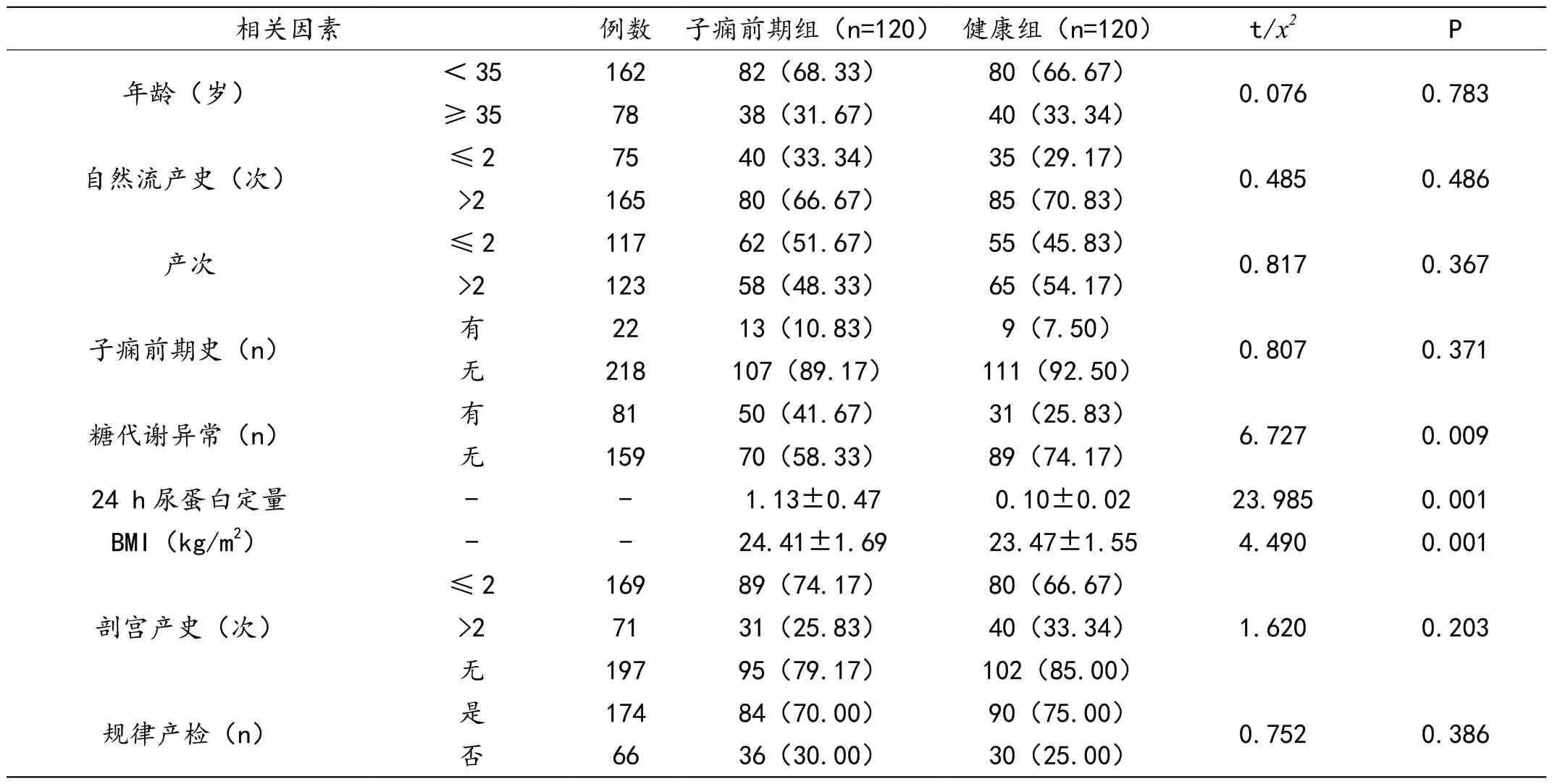
表1 子痫前期发生的单因素分析
2.2 子痫前期发生的多因素Logistic回归分析
建立非条件Logistic 回归模型,以发生子痫前期为因变量(发生=1,未发生=0),以糖代谢异常(是=1,否=0)。经多因素Logistic 回归分析可知,糖代谢异常、24 h 尿蛋白定量(高)、BMI(高)为引发子痫前期的独立危险因素[OR>1(P<0.05)]。表2。

表2 子痫前期发生的多因素Logistic 回归分析
2.3 两组的糖代谢水平
经分析,子痫前期组OGTT 各时间(空腹、1h、2h)血糖水平高于健康组(P<0.05);子痫前期组的HbA1c 水平高于健康组(P<0.05)。表3。
表3 两组的糖代谢水平(±s)

表3 两组的糖代谢水平(±s)
组别OGTT(mmol/L)HbA1c(%)空腹1h2h子痫前期组(n=120)6.11±0.7411.23±1.209.44±1.285.93±0.58健康组(n=120)5.41±0.5710.20±1.366.47±1.105.14±0.47 t 5.5756.22119.27711.592 P 0.0010.0010.0010.001
2.4 子痫前期不同程度患者的糖代谢水平
经分析,重度子痫前期患者OGTT 各时间(空腹、1h、2 h)的血糖水平高于轻度子痫前期患者(P<0.05);重度子痫前期患者的HbA1c 水平高于轻度子痫前期患者(P<0.05)。见表4。
表4 子痫前期不同程度患者的糖代谢水平(±s)
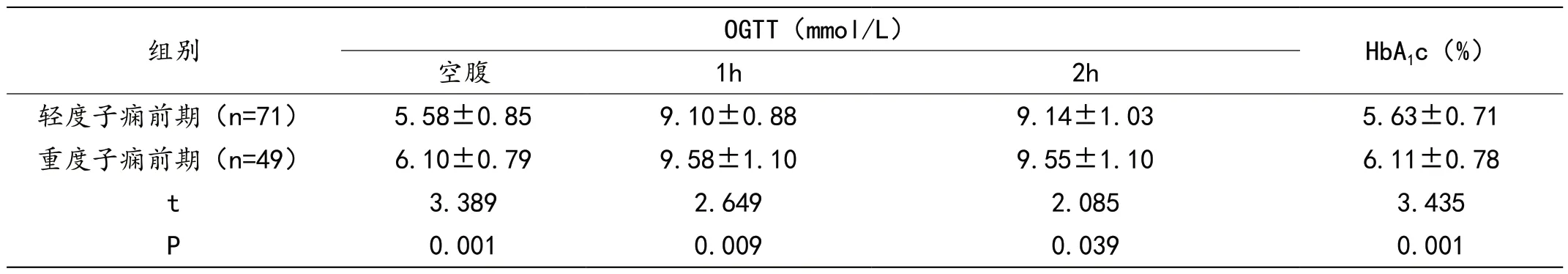
表4 子痫前期不同程度患者的糖代谢水平(±s)
组别OGTT(mmol/L)HbA1c(%)空腹1h2h轻度子痫前期(n=71)5.58±0.859.10±0.889.14±1.035.63±0.71重度子痫前期(n=49)6.10±0.799.58±1.109.55±1.106.11±0.78 t 3.3892.6492.0853.435 P 0.0010.0090.0390.001
3 讨论
妊娠糖尿病与子痫前期均属于妊娠期常见的代谢性疾病,对母婴健康均有不同程度影响,当两种疾病共存时,病情更为复杂,对母婴结局的影响也越发严重[6]。妊娠糖代谢异常是否能够诱发子痫前期,临床上并无定论,但相关研究调查显示,相比于健康孕妇,糖代谢异常患者发生子痫前期的几率较高[7]。张秀芝等[8]研究中提出,妊娠糖尿病患者更容易合并血管内皮损伤,且损伤程度与血糖水平呈现一定相关性。加之子痫前期发病的病因机制尚未完全阐明,可受到诸多因素影响,若能尽早对子痫前期发病的高危因素进行总结归纳,早期采取有效措施,有利于降低子痫前期发病率,促进母婴结局的改善。
该研究通过对比健康孕妇及子痫前期患者的临床资料,结果显示,影响子痫前期发病的独立危险因素为糖代谢异常、24 h 尿蛋白定量(高)、BMI(高)。分析如下:①BMI(高),妊娠期间营养过剩容易引起孕妇超声或者是肥胖,继而引发高脂血症、胰岛素抵抗、血管内皮损伤及炎症反应等,研究提出,糖脂代谢异常是引发超重或者肥胖的关键原因,容易诱发妊娠并发症,也是子痫前期发病的危险因素。因此对于产检孕妇告知其孕期营养搭配、严格控制饮食、适当运动、保障BMI 处于正常水平的重要性。②妊娠期糖代谢异常、24 h 尿蛋白定量水平高是引发子痫前期的危险因素,原因与孕期糖代谢异常,机体产生胰岛素抵抗后,可引发全身血管内皮细胞受损有关,此时血管内皮生长因子、胎盘生长因子分泌不足,可导致血管重塑能力降低,使得胎盘发生缺血、缺氧、小血管痉挛,致使子痫前期发生。虽然诸多研究指出,无蛋白尿也会出现子痫前期甚至是子痫,且尿蛋白也不再是诊断子痫前期的重要指标,但其是评估子痫前期患者血管内皮细胞损伤的指标之一,该研究通过多因素分析发现其是引发子痫前期的独立危险因素,可以推测尿蛋白的持续出现、指标升高明显,可导致子痫前期进一步加重,形成恶性循环,因此从理论上而言,24 h 尿蛋白定量水平高可评估子痫前期病情。另外有研究提出,存在子痫前期史患者再发疾病的风险系数较大。但该研究并未得出此结论,原因可能与研究中纳入的子痫前期病史孕妇较少有关,后续还需要继续深入研究。最后该研究对比健康组与子痫前期组的糖代谢指标,结果显示子痫前期组OGTT 空腹、1h、2h 的血糖、HbA1c水平明显高于健康组,提示孕期糖代谢异常诊断时,全身小血管受累,可致使子痫前期疾病发生。进一步对不同程度子痫前期患者糖代谢指标进行分析,结果显示随着疾病程度的加重,则OGTT 糖代谢指标异常率愈加明显。相关研究证实,孕期血糖水平控制良好的孕妇发生子痫前期疾病的几率降低明显,可证实糖代谢异常与子痫前期发生率呈现明显相关性。
综上所述,影响子痫前期发病的危险因素与糖代谢异常、24 h 尿蛋白定量、BMI 高等有关,进一步分析可知孕妇病情越严重,糖代谢指标异常情况越明显,提示高血压与糖代谢异常并存,子痫发生率增加明显。

