2016年欧洲抗风湿病联盟关于痛风治疗的建议:基于循证医学的证据
王 昱,张卓莉
(北京大学第一医院风湿免疫科, 北京 100034)
自2006年欧洲抗风湿病联盟首次提出痛风的治疗指南之后,新型治疗痛风的药物以及治疗相关证据不断出现。2016年欧洲抗风湿病联盟(European League Against Rheumatism,EULAR)小组根据系统文献综述以及投票提出了新的痛风治疗共识和建议,该建议于2016年7月在AnnRheumDis正式刊出[1]。本文将其中的主要内容摘录总结,希望能够指导痛风的治疗。
EULAR关于痛风治疗的首要原则和最终总结
首要原则:(1)应告知每位痛风患者疾病的病理生理机制,确实存在有效的治疗方式、相关的并发症以及治疗急性发作的原则,通过终身将血清尿酸水平控制在目标水平之下,消除尿酸盐晶体。(2)应告知每位痛风患者改善生活方式的建议:合理减重,避免摄入酒精(尤其是啤酒以及烈酒)、含糖饮料、暴饮暴食以及过多摄入肉类以及海鲜,鼓励摄入低脂奶制品,建议规律运动。(3)每位痛风患者应系统地筛查相关并发症以及心血管危险因素,包括肾功能受损、冠心病、心功能衰竭、卒中、周围动脉疾病、肥胖、高脂血症、高血压、糖尿病以及吸烟,上述情况需要在治疗痛风石作为整体情况考虑。
最终11条建议总结:(1)痛风急性发作应尽早治疗。充分告知患者一旦出现警示症状即应自己处理。根据禁忌证、患者的用药经验、痛风发作后开始用药时间以及受累关节的大小和数量选择相关药物。(2)治疗急性痛风发作的一线药物是秋水仙碱,在症状出现12 h内服用,负荷剂量1 mg,1 h之后服用0.5 mg,和(或)非甾体类消炎药(non-steroidal antiinflammatory drugs,NSAIDs)(如果需要可以加用质子泵抑制剂),口服糖皮质激素(剂量等效于每日30~35 mg泼尼松龙,使用3~5 d)或抽取关节液并注射糖皮质激素。严重肾功能不全的患者应避免使用秋水仙碱和NSAIDs。接受P-糖蛋白和(或)细胞色素P450 3A4酶(cytochrome P450 3A4 enzyme,CYP3A4)抑制剂(例如环孢素或克拉霉素)治疗的患者不建议使用秋水仙碱。(3)经常发作以及无法使用秋水仙碱、NASIDs和糖皮质激素(口服或注射)的痛风患者,可以使用白细胞介素- 1(interleukin,IL- 1)阻断剂治疗痛风发作。现症感染是IL- 1阻断剂的禁忌证。应在使用IL- 1阻断剂治疗痛风发作后,再开始降尿酸治疗,以达到尿酸的靶目标值。(4)应与患者充分解释和讨论痛风预防发作。建议在起始降尿酸治疗后的6个月进行预防。推荐的预防方案是秋水仙碱0.5~1 mg/d,对于肾功能不全的患者应该减量。对于肾功能不全或使用他汀治疗的患者,医师应该了解预防使用秋水仙碱的潜在神经毒性和(或)肌肉毒性。应避免同时使用秋水仙碱和P-糖蛋白和(或)CYP3A4抑制剂。如果对秋水仙碱不耐受或存在禁忌证,可使用小剂量NSAIDs预防。(5)需要与每位首次确诊痛风的患者讨论并开始降尿酸治疗。对于反复发作、痛风石、尿酸性关节病和(或)肾结石的痛风患者均应该降尿酸治疗。建议年轻(<40岁)或血尿酸水平>480 μmol/L,和(或)伴有其他疾病(肾功能受损、高血压、缺血性心脏病、心功能衰竭)的痛风患者首次确诊时应起始降尿酸治疗。应告知痛风患者全部疾病相关信息,并令其参与疾病的治疗过程。(6)接受降尿酸治疗的患者,应监测血清尿酸值,并应持续低于360 μmol/L。对于严重(痛风石、慢性关节病、经常发作)的痛风患者,血清尿酸水平应低于300 μmol/L,促使尿酸结晶更快溶解,直到尿酸结晶全部溶解,痛风消失为止。长期治疗的过程中,不建议血清尿酸低于180 μmol/L。(7)所有降尿酸药物应从小剂量起始,之后逐渐加量,直至达到血清尿酸目标水平。应该终身维持血清尿酸水平低于360 μmol/L。(8)肾功能正常的痛风患者,一线降尿酸药物推荐为别嘌呤醇,从小剂量起始100 mg/d,每2~4周加量100 mg,以达到目标水平。如果通过使用别嘌呤醇无法达到血清尿酸目标值,应该更换为非布司他或促进尿酸排泄药物,或者联合使用。如果别嘌呤醇无法耐受,也可使用非布司他或促尿酸排泄药物。(9)肾功能受损的患者,别嘌呤醇的最大剂量应根据肌酐清除率进行调整。如果血清尿酸未能达标,应改用非布司他或苯溴马隆联合或不联合别嘌呤醇,对于肾小球滤过率<30 ml/min的患者禁用。(10)证实有晶体、严重慢性痛风石衰弱以及生活质量较差的患者,降尿酸药物已经使用到最大剂量(包括联合用药),血尿酸仍无法达标的患者,可以考虑使用重组尿酸酶。(11)使用袢利尿剂或噻嗪类利尿剂的痛风患者,如果可能的话建议更换利尿剂;例如并发高血压患者可考虑氯沙坦或钙离子通道阻断剂;并发高脂血症患者,可考虑他汀或非诺贝特(图1、2)。
对于今后研究的建议
研究小剂量NSAIDs或泼尼松预防降尿酸治疗导致痛风发作的能力;阿纳白滞素对比传统抗炎药物治疗痛风发作的头对头研究;早期小剂量秋水仙碱对比早期NSAIDs或口服糖皮质激素或新型药物治疗痛风发作超过1周的对照试验;治疗急性痛风发作的最佳联合治疗;起始降尿酸治疗后,预防痛风急性发作的最佳疗程;起始降尿酸治疗导致痛风发作的危险因素;极低尿酸水平对于中枢神经系统的长期影响;黄嘌呤氧化酶和(或)降尿酸治疗对于心血管疾病的保护作用;降尿酸治疗对于肾功能的影响;存在痛风石的患者最佳治疗策略;直接比较促排泄药物和别嘌呤醇或非布司他的作用(有效性、不良反应、成本效用);非亚洲人群起始别嘌呤醇治疗前检测HLA-B*58∶01的成本效用;降尿酸治疗过程中通过影像学观察晶体溶解的变化;更多的研究应在基层医院进行。

图12016年欧洲抗风湿病联盟关于治疗痛风患者发作的建议
Fig12016 EULAR recommendations for the management of flares in patients with gout
NSAIDs:非甾体类消炎药; CYP3A4:细胞色素P450 3A4酶; IL- 1:白细胞介素- 1
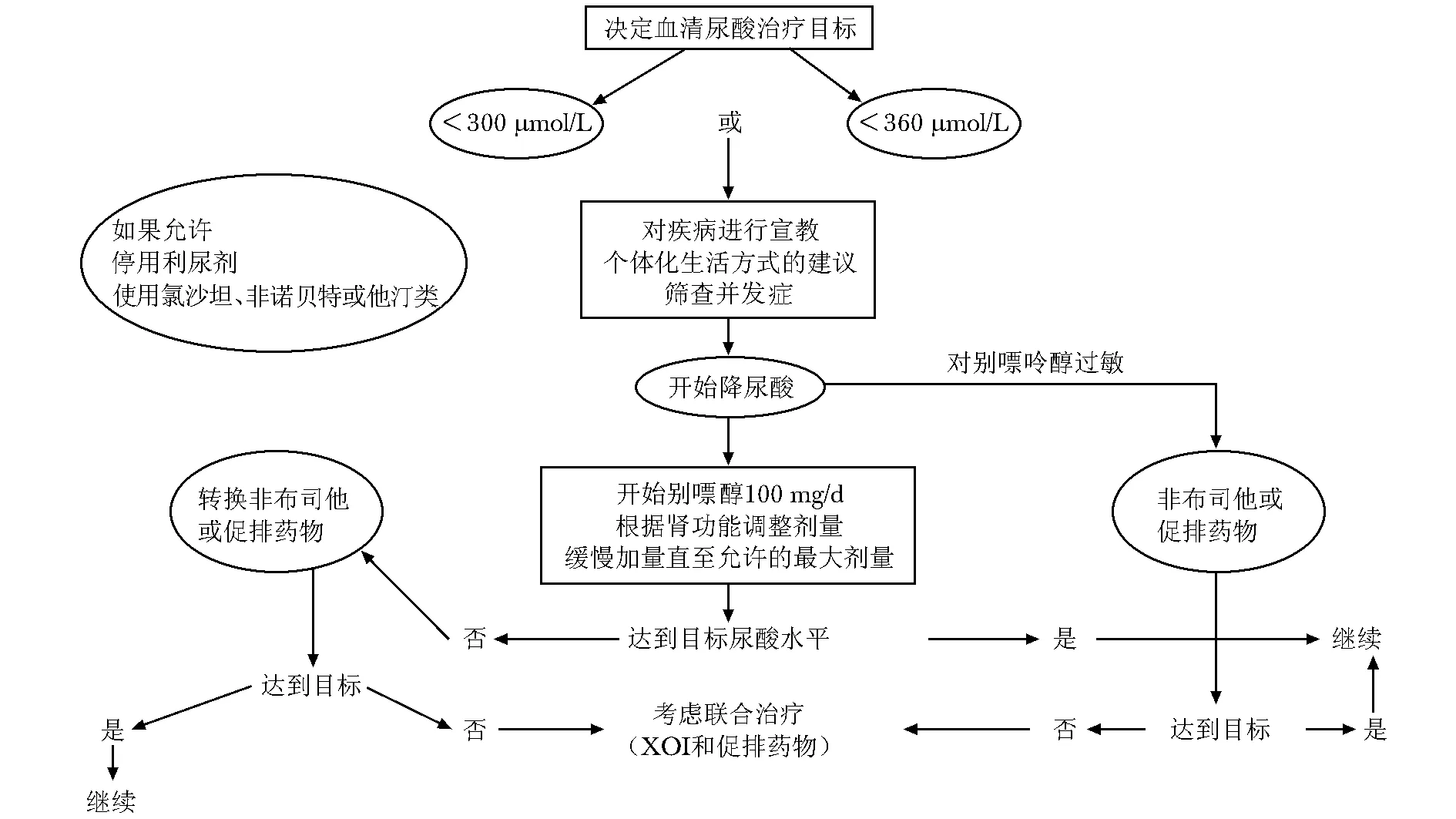
图22016年欧洲抗风湿病联盟关于痛风患者治疗高尿酸血症的建议
Fig22016 EULAR recommendations for the management of hyperuricemia in patients with gout
XOI:黄嘌呤氧化醇抑制剂
治疗建议
与既往2012年美国风湿病学会(American College of Rheumatology,ACR)提出的痛风治疗建议[2]和2016年中国痛风诊疗指南相比较[3- 4],2016年新版本的建议中提出了更加细化的治疗建议。
痛风急性期的治疗:2016年EULAR建议中提出,患者应该基于自己的身体过敏等禁忌症状、以往的治疗经验、发作时间、发作的关节和数量来选择该吃哪些药,充分显示需要考虑痛风患者自己在治疗方面的决策。2016年EULAR建议提出,痛风急性发作应该尽快尽早治疗。强调急性痛风发作的一线药物是秋水仙碱。此外应在急性期早期使用,在症状出现12 h内服用,早于既往的指南和建议(2012年ACR指南中提出应在症状出现后36 h内使用;2016年中国痛风诊疗指南中推荐24 h内有针对性地使用NSAIDs、秋水仙碱和糖皮质激素)。中国指南中对于痛风急性发作期,推荐首先使用NSAIDs缓解症状(ⅠB级证据),对于NSAIDs有禁忌的患者,建议单独使用低剂量秋水仙碱(ⅡB级证据),建议在48 h内用药效果更好。而且2016年EULAR对秋水仙碱的使用方法做了详细指导:负荷剂量1 mg,1 h之后服用0.5 mg,和(或)NSAIDs(如果需要可以加用质子泵抑制剂),口服糖皮质激素(剂量等效于每日30~35 mg泼尼松龙,使用3~5 d)或抽取关节液并注射糖皮质激素。强调对于严重肾功能不全的患者应避免使用秋水仙碱和NSAIDs。接受P-糖蛋白和(或)CYP3A4抑制剂(例如环孢素或克拉霉素)治疗的患者不建议使用秋水仙碱。2016年EULAR建议提出,对于经常发作以及无法使用秋水仙碱、NSAIDs以及糖皮质激素(口服或注射)的痛风患者,可以使用IL- 1阻断剂治疗痛风发作。应在使用IL- 1阻断剂治疗痛风发作后,再开始降尿酸治疗,以达到尿酸的靶目标值。
降尿酸治疗的指征:2012年ACR指南建议,对于有痛风石、痛风1年发作2次以上以及有尿酸性肾结石或肾损害慢性肾脏病(chronic kidney disease,CKD)2期以上的痛风患者,需要进行降尿酸治疗;2016年中国指南中建议对急性痛风关节炎频繁发作(>2次/年),有慢性痛风关节炎或痛风石的患者,推荐进行降尿酸治疗(ⅠB级证据)。而2016年EULAR指南提出,患者一旦痛风发作并确诊,就应该考虑是否有必要进行降酸治疗。此外,对于近期痛风急性发作过、痛风石或肾结石,都建议考虑降酸治疗。2016年EULAR建议中首次提出对于第一次痛风发作低于40岁、尿酸水平较高(>0.08 g/L;480 mmol/L)、痛风并发症(肾功能不全、高血压、缺血性心脏病、心力衰竭),都应该考虑降尿酸治疗。增加了需要治疗的痛风患者数量。
降尿酸治疗的靶目标:降尿酸的目标应该是血尿酸水平低于 0.06 g/L(360 μmol/L);对于痛风石或者经常痛风发作的患者,降酸目标应该是低于0.05 g/L(300 μmol/L),这样能够促进晶体更快溶解。注意,血尿酸水平不应该长期低于0.03 g/L(180 μmol/L)。此观点在既往指南和建议中并未涉及。
降尿酸治疗必须从低剂量开始,然后再逐渐增加剂量,降尿酸治疗的目标应该是终生血尿酸浓度维持在低于 0.06 g/L(360 μmol/L)水平,逐步增加剂量。血尿酸降低到血尿酸饱和浓度以下会带来如下好处:减少发作次数,使痛风石消失,还可能给心血管和肾脏疾病带来好处。血尿酸达标目标值在2012年ACR标准设为360 μmol/L,2016年EULAR设定为300或360 μmol/L,而且强调尿酸浓度需要终生维持低于靶目标。
2016年EULAR建议提出了降尿酸治疗的具体步骤:肾功能正常的痛风患者,一线降尿酸药物推荐为别嘌呤醇,从小剂量起始100 mg/d,每2~4周加量100 mg,以达到目标水平。如果通过使用别嘌呤醇无法达到血清尿酸目标值,应该更换为非布司他或促进尿酸排泄药物,或者联合使用。如果别嘌呤醇无法耐受,也可使用非布司他或促尿酸排泄药物。
肾功能受损的患者,别嘌呤醇的最大剂量应根据肌酐清除率进行调整。如果血清尿酸未能达标,应改用非布司他或苯溴马隆联合或不联合别嘌呤醇,对于肾小球滤过率<30 ml/min的患者禁用。
2016年EULAR提出了重组尿酸酶(Krystexxa/pegloticase)的适用人群为证实有晶体、严重慢性痛风石衰弱以及生活质量较差的痛风患者,降尿酸药物已经使用到最大剂量(包括联合用药),血尿酸仍无法达标的患者,可以考虑使用重组尿酸酶。而2012 ACR指南中建议适用于严重痛风、对传统降尿酸药物以及剂量无法耐受的难治性痛风(ⅠA级证据)。
2016年EULAR建议提出使用袢利尿剂或噻嗪类利尿剂的痛风患者,如果可能建议更换利尿剂;例如并发高血压患者可考虑氯沙坦或钙离子通道阻断剂;并发高脂血症患者可考虑他汀或非诺贝特。既往指南中并未提及他汀类降脂药物的应用。
[1]Richette P, Doherty M, Pascual E, et al. 2016 updated EULAR evidence-based recommendations for the management of gout[J]. Ann Rheum Dis, 2017, 76:29- 42.
[2]中华医学会风湿病学分会. 2016中国痛风诊疗指南[J]. 中华内科杂志, 2016,55:892- 899.
[3]Khanna D, Khanna PP, Fitzgerald JD, et al. 2012 American College of Rheumatology guidelines for management of gout. Part 1: systematic nonpharmacologic and pharmacologic therapeutic approaches to hyperuricemia[J]. Arthritis Care Res(Hoboken), 2012, 64: 1431- 1446.
[4]Khanna D, Khanna PP, Fitzgerald JD, et al. 2012 American College of Rheumatology guidelines for management of gout. Part 2: therapy and antiinflammatory prophylaxis of acute gouty arthritis[J]. Arthritis Care Res (Hoboken), 2012, 64:1447- 1461.

