下肢步行机器人对C-D级脊髓损伤腓肠肌羽状角的影响
石芝喜 黄凯荣 蔡 朋 刘明检 李芳鑫
( 广东省工伤康复医院 , 广东 广州 510970 )
众所周知,不完全性脊髓损伤患者,最明显的功能障碍是步行能力,由于这类病人大部分双下肢均残存有部分肌肉力量;因此,在患者物理治疗的过程中,步行及步态的训练也占据了相当大的比重,但大多数因为存在肌肉力量弱、肌张力过高、脊髓反射活跃等因素的影响,导致无法步行或步态的异常[1]。而Locomat下肢机器人用于脊髓损伤患者步行功能训练已得到较为广泛的使用,可提高C-D级脊髓损伤患者的下肢肌力也已得到证实[2-13],为了使治疗效果的评估指标更加客观化。本研究通过肌骨超声测量小腿三头肌羽状角在Locomat下肢机器人康复治疗前后的变化,旨在探讨下肢步行机器人对不完全性脊髓损伤病人的临床价值。报告如下。
临床资料
1 一般资料:病人来源于2017年1月-2018年5月在我院住院,符合入选标准的颈段、胸段C-D级脊髓损伤患者31例,采用随机的法分为观察组和对照组。入选标准:所有病例经CT或MRI检查,临床诊断为脊髓损伤并符合脊髓损伤神经学分类国际标准(2011年修订版)中C及D级的诊断标准[14],并且达到下列条件:(1)病程1-6个月以内;(2)脊柱骨折处内固定良好,神经病学体征无明显进展;(3)损伤平面以下肌群肌张力≤2级(改良Ashworth量表);(4)选取平面:颈段(C5、C6、C7)、胸段(T9、T10、T11)。患者剔除标准包括:(1)血压控制不稳定、严重的心肺疾病、血栓性疾病及严重的骨质疏松等;(2)有出血倾向疾病;(3)下肢存在外伤未愈、骨折不稳定;(4)认知障碍无法配合治疗者;(5)体质量超过135kg,超过下肢步行机器人负荷;(6)明显双下肢不等长等。分组:入组患者共31例,观察组15例,男10例,女5例,平均病程(5.7±2.61),平均年龄(35.11±8.27)岁,其中,C级脊髓损伤14例,D级1例;对照组16例,男12例,女4例,平均病程(6.2±3.16),平均年龄(35.96±7.75)岁,C级脊髓损伤13例,D级3例;2组患者上述资料经统计比较,差异无显著性(P>0.05)。
2 训练方法:2组患者的训练均由有经验的物理治疗师执行,每天训练总时间均为70分钟,每周5天,总共持续训练8周时间,其中,观察组进行每天1次,每周5次,每次40分钟的步行机器人训练,步行机器人调节治疗强度为35%-70%的减重水平,70%-100%的引导力,设置跑台初始速度为1.2-1.7km/h,设定髋关节活动范围为45°,膝关节活动范围45°,调节系数范围0.2-0.7。除此之外,还辅以其它的运动治疗,如转移、平衡训练等,但不给予小腿三头肌肌力及传统的步行、步态训练,上述治疗加机器人训练的总时间约70分钟。对照组每天进行常规运动 治疗内容包括肌力训练、牵伸训练、平衡能力训练、站立训练、步态训练及转移等等。(1)肌力训练:①对于肌力为1级的薄弱肌群,采用神经肌肉电刺激联合主动用力的方式进行训练,12-15次/组,3组/d,每周6天;②1+,2-,2,2+级薄弱肌群借助悬吊网架进行减重肌力训练,12RM/次/组,3组/d,每周6天;③3级及其以上肌群采用渐进式抗阻训练(借助沙袋、弹力带或徒手抗阻),12RM/次/组,共3组/d,每周6天。(2)牵伸训练:上下肢及躯干各挛缩肌群(髂腰肌、股四头肌等),每块目标肌群牵伸持续时间15分钟。(3)平衡训练:①坐位平衡训练。重点加强前后、左右移动躯干来调节重心位置并嘱其努力维持平衡,待患者掌握该技巧后,嘱患者进行双上肢的简单活动,如双上肢小范围前屈、外展等,逐渐增加移动幅度和范围,10-15min/d。②站立平衡训练。站立位下,借助姿势矫正镜,嘱患者努力维持平衡,当患者稳定后,嘱其进行身体重心的前后左右转移训练,或抛接球训练,循序渐进逐渐增加重心转移范围及抛接球的重量,10min/d。(4)转移训练:①转移所需肌群的力量强化训练:长坐位及端坐位借助支撑器进行臀部抬离床面动作的训练,循序渐进逐渐增加抬离的高度,5min/d;②转移所需技能的训练:治疗师讲解、指导并示范床和轮椅间转移的动作要领,嘱患者重复练习,直至掌握,20min/d。(5)站立训练:①在平行杠内,保护患者安全情况下,治疗师指导其训练技巧及方法并示范该动作要领,患者若完成有困难,给予患者部分辅助或调节坐位高度,循序渐进,逐渐减少辅助量,直至患者能主动完成坐位至站立位转移,10min/d;②站立位下嘱患者保持,借助姿势矫正镜嘱患者进行身体重心的前后及转移训练,循序渐进逐渐增加重心转移范围及程度;最后再进行迈步训练,10min/d;③站立位下原地踏步训练,循序渐进逐渐增加踏步速度及下肢抬高幅度,10min/d。(6)步行步态训练:①在平行杠内,患者在平行杠保护下,并借助姿势矫正镜,嘱患者进行步行,步行时针对患者异常步态进行提示、示范及演示,并针对步态相关薄弱肌群或关节活动度等相关问题进行针对性强化训练,10-15min/d;②循序渐进,随着患者在平行杠内步行稳定性提高逐渐进展至助行架,双肘拐,单肘拐及脱拐平地步行,在每阶段步行过程中,先在平地安静无人的环境下进行训练,待患者步行能力改善后,逐渐进展至有障碍物,行人,斜坡,楼梯等环境下进行步行训练,并在训练中针对其步行距离及耐力进行调整,15min/d。
3 评定标准:每位患者在入组时由同一位物理治疗师进行超声羽状角测量,小腿三头肌的肌肉围度、10米步行距离及6分钟步行时间的测量。
4 统计学分析:对2组患者所收集的羽状角、10米步行时间及6分钟步行距离等数据用Excel软件输入,并分别进行治疗前后组内及组间对照,数据用SPSS17.0统计软件分析,采用独立样本t检验进行组间数据分析,采用配对t检验对2组训练前后数据进行分析。设P<0.05为差异有显著性。
5 结果
5.1 2组间双侧腓肠肌静态下羽状角的评分结果对比:治疗前观察组和对照组患者双侧腓肠肌静态下羽状角的评分的数值差异无显著性(P>0.05),治疗后,2组患者的羽状角度均有增加,训练前后评分差异具有显著性(P<0.05),而对2组间的数据进行比较发现,观察组较对照组羽状角度增大明显,差异具有显著性(P<0.05),详见表1。
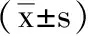
表1 2组双侧腓肠肌静态下羽状角的比较
注:与组内治疗前比较aP<0.05;与对照组组间比较bP<0.05。
5.2 2组间双侧腓肠肌静态下羽状角的评分结果对比:治疗前观察组和对照组患者双侧腓肠肌抗阻下羽状角的评分的数值差异无显著性(P>0.05),经过8周训练后,2组患者的的羽状角度均有增大,训练前后的评分差异具有显著性(P<0.05),而对2组间的数据进行比较发现,观察组较对照组羽状角度增大明显,差异具有显著性(P<0.05),详见表2。
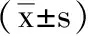
表2 2组双侧腓肠肌抗阻下羽状角的比较
注:与组内治疗前比较aP<0.05;与对照组组间比较bP<0.05。
5.3 2组间步行能力的评分结果对比:治疗前观察组和对照组患者6分钟步行距离及10米步行时间的评分的数值差异无显著性(P>0.05),经过8周训练后,2组患者的6分钟步行距离均有增加,10米步行时间也有缩短,训练前后的评分差异具有显著性(P<0.05),而对2组间的数据进行比较发现,观察组较对照组进步较为明显,差异具有显著性(P<0.05),详见表3。
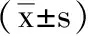
表3 2组步行能力的比较
注:与组内治疗前比较aP<0.05;与对照组组间比较bP<0.05。
讨 论
不完全性脊髓损伤患者,影响其步行及步态有效性的主要原因多数在于患者残存肌肉力量不足、肌张力过高或活跃的脊髓反射影响,而上述这些影响也一直困扰着不完全性脊髓损伤物理治疗的进展,但随着科技的发展,特别是下肢步行机器人的发展,使得不完全性脊髓损伤的步行康复有了新的方法。近几年,关于下肢步行机器人的应用研究也如雨后春笋般发展,目前国内也已有较多的研究关注于下肢步行机器人对脊髓损伤甚至于脑卒中后的康复疗效包括步行功能的研究,Locomat下肢机器人用于脊髓损伤患者步行功能训练已得到较为广泛的使用,可提高C-D级脊髓损伤患者的下肢肌力[1-11],但目前对于治疗效果的评估使用的指标仍不够客观,如徒手的肌力评估、痉挛量表评估及日常生活活动能力评估量表等,其结果还比较主观[12],而肌肉纤维插入羽状骨骼肌肌腱的角度是决定肌肉功能的重要特征,羽状肌肉相比相同成分和同体积的纵向纤维,允许更多的肌纤维平行排列,增加收缩力量潜力。肌肉收缩时羽状角度数改变,因此,羽状角是可以用于比较肌肉在不同时刻产生的力量。肌骨超声被作为活体的测量工具,可以测量羽状角在不同时刻的角度变化[13]。通过超声测量羽状角的方法在近年来得到快速发展,被国内外证明是一种客观及可靠的测量方法。研究结果表明,超声图像中测量羽状角的方法具有很高的可靠性[15-17]。从上述研究结果显示,治疗前 2组患者腓肠肌静态及抗阻羽状角、10米步行时间及6分钟步行距离评分比较,差异无统计学意义(P>0.05), 治疗后,2组患者小腿三头肌内外侧头羽状角、10米步行时间及6分钟步行距离评分均较组内治疗前改善(P<0.05),观察组小腿三头肌内外侧头羽状角、6分钟步行距离评分均高于对照组,差异有统计学意义(P<0.05),10米步行时间观察组少于对照组,差异有统计学意义(P<0.05)。同时,2组患者中观察组略优于对照组,其原因可能在于Lokomat下肢步行机器人通过提供一个模拟正常步态的训练环境,在早期病人肌肉力量不足时即可进行步行训练,这也是常规训练所不能达到的,同时,再进行步行机器人训练时,机器人还可以对患者下肢的引导力、阻力、摆动速度、减重量及步行时下肢关节的活动度进行个性化的调整等,而对对照组患者在同等条件下,在肌肉力量特别是与步行相关的肌肉力量不足时,仅能先通过基础的训练,提高肌力,待达到步行条件时,方开始进行相应步行训练。步行机器人虽然有着上述描述的一些优势,但仍然缺乏大样本量的、运动处方的等方面的进一步深入的研究,所以,步行机器人训练在脊髓损伤领域的研究也仍有许多值得进一步探索。
结论:不管是传统的康复训练还是Lokomat下肢步行机器人训练,均可对小腿三头肌的羽状角增大及改善步行能力有作用,同时,Lokomat下肢步行机器人训练能更好的增加C-D级脊髓损伤腓肠肌羽状角并改善步行能力。
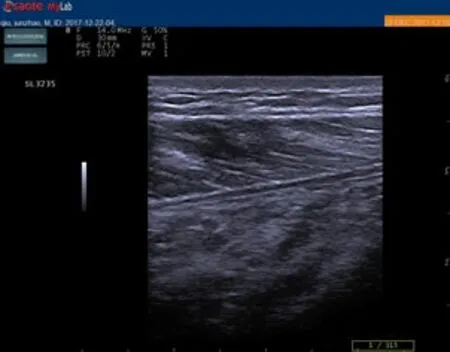
入院时(左内抗)

出院时(左内抗)

出院时(左内静)

入院时(左内静)

