血清胱抑素C预测老年缺血性脑卒中后认知功能障碍临床分析
赵 平 孔令胜 洪 波 季晓宇 任孝林 韩学聃 徐 玲 刘丽艳
徐州医科大学附属连云港市东方医院,江苏 连云港 222042
缺血性脑卒中不但可引起躯体功能障碍,而且可引起认知功能障碍[1]。卒中后认知功能障碍(post-stroke cognitive impairment,PSCI)是指在卒中发生后6个月内出现的达到认知功能障碍诊断标准的一种综合征[2]。在中国脑卒中后3个月内认知功能障碍发生率在55.9 %以上[3],临床表现可从最初的轻度认知功能障碍发展到后期的严重痴呆,严重降低患者生活质量,并影响神经功能康复及预后,因此对其进行早期诊断及干预具有重要的临床意义。能否通过检测血清生物标志物提前预测,做到早识别早干预,成为临床医师关注的热点。血清胱抑素C(Cystation C,CysC)作为主要的内源性半胱氨酸蛋白酶抑制剂,不仅参与了动脉粥样硬化的炎症反应,成为动脉硬化发生、发展及心脑血管疾病的危险因素,而且还参与了中枢神经系统的神经元变性与修复[4-6]。目前对CysC与认知功能损害的关系尚无定论,本文旨在探讨CysC与老年缺血性PSCI的相关性,为尽早预测老年缺血性PSCI提供参考依据。
1 对象与方法
1.1研究对象收集2017-06—2019-06连云港市东方医院神经内科病房PSCI患者90例。入选标准:(1)年龄>65岁;(2)首次发病,发病7 d以内,经头颅CT或MRI证实有明确的缺血性梗死灶,并有与梗死灶相对应的神经缺失症状及体征,符合缺血性脑卒中TOAST病因分型中动脉粥样硬化型[7];(4)额叶前部、颞叶前部、海马区、Wernicke区、Broca区等重要认知功能区2个以上的病灶横径≥5 mm,或单个病灶最大横径≥15 mm,或5个以的病灶上横径≥5 mm;(5)单肢瘫痪,肌力≤3级,或两个以上肢体瘫痪,肌力<4级;(6)Hachinski缺血指数量表(Hachinski ischemia scale,HIS)评分≥5分,满分18分,HIS≤4分排除阿尔茨海默病(Alzheimer’s disease,AD)[8];(7)美国国立卫生研究院卒中量表(National Institutes of Health stroke scale,NIHSS)评分4~20分;(8)校正后蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)总分≥19分排除痴呆;(9)患者及家属签署知情同意书。根据治疗14 d后蒙特利尔认知评估量表(MoCA)从中选取MoCA总分<26分的患者90例为PSCI组,另选取同期与PSCI组年龄、性别、教育程度相匹配的认知功能正常(MoCA总分≥26分)患者90例为非PSCI组。排除标准:(1)既往有卒中史、认知功能障碍(如路易体痴呆症等),或有焦虑、抑郁及精神异常;(2)存在意识障碍,严重视力、听力、言语障碍,不能配合完成量表测试者;(3)合并颅脑外伤、恶性肿瘤、甲状腺疾病、严重感染、肝肾功能不全、帕金森病、长期营养不良、重度贫血、叶酸及B12水平低下;(4)存在酒精依赖、毒品接触导致中枢神经系统变性或脱髓鞘疾病,药物依赖性疾病(如部分化疗药物、抗癫痫药物、镇静安眠类药物等)导致的认知功能受损。本研究经连云港市东方医院伦理委员会审核批准。
1.2方法及评价标准
1.2.1 样本含量的确定:根据既往研究报道,缺血性脑卒中患者中CysC水平升高约50%,预期CysC水平升高人群中发生认知功能障碍的比值RR=3.0,病例与第一匹配的对照之间的危险因素相关程度Phi=0.5,设α=0.05(双侧),β=0.10,把握度(1-β)=0.90。利用PASS11软件计算样本量N1=N2=146例。假定研究对象的无应答率为10%,则需样本量N1=N2=146÷0.9=162例。假定问卷合格率为90%,则需样本量N1=N2=162÷0.9=180例。病例组与对照组各需要90例。
1.2.2 临床资料:记录所有患者的性别、年龄、BMI、受教育年限、高血压史、糖尿病史、高脂血症史、吸烟史、饮酒史、血脂等检查结果。入院后所有患者在常规支持治疗的基础上,根据具体病情予血管内介入、溶栓、改善脑循环、促进脑代谢、拮抗脑水肿治疗。
1.2.3 实验室指标:于入院时分别检测血尿常规、肝肾功能、血糖、血脂,记录估算的肾小球滤过率(estimated glomerular filtration rate,eGFR),男性患者:eGFR=186×(血肌酐)―1.154×(年龄)―0.203×1.233;女性患者:eGFR=186×(血肌酐)―1.154×(年龄)―0.203×0.742×1.233。入院治疗14 d后(禁食12 h后)清晨空腹采取肘静脉血5 mL,2 664×g离心10 min,分离血清,置于-80 ℃冰箱冷冻待检。采用胶乳增强免疫比浊法检测CysC水平。试剂盒由北京利德曼生化股份有限公司提供,批号:京药监械(准)字2011第2400494号,标本收集完成后由同一检验师统一检验,严格按照试剂盒说明书进行操作。检测仪器Olympus AU5400型全自动生化分析仪(日本奥林巴斯产业株式会社生产)。
1.2.4 功能量表测评:2组患者于入院治疗14 d后(病情趋于稳定)由经过统一的量表培训的医师评定。(1)NIHSS评分[9]:用来评定缺血性脑卒中神经功能损伤程度,包括意识、构音障碍、失语、面瘫、凝视、视野、肢体运动、感觉、忽视症、肢体共济、远端肢体功能等。每项从神经功能正常的0分至神经功能缺损最重的4分,满分42分;通常0~5分为轻度卒中,6~20分为中度卒中,21分以上为重度卒中。(2)简易智能状态检查量表(mini-mental state examination,MMSE)评分[10]:包括注意力和计算力、定向力、记忆力、阅读及言语理解、视空间能力、书写能力,满分30分;评分与受教育年限相关,故按受教育年限分层:文盲(受教育年限<1 a)≥20 分,小学(受教育年限 1~6 a)≥23 分,中学及以上(受教育年限≥7 a)≥27 分。(3)MoCA评分[11]:包括语言(3分)、命名(3分)、视空间与执行(5分)、注意与集中(6分)、定向(6分)、延迟回忆(5分)、抽象思维(2分)等,满分共30分。对受教育年限偏倚进行校正,如受教育年限≤12 a则在测试结果上加 1分。总分<26分则认为存在认知功能障碍。为排除痴呆,校正后MoCA 总分≥12分为纳入标准。

2 结果
2.1PSCI组与非PSCI组基本资料比较先将基本资料进行单因素分析,2组患者的性别、年龄、BMI、受教育年限、高脂血症、吸烟、饮酒、血脂、肾功能指标比较差异均无统计学意义(P>0.05);2组患者的糖尿病患病率、高血压患病率、收缩压、舒张压、HbA1C、NIHSS、CysC、MMSE评分及MoCA评分比较,差异有统计学意义(P<0.001)。见表1。
2.2血清CysC与老年PSCI严重程度的相关性经Pearson相关分析,血清CysC水平与收缩压(r=0.233,P=0.002)呈正相关,随着收缩压程度加重,血清CysC水平逐渐升高;血清CysC水平与MMSE评分(r=-0.456,P<0.001)及MoCA评分(r= -0.403,P<0.001)均呈负相关。见表2。
2.3老年PSCI患病风险的独立危险因素分析以单因素分析中有显著差异的因素为自变量,首先对拟引入的自变量进行多重共线性的初步诊断,发现血清CysC和糖尿病、高血压发病率与HbA1C、血压数值之间可能有共线性问题,故可把HbA1C、血压排除出自变量。以老年缺血性脑卒中急性期是否发生认知障碍(依据入院治疗14 d后的MoCA诊断)设置因变量(非认知障碍=O;认知障碍=1),以单因素分析中有显著差异的变量(糖尿病、高血压、CysC、NIHSS)为自变量纳入Logistic回归模型进行多因素分析,自变量赋值:糖尿病(无=0;有=1)、高血压(无=0;有=1)、CysC为连续性变量(<0.88 mg/L=0;0.88~1.08 mg/L=1;>1.08 mg/L=2)。Logistic多因素回归分析显示,在校正糖尿病、NIHSS评分后高血压和CysC仍是老年PSCI患病风险的独立危险因素。见表3。
2.4血清CysC对认知功能障碍的预测价值绘制血清CysC预测老年缺血性脑卒中后认知功能障碍的ROC曲线,曲线下面积(AUC)0.773(95%CI0.705~0.832,P<0.0001),最佳诊断临界值为0.91 mg/L(敏感度83.33%,特异度60.00%,Youden指数0.433),可见CysC对老年缺血性脑卒中后认知功能障碍有一定预测价值。见图1。
3 讨论
CysC参与并促进动脉粥样硬化的发生、进展及炎症反应[12-15],导致细胞外基质改变失衡,直接损害血管壁[16-18]。一旦发生急性缺血性脑卒中,脑脊液与血脑屏障通透性增加,CysC会大量析出进入血液循环,引起血清CysC水平升高[19-20]。本文显示血清CysC与老年缺血性脑卒中后的MoCA评分呈负相关,与老年缺血性PSCI的严重程度呈正相关,说明高血清CysC水平的人群更易发生PSCI,高血清CysC为PSCI患病的危险因素,并对PSCI患病有一定预测价值,可帮助临床医师早期干预;同时发现在调整性别、年龄、受教育年限、糖尿病、高血脂、肾功能和吸烟饮酒等重要的动脉粥样硬化的危险因素后,高血压和高血清CysC与老年缺血性PSCI之间的相关性依然存在,表明高血压和高血清CysC可能独立于动脉粥样硬化的其他危险因素影响之外。

表1 2组患者基本资料比较

表2 血清CysC影响因素的相关性分析
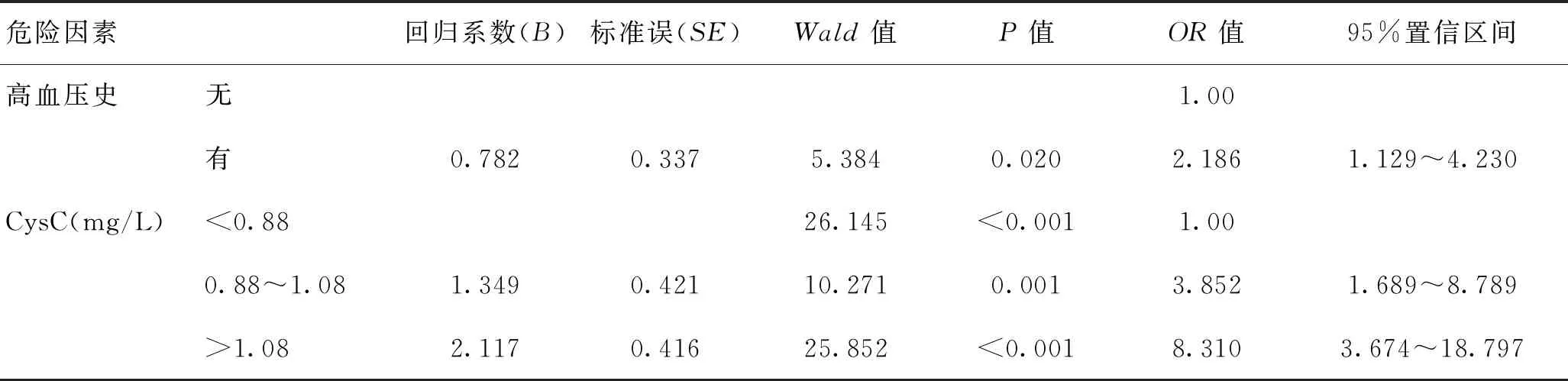
表3 认知功能障碍患病风险的Logistic回归分析
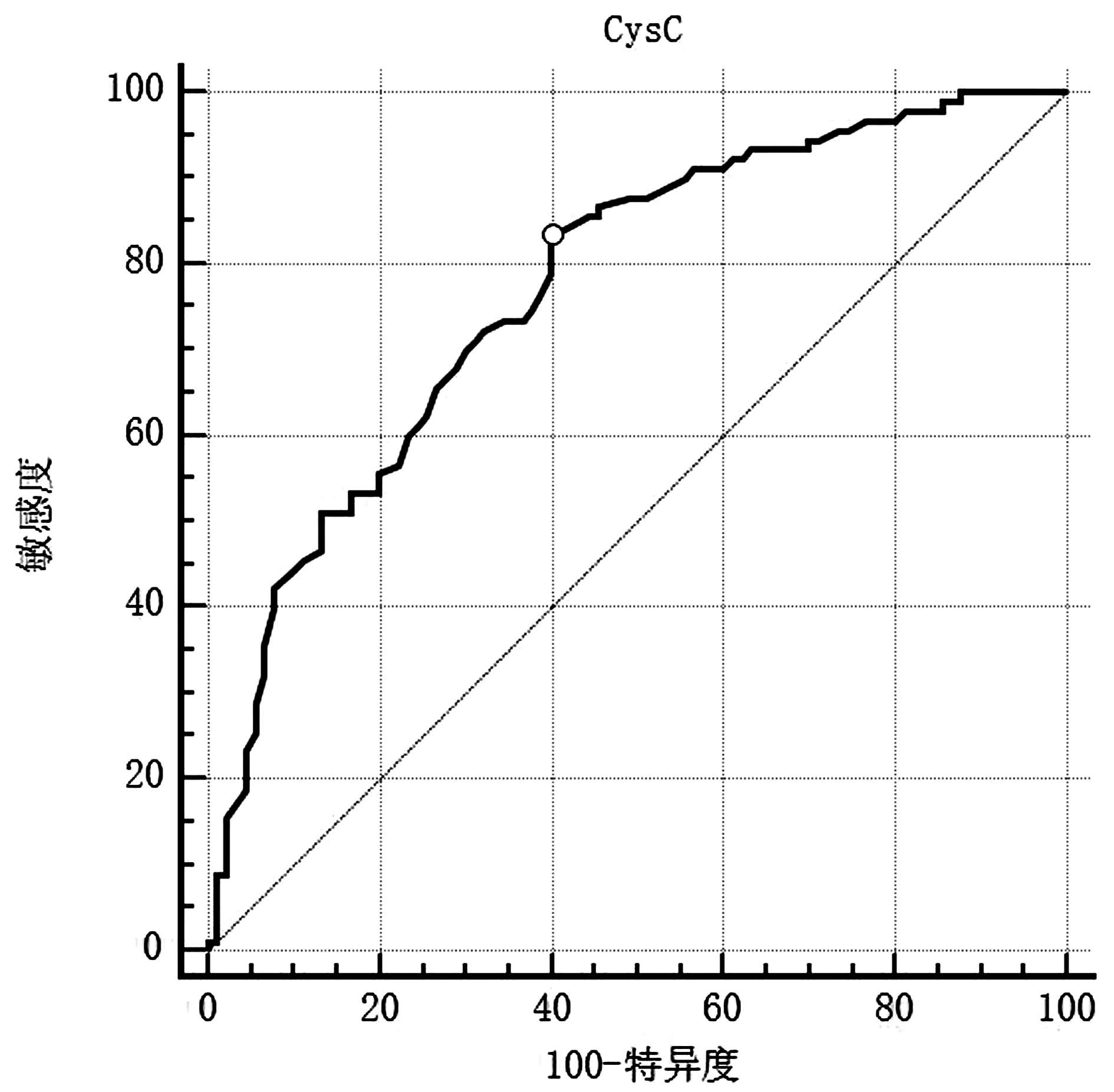
图1 CysC预测老年缺血性脑卒中后认知功能障碍的ROC曲线Figure 1 ROC curve of CysC predicting cognitive dysfunction after ischemic stroke in the elderly
老年缺血性脑卒中后PSCI的发生与脑卒中所致脑组织损伤有关,脑血管局部急性缺血可直接导致神经元死亡,尤其是大脑一些关键皮质部位(如优势侧的左大脑半球、丘脑和角回、额叶深部区域、前额皮层、Papez环路和纹状体环路等)的缺血坏死[21-25]。人体的语言功能及运用技巧神经中枢多位于大脑左半球,当左侧大脑半球缺血损伤颞区、额区功能时,就会发生较重的PSCI,其中颞叶损伤能导致记忆障碍。额叶损伤可导致语言表述、精神活动及运动障碍[26-30]。大脑后动脉缺血梗死直接引起与记忆功能相关的海马体神经元坏死,从而导致认知功能减退及永久性的记忆损害。有研究发现当动脉粥样硬化进展及脑卒中脑组织损伤时,炎性介质大量释放,刺激半胱氨蛋白酶的过度分泌,导致血管壁外基质损伤加重,相应的神经元及神经胶质细胞随之表达出更多的CysC拮抗半胱氨酸蛋白酶的活性[31-32]。CysC参与动脉粥样硬化的发生及进展,且血清CysC水平越高,动脉粥样硬化程度越严重[16,33]。因此,血清CysC水平与脑卒中后脑组织损伤程度呈正相关,而脑卒中后脑组织损伤的程度与认知功能障碍的程度也呈正相关,由此不难理解血清CysC水平与认知功能障碍的程度具有相关性,可以作为评价PSCI严重程度的预测指标。
老年人脑萎缩是PSCI发生的另一个重要机制[17],在患亚临床脑梗死和脑白质疏松疾病患者中血清CysC升高[18],有研究显示血清CysC升高与老年人脑萎缩发生和进展有关,并有一定预测价值[19],认为CysC对老年人脑萎缩可能有促进作用,其机制可能是通过对内质网的作用影响老年人脑实质细胞的体积和数量[20]。免疫组织化学研究显示阿尔茨海默病(AD)患者的脑组织淀粉样沉积物中发现CysC,在空间上与β-淀粉样蛋白(amyloid β-protein,Aβ)存在共存关系,且其CysC水平显著高于认知功能正常人[21],Meta分析表明CysC是迟发型AD的危险因素。83%的AD患者尸检可发现CysC与Aβ肽共同聚集于脑微动脉管壁形成淀粉样沉积物。但有分子生物学研究认为CysC对认知功能可能有保护效应[22],一是CysC可以通过抑制组织蛋白酶而抑制淀粉样蛋白的产生与聚积,二是可以通过与淀粉样前体蛋白分子结合而抑制淀粉样蛋白的聚积及在脑组织中的沉积。本文显示血清CysC水平与老年缺血性PSCI的严重程度呈正相关,说明CysC对认知功能的保护效应有限,尚不足以阻止认知功能障碍的进展。
血清CysC水平与老年缺血性PSCI的的严重程度存在相关性,对于老年缺血性PSCI的早期发现识别具有临床预测价值。本文仍存在一些局限性,首先,脑卒中后影响认知功能的因素繁多,本文仅能说明CysC水平与老年缺血性PSCI的相关性,不能得出二者之间存在因果关系。其次,本研究为单中心、小样本、横断面研究,仅进行了一次CysC水平及MoCA评分检测,未动态监测血清CysC水平随患者MoCA评分的变化。为了避免选择偏倚的局限性,还需进行多中心、大样本并纵向随访研究来证实。

