早中期股骨头坏死样本的骨微结构分析
李 获,孟昊业,马海洋,高健明,廖思达,赵 军,王 鹏,,黄 波,,王 皓,,赵金娟,鲁晓波,彭 江,
1 西南医科大学附属医院 骨与关节外科,四川泸州 646000;2 解放军总医院第一医学中心 骨科研究所,骨科再生医学北京市重点实验室,全军骨科战创伤重点实验室,北京 100853
股骨头坏死(osteonecrosis of the femoral head,ONFH)又称股骨头缺血性坏死或无菌性坏死,是骨科常见的导致严重后果的疾病。ONFH的病理特点之一是软骨下血管微循环,尤其是较小的支持血管受损,随后导致骨坏死、股骨头内微骨折的发生,最终会发生软骨下骨塌陷。临床症状主要表现为腹股沟区疼痛,部分患者髋关节活动受限,少数患者伴有膝关节疼痛[1-2]。该疾病的全球流行病学情况尚不清楚,据统计我国非创伤性股骨头坏死患者累积已达812万,男性患者显著多于女性,糖皮质激素、饮酒、高血脂、肥胖、高危职业(潜水员)、吸烟、糖尿病等均为非创伤性骨坏死的风险因素[3]。当前的治疗方案主要包括手术和非手术治疗,非手术治疗主要包括减轻负重、使用抗凝剂、血管扩张剂、中药、双膦酸盐和各种非侵入性生物物理方法(如电磁刺激、体外冲击波治疗和高压氧)等。但非手术治疗不适用于已经发生软骨下塌陷的ONFH。手术治疗包括髓心减压、截骨术、血管化或非血管化腓骨移植等。全髋关节置换术是终末期股骨头骨坏死的治疗方法[4]。大部分ONFH患者处于青壮年,一旦患病,绝大多数患者将会发生股骨头塌陷,最终不得不行全髋关节置换术。对ONFH病理生理学的认识将有助于我们选择更好的治疗方法。现有的研究多集中于国际骨循环研究学会(ARCO)Ⅲ~Ⅳ期的骨坏死,此时的股骨头已发生软骨下骨折,股骨头塌陷,同时伴有骨关节炎和关节间隙狭窄,这对于早期股骨头坏死的防治与塌陷的预防效果有限。因此,我们的研究旨在分析早中期ONFH标本微观结构变化及其原因,探索早中期骨坏死标本中不同区域内部结构变化规律,探讨股骨头骨坏死不同区域结构改变及成骨能力的变化,寻找可能的塌陷原因及可能的预防方法。
材料与方法
1标本来源 收集2019年3月-2020年1月,于解放军总医院第一医学中心行全髋关节置换术患者切除的股骨头10例 (男性5例,女性5例),年龄41~66岁,平均52岁。术前起病时间3~24个月,平均9.5个月。病因与激素使用相关。所有病例ARCO分期均为Ⅱ期。
2显微CT 将临床收集的行髋关节置换术患者的股骨头骨坏死标本在电锯下沿冠状位切开,切片厚度5mm,之后所有股骨头标本均行显微CT(GE Explore Locus,USA)扫描,扫描分辨率为45µm,扫描电压为80kV电流为450µA,曝光时间为400ms。在显微CT扫描图像中,将股骨头分为坏死区、硬化区和健康区。从这些区域选取感兴趣区(region of interest,ROI),大小0.5cm×0.5cm×1cm进行三维重建分析,分析骨矿密度(bone mineral density,BMD)、骨体积分数(bone volume fraction,BV/TV)、骨小梁间隙(trabecula space,Tb.Sp)、骨小梁数(trabecula number,Tb.N)和骨小梁厚度(trabecula thickness,Tb.Th)。
3标本处理 股骨头坏死标本行micro-CT扫描之后,用4%多聚甲醛固定,脱钙、脱水、包埋、切片,行苏木精伊红(HE)及Goldner三色染色,并观察其结构变化。每个分区随机选取5个视野统计血管面积,取平均值作为该区域血管面积。
4统计学分析 统计软件为SPSS20.0。所有数据均为计量资料,以表示。组间比较使用方差分析,两两比较采用LSD-t检验。P<0.05为差异有统计学意义。
结 果
1大体观察 在冠状位切面(图1A)可见关节软骨连续,厚度正常。股骨头内黄色坏死区与周围分界清楚,不同标本坏死区位置及范围分布不一。
2影像学评价 X线片显示,股骨头表面光滑,无新月征出现,股骨头内部未见明显坏死区、囊性变及硬化区,关节间隙正常(图1B)。切片高分辨率X线片(图1C)显示股骨头形状结构完整,坏死区骨小梁数目稍有降低,其中存在骨吸收区,坏死区周围可见明显硬化带形成。正常区骨小梁结构及连续性较好。micro-CT图像中(图1D、图2),软骨下骨、坏死区、硬化区和健康区的骨小梁排列和结构特征明显不同。软骨下骨骨小梁连续、完整,坏死区骨小梁不完整、断裂,可见明显骨折线。硬化区位于坏死区与正常区交界,骨小梁厚度明显增加。健康区骨小梁结构相对正常。骨计量参数分析表明,硬化区BMD均数以及BV/TV高于坏死区和健康区(P< 0.05),Tb.Th在硬化区明显降低,与健康区差异有统计学意义(P< 0.05),而各区域Tb.N、Tb.Sp差异均无统计学意义(表1、图3)。

图3 骨计量学分析及血管面积 (aP < 0.05, vs healthy region)A:骨矿密度;B:骨体积分数;C:骨小梁数目;D:骨小梁间隙;E:骨小梁厚度;F:不同分区血管面积Fig.3 Comparisons of trabecular parameters and vessel areas between different groups (aP < 0.05, vs healthy region)A: bone mineral density (BMD); B: bone volume fraction (BV/TV); C: trabecula number (Tb. N); D: trabecula space (Tb. Sp);E: trabecula thickness (Tb. Th); F: vascular area
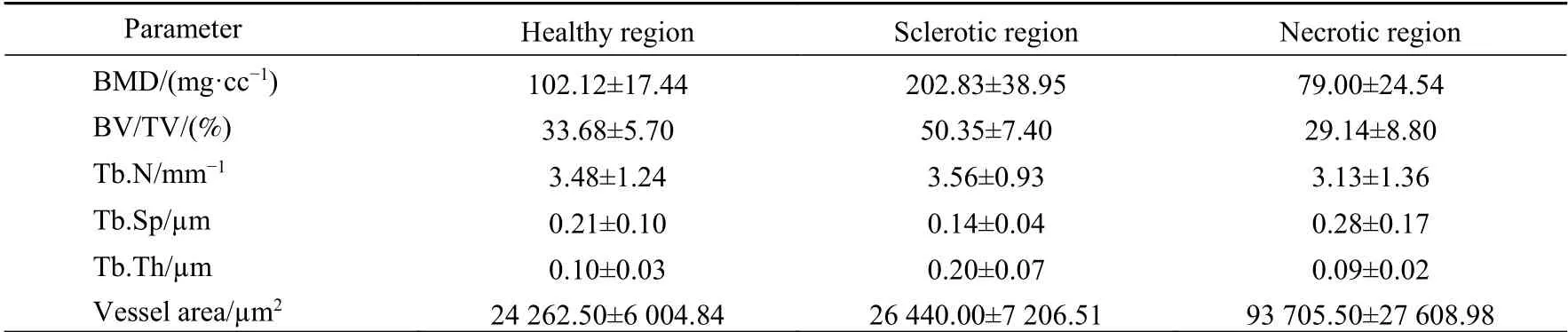
表1 不同分区骨分析参数(n=10)Tab. 1 Bone analysis parameters of different regions in ONFH ( n=10)

图1 股骨头坏死标本切片 A:大体;B:X线片;C:高精度X线片;D:显微-CTFig.1 Two-dimensional images of ONFH A: section of ONFH; B: X-ray; C: X-ray high-definition; D: micro-CT

图2 股骨头坏死标本micro-CT三维重建图(a:坏死区;b:硬化区;c:健康区)Fig.2 Two-dimensional micro-CT images of ONFH and reconstructed three-dimensional image (a: necrotic region; b: sclerotic region; c:healthy region)
3HE染色 在病理组织切片中发现,股骨头外形结构完整。软骨厚度正常,表面光滑,软骨下骨结构基本完整,无软骨下骨折,潮线连续。软骨下骨小梁未出现明显变细、部分骨小梁出现断裂,坏死骨小梁内出现空骨陷窝,同时部分区域可见软骨下血管侵入软骨层(图4)。坏死区骨小梁骨陷窝中骨细胞消失,骨髓腔细胞坏死。坏死区与健康区及硬化带分界明显。坏死区骨小梁变细,组织结构紊乱,失去原有结构和连续性、排列散乱,小梁周围可见多核破骨细胞。硬化区骨小梁呈骨性增生,排列紧密、规则,与健康区骨小梁相比,硬化区原有骨小梁存在大量空骨陷窝,而表面存在大量新生骨小梁,小梁周围可见成骨细胞,硬化区骨小梁明显增粗,小梁间隙变窄,排列致密规则,结构完整(图4)。修复反应区骨小梁存在大量空骨陷窝,周围可见明显炎症细胞聚集,大量肉芽组织出现,血管较其他区域明显增加(图4),炎症细胞广泛浸润,部分可见肥大细胞。骨髓腔内大量纤维结缔组织增生包裹骨小梁碎片。健康区骨小梁排列正常,结构较完整,厚度均匀,骨髓腔造血组织、脂肪细胞及骨细胞相对正常(图4)。

图4 股骨头坏死标本不同区域HE染色Fig.4 HE staining images of a paraffin section of different regions
4Goldner染色 goldner三色染色显示软骨厚度正常,表面较光滑,坏死区骨小梁、结构紊乱,连续性消失,小梁内骨细胞死亡,小梁表面大多数为红色的成熟骨,少量绿染的类骨质分布于小梁周围。与健康区骨小梁相比,硬化区骨小梁表面大量绿染的新生类骨质,健康区骨小梁排列结构正常,类骨质在小梁表面均匀分布(图5)。
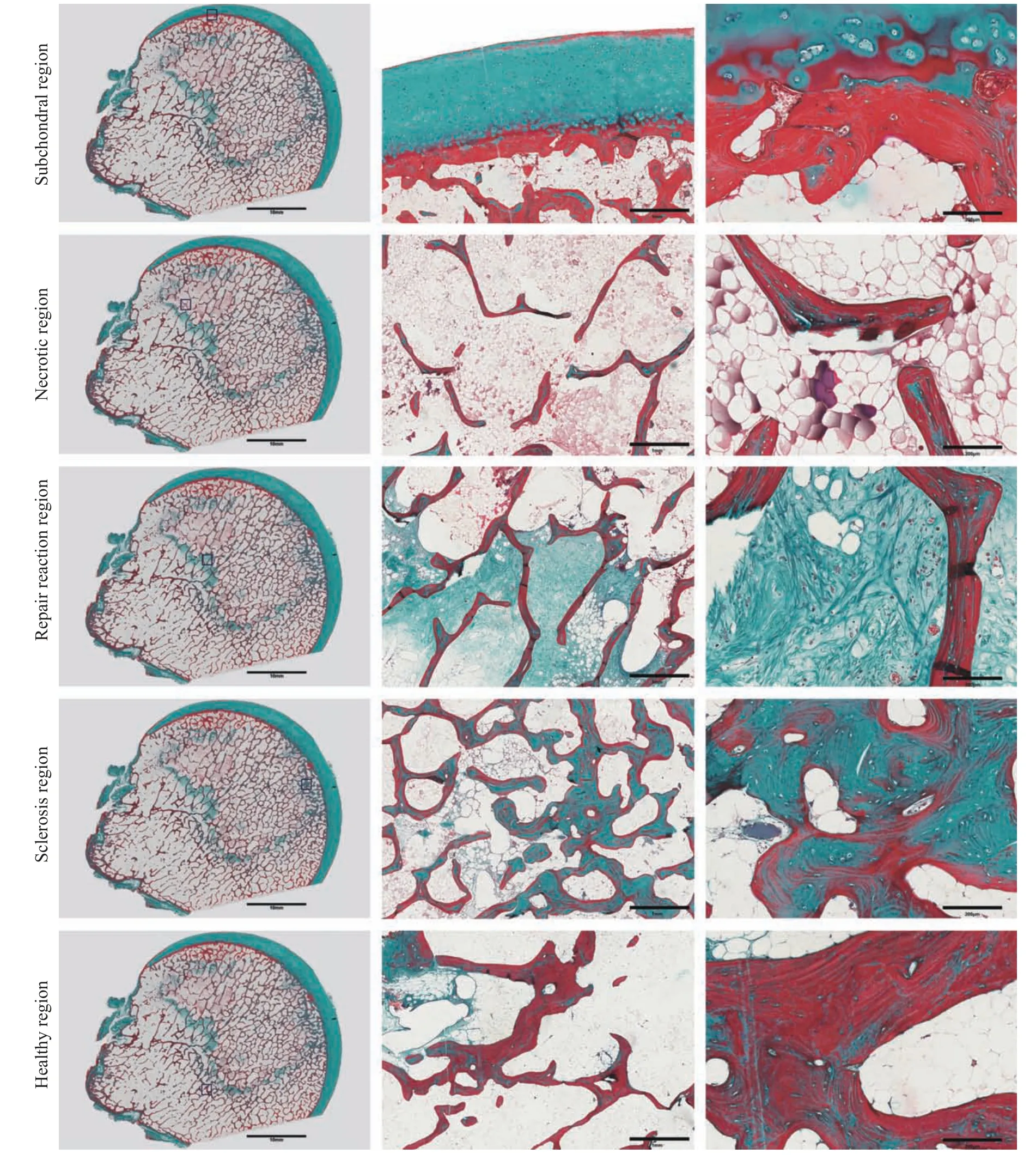
图5 股骨头坏死标本不同区域Goldner染色Fig.5 goldner staining images of a paraffin section of the subchondral bone
讨 论
股骨头坏死病理过程包括坏死和修复,大部分病例最终会出现塌陷。目前股骨头骨坏死的治疗方法对于逆转疾病的发生过程作用有限。糖皮质激素相关性骨坏死的病理改变主要包括骨细胞的凋亡以及骨细胞生成和死亡的失衡[5]。
本研究通过micro-CT及病理切片染色,对早中期激素性股骨头骨坏死标本进行内部微观结构分析,发现早中期股骨头坏死标本软骨下骨区结构基本完整,但部分区域出现血管侵入软骨层,正常生理条件下,人类软骨既不含血管,也不含神经,同时具有抵抗血管侵入的能力,有研究认为在骨-软骨交界处的血管生成主要与软骨下骨和非钙化骨之间通道形成有关[6]。Pesesse等[7]认为当骨-软骨连接处存在微骨折现象,就会形成软骨下板至非钙化软骨的通道,于是关节软骨下的液体、细胞及细胞因子持续增加,导致软骨下骨不正常的血管新生。这与我们的研究结果一致。既往的研究多关注中晚期的股骨头坏死标本,此时软骨下骨已经发生塌陷,这对于评价软骨下骨塌陷过程作用有限。我们通过观察早中期股骨头坏死样本发现,尽管早中期骨坏死患者X线片和CT未见明显软骨下骨骨折线,但软骨下骨已经发生微骨折,这可能是早中期股骨头坏死软骨下骨特征性改变之一,这种改变导致了骨与软骨之间的屏障消失,不能继续维持软骨的生理微环境稳定,这可能与股骨头坏死导致的关节炎有密切的联系。软骨下骨改变后将会进展为软骨下骨折,在X线片表现为新月征的形成,并最终导致塌陷的发生。这种跨过骨-软骨交界的新生血管长入非钙化软骨层时,会导致软骨内骨化[7]。不正常的骨生长破坏了关节结构的稳定性,将会导致骨关节炎的发生。另外一项研究发现促血管新生因子不仅能促进血管新生,可能也会促进神经生长,并且血管细胞产生的分子也会刺激和诱导神经生长。感觉神经随着新生血管长入关节,最终进入非骨化关节软骨[6]。因此这种血管新生不仅导致结构的破坏,还有可能是早期骨坏死患者发生疼痛的原因。
坏死区骨小梁结构完整性消失,小梁表面新生骨较少,内部存在大量空骨陷窝。Plenk等[8]曾提出三种骨坏死修复方式:有限修复、破坏性修复以及重建性修复。我们认为,股骨头骨坏死修复过程中存在两种骨修复方式,在坏死区,出现大范围的骨小梁结构改变,原有的骨小梁被破骨细胞所吸收,此处破骨快于成骨,我们称之为破骨性骨修复。股骨头坏死的骨吸收区容易出现微骨折,从而导致结构的不稳,有报道认为骨坏死的吸收区对于股骨头坏死的塌陷过程有着非常重要作用[9-11]。Gao等[9]提出激素性股骨头骨坏死塌陷与股骨头内骨量减少和骨质疏松密切相关,认为强度降低的骨小梁在持续的应力作用下产生微骨折,修复过程被激活,微骨折和修复过程反复发生,最终导致股骨头塌陷,其中塌陷的骨小梁被再吸收并被非骨组织取代。CT骨计量参数显示,BMD、BV/TV、Tb.Th出现明显变化,而Tb.N、Tb.Sp未见明显变化,由此可见早中期股骨头骨坏死区骨小梁结构基本正常,因此我们提出保持坏死区原有骨小梁结构,这对于维持其正常力学结构相当重要。
而在硬化区,骨小梁厚度明显增加,在原有的骨小梁表面有大量的新生类骨质,新生骨小梁包绕原有骨小梁生长,此处成骨明显强于破骨,我们称之为成骨性骨修复。我们的研究发现硬化区骨小梁厚度明显增加,新生类骨质较多,这表明硬化区成骨相当活跃。我们前期的研究中采用无水乙醇局部注射制备的鸸鹋的股骨头骨坏死模型,结果发现原有骨小梁结构保持完整,在小梁间隙之间存在大量新生骨质,与原有骨小梁整合在一起共同持重,表现为成骨性骨修复[12]。因此我们推测通过干预手段将坏死区的破骨性骨修复转变为成骨性骨修复,从而减缓甚至逆转股骨头骨坏死塌陷,这将是我们下一步的研究方向。
Li等[13]在修复反应区观察到有明显的血管内皮生长因子(vascular endothelial growth factor,VEGF)蛋白的表达,而VEGF除了参与血管生成,还能够调节血管内皮细胞、成骨细胞、破骨细胞的募集并影响其活性。Fessel[5]发现在早期的非创伤性骨坏死标本中,VEGF和成纤维细胞生长因子-2呈中等或强染色,这表明这些因子在早期骨坏死标本中表达升高。我们通过研究骨头骨坏死早中期标本,发现修复反应区血管较其他部位明显增加,这与之前的研究结果一致。血管生成与骨的修复过程密切相关,在股骨头坏死患者中,尽管破骨细胞主导的骨吸收被认为是股骨头塌陷的结果,但具体的修复过程仍不是特别清楚。血管生成是股骨头坏死修复反应的重要组成部分[14]。有文献指出促血管生成因子能够刺激骨细胞,促进骨修复[15]。而骨折部位的血管减少或异常与骨形成和骨量减少密切相关[16-17]。我们的研究发现在修复反应区不论是早期还是中期骨坏死标本都存在大量纤维肉芽组织,且血管数量较其他区域明显增加,大量新生的血管带来大量肉芽组织和炎症细胞,这是股骨头骨坏死修复的重要因素。VEGF能增加破骨细胞生成和吸收活性[18-19]。碱性成纤维细胞生长因子也能在刺激血管生成的部位刺激破骨细胞对骨的吸收[20]。早期骨坏死标本的修复反应区可见大量空骨陷窝的骨小梁结构,而我们前期的研究发现中期和晚期骨坏死标本,其修复反应区充满大量纤维结缔组织和炎症细胞,很少或几乎不能见到骨小梁结构,我们推测这可能与大量的新生血管使得修复反应区破骨活动增加有关。生成具有良好力学特性的新骨往往经历成骨细胞的增殖与分化、类骨质形成、骨质矿化等一系列过程,时间需要近3个月,而破骨细胞仅需约3周就会显著影响骨小梁的力学强度。
本研究发现在股骨头骨坏死的初期,坏死区骨小梁本身的结构并无明显改变,但修复过程启动以后,新生血管长入,破骨激活要对死骨进行破骨活动,然后再在此基础上进行成骨活动,正是因为前一阶段的破骨活动,导致了骨小梁的力学强度降低,最终导致微骨折出现。这与我们之前的研究结果一致[21]。
有文献指出,血管内皮细胞能诱导骨髓间充质干细胞向成骨细胞系方向分化,并且骨内的血管内皮细胞活性与参与骨改建的细胞活性关系密切。血管内皮细胞在受到相关刺激后能释放调节成破骨相关因子,可以抑制破骨细胞活性,同时刺激成骨细胞增殖,大量的新生血管在帮助修复的同时可能也同时加速了坏死区的骨吸收反应。因此,我们设想如果对修复反应区进行干预,让骨修复反应进行的同时,减少骨吸收反应,也许能够改善股骨头坏死塌陷的病理过程。
综上所述,当股骨头坏死发生时,整个股骨头不同位置结构的微观变化过程并不相同,因此对于股骨头坏死的治疗应该有针对性。对于软骨下骨区,保护好骨-软骨连接,维持骨与软骨之间的屏障,使其能够继续维持软骨的生理微环境稳定从而防止新生血管的长入,预防软骨下骨折的发生,保护关节面完整性。对坏死区死骨进行保留,改变成骨方式,转破骨性骨修复为成骨性骨修复,从而增加支撑强度,避免塌陷的发生,如Belfrage等[22]通过大鼠实验证实双磷酸盐能够减缓大鼠体内异体骨的吸收,同时可在异体骨表面直接生成新的骨小梁结构。对于修复反应区,在保证成骨能力的同时抑制破骨细胞的活性。对于股骨头骨坏死标本的研究能够为ONFH患者股骨头的塌陷预防和治疗提供更好的服务。我们下一步的研究将着力于收集更多早期骨坏死标本,对早期骨坏死标本进行相关病理和力学分析,因为随着病程的进展,坏死修复过程可能存在较大差异,还有可能使得相关的力学因素随之发生改变,这需要进一步扩大早期骨坏死样本进行研究。同时,样本在进行组织学处理时已经历较长的手术过程,相关的组织结构可能已经发生一些改变,这些问题是我们下一步研究的方向。

