时间护理表措施对瘢痕子宫再次妊娠产妇分娩方式、妊娠结局的影响
李桂娟 王晓寒 李静
随着剖宫产术指征的放宽,我国选择剖宫产的孕产妇增多,加上近年来二胎生产的开放,再次妊娠分娩的人数越来越多,瘢痕子宫再次妊娠分娩人数也有所增长[1]。瘢痕子宫对妊娠分娩有较大的影响,因此对该类孕产妇分娩方式选择研究也显得尤为重要。瘢痕子宫指的是剖宫产手术或肌壁间肌瘤剥除术后的子宫,在剖宫产术中最为常见。根据国内外相关文献提示,瘢痕子宫再次妊娠比普通妊娠女性风险要高[2-6]。具体表现为:(1)易发生子宫破裂,当妊娠后子宫撑大后对子宫壁产生一定的压力,直至产妇分娩,其压力值达到最大,瘢痕部位是子宫最为薄弱的部分,无形中增大子宫自发破裂。(2)增加前置胎盘风险,部分产妇子宫瘢痕愈合不佳,影响妊娠早期胎盘附着位置,是的胎盘向上移,形成前置胎盘。(3)易发生产后出血,剖宫产术大部分情况下选择子宫下端切口,切口位置的瘢痕会对收缩产生影响,从而增加产后出血的概率。(4)并发症较多,由于上次手术留下的瘢痕易造成组织粘连,再次剖宫产术时手术时间相对延长,使得创面感染、愈合不佳等并发症发生率增高,不利于新生儿健康。因此,为该类产妇选择合理的分娩方式对保护母婴安全十分重要。本次研究以2018年6月至2019年10月我院瘢痕子宫再次妊娠产妇选择120例展开研究,报道如下。
1 资料与方法
1.1 一般资料 使用方便抽样方法在2018年6月至2019年10月我院瘢痕子宫再次妊娠产妇选择120例作为观察对象,通过软件自动生成序号,将之放入密封箱内由患者进行盲抽,随后将病例随机分成对照组和观察组,每组60例。对照组,年龄27~38岁,平均(34.58±5.54) 岁;孕周34~41周,平均(37.58±3.58)周;距离上次剖宫产时间38~37个月,平均(32.12±6.12)个月;孕次1~4次,平均(3.14±1.04)次。观察组,年龄27~40岁,平均(35.87±6.74)岁;孕周34~41周,平均(37.71±3.67)周;距离上次剖宫产时间38~37个月,平均(32.75±6.28)个月;孕次1~4次,平均(3.18±1.06)次。2组年龄、孕周、距离上次剖宫产时间等资料比较差异无统计学意义(P>0.05)。
1.2 纳入与排除标准
1.2.1 纳入标准:① 均接受过剖宫产术治疗,使用子宫下段横切口;②无妊高症等妊娠期并发症;③均为单胎孕产妇;④距离上次剖宫产时间超过3年;⑤经B超等检查观察瘢痕愈合情况良好;⑥产检显示有早产迹象;⑦临床资料完整,临床依从性较高,已通过医院伦理学审核,且患者签署知情同意书。
1.2.2 排除标准:①合并妊娠期高血压、糖尿病等疾病者;②在预产期无早产迹象的孕产妇;③表达障碍或存在精神疾病孕产妇。
1.3 方法 2组孕产妇均接受产科常规护理干预,孕产妇入院后主动与其交流,鼓励、安抚孕产妇情绪,尽量降低孕产妇紧张、焦虑程度;随后对孕产妇展开全面评估,如上次子宫手术指征、手术时间等,测量骨盆、宫底高度;预测胎儿体重,确定其符合阴道自然顺产条件,使用一对一沟通的形式,了解产妇上次剖宫产具体情况,向孕产妇及家属介绍自然分娩注意事项,告知孕产妇保持良好心态;关注产程进程,监测胎心、宫缩情况,指导产妇呼吸与放松,尽量缩短第二产程时间,按摩子宫;待孕产妇完成分娩后,检查其胎盘、胎膜情况十分完整,观察产后阴道出血情况,积极预防产后大出血;指导孕产妇与新生儿接触、哺乳方式等,预防孕产妇发生产后抑郁。而观察组在上述基础护理上应用时间表护理措施。见表1。

表1 瘢痕子宫再次妊娠产妇时间表护理安排
1.4 观察指标
1.4.1 基本情况:了解2组产妇分娩出血量、分娩时间及住院时间。
1.4.2 分娩方式:统计2组剖宫产、自然分娩率。
1.4.3 妊娠结局:统计2组发生新生儿轻度、重度窒息、产后出血。新生儿窒息一般经Apgar展开判定,若Apgar分值<7分提示新生儿窒息;产后出血指胎儿娩出24 h内产妇阴道出血量超过500 ml。
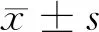
2 结果
2.1 2组产妇分娩出血量、分娩时间及住院时间比较 观察组产妇分娩出血量、分娩时间及住院时间较对照组更低(P<0.05)。见表2。
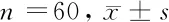
表2 2组产妇分娩出血量、分娩时间及住院时间比较
2.2 2组产妇分娩方式比较 观察组自然分娩率较对照组更高(P<0.05)。见表3。

表3 2组产妇分娩方式比较 n=60,例(%)
2.3 2组妊娠结局比较 观察组发生新生儿窒息、产后出血不良妊娠结局发生率较对照组更低(P<0.05)。见表4。

表4 2组妊娠结局比较 n=60,例(%)
3 讨论
瘢痕子宫再次妊娠选择何种分娩方式一直是产科探究主题之一。国内外均有研究显示,该类孕产妇选择剖宫产后续风险更高[7-10]。剖宫产可以减轻产妇的痛苦,提升胎儿存活率,但由于该分娩方式会对女性生殖系统造成损伤,同时还可能引起子宫破裂、肺塞栓等严重并发症,严重威胁产妇的生命安全,因此对于瘢痕子宫再次分娩有一定的影响。近年来随着产科技术的精进,瘢痕子宫不再是阴道分娩的禁忌证,加上产妇观念转变,更多产妇偏向于阴道分娩。自然分娩能降低前置胎盘、产后出血等并发症,严重时还可能需将子宫切除,严重影响母婴安全,对产妇是一个沉重的打击。且自然分娩还有助于产妇产后恢复,但由于部分产妇担忧子宫破裂,担忧分娩期间过于疼痛,有一定的心理负担,出现抗拒自然分娩的心理[11]。因此,针对该类孕产妇再符合阴道分娩指征的情况下应鼓励产妇接受阴道分娩,提升阴道分娩率。
2组产妇均接受常规护理,确保产妇得到细致的照护,促使产妇以良好地心态面对分娩。本次研究结果显示,观察组产妇分娩出血量、分娩时间及住院时间较对照组更低(P<0.05)。从研究结果分析可见,利用时间表护理措施能改善瘢痕子宫再次妊娠产妇预后。时间表护理措施是一种全面且具有较强连贯性的护理模式,对产妇围产期实施干预,产前实施一对一沟通能提升产妇对自身健康状态的认知,有效缓解产妇紧张情绪,帮助产妇坚定信念。产程陪伴及指导能增强产妇的自信心,促使产程顺利进行[12,13]。产妇分别在10∶30~11∶30、14∶30~15∶30时间段内学习孕产期知识、产后康复知识及新生儿照护技能等,在一定程度上能减轻产妇心理压力,指导产妇掌握正确的喂养方式,降低产后相关并发症。另外,时间表护理措施的制定可以促使护士在规定时间范围内完成相关护理干预,避免常规护理的盲目性与随意性,确保临床护理干预得以落实。根据产妇需求,不断地优化护理干预措施,在各个时间段内合理安排护理对策,极大调动了护士的工作效率,激发其积极性与主动性,促使护士贴近患者,向患者提供优质化护理措施,有利于改善产妇预后[14]。另外,还有从表2、3结果分析可知观察组自然分娩率明显更高(P<0.05);观察组不良妊娠结局发生率更低(P<0.05)。该结果与张立洁等[15]部分研究结果基本一致。时间表护理措施可将每日24 h划分为不同地时间段,设置为每一模块,制定相应的护理内容,保证护理工作有序开展,规范化护理干预,从而降低不良妊娠结局。时间表护理措施清晰明了,可以让产妇及家属了解当天护理流程,且大部分产妇接受一对一沟通,在一定程度上可降低医护纠纷,沟通期间耐心回答产妇及家属的问题,减少误会,让产妇感受到重视与尊重,自觉配合临床护理工作,这对提升患者自然分娩率有着十分积极的作用[16]。
综上所述,将时间表护理措施用于瘢痕子宫再次妊娠产妇护理工作中,可有效提升该类产妇自然分娩率,降低不良妊娠结局的发生,有利于其产后康复,维护母婴身心安全,应给予重视。

