踝关节外侧副韧带损伤程度与X 线应力位下测量数值相关性分析
陈思,万鑫,万业达
(1.天津医院放射一科,天津 300211;2.天津医院物理诊断科,天津 300211)
踝关节损伤是临床上最常见的损伤之一,占医院急诊损伤近10%,在运动损伤中发生率也达到16%[1]。这其中以踝关节旋后及内翻损伤最为多见[2]。腓距前韧带起自外踝前缘,向前下斜行止于距骨颈外侧面,最为菲薄。在踝关节屈曲内翻的各个角度下,腓距前韧带最先受到应力并且受到应力最大,所以不同程度的外侧副韧带损伤均有腓距前韧带的损伤。而只有当患者的踝关节出现非常严重的损伤时才会对腓距后韧带造成伤害[3]。急性期腓距后韧带伤害以肿胀、疼痛、瘀斑、活动受限及患肢不能行走为主要表现,而慢性期则表现为疼痛、关节失稳及容易发生反复扭伤[4]。目前针对该疾病,临床上主要通过磁共振检查来进行术前评估。然而,磁共振检查具有比较高的敏感性,但缺乏特异性[5]。本研究以踝关节应力位X 线片,进行动态观察外侧踝关节失稳所造成的关节间隙变化,对踝关节外侧副韧带的损伤程度进行初步判断。
1 对象与方法
1.1 研究对象 对2019 年6 月—2020 年12 月于天津医院检查治疗的有踝关节韧带损伤病史(病史大于8 周)的126 例患者共132 例踝关节进行研究,患者有踝关节反复损伤病史或者出现踝关节失稳症状(踝关节不稳、踝关节无力等,其中46 例已出现软骨及软骨下骨质改变),其中男性70 例,女性56 例,平均年龄(45.18±11.46)岁,平均病程(16.15±2.83)月。对所选患者进行MRI 及X 线应力位检查,在X 线踝关节应力位上测量距骨倾斜角度和距骨前移距离。慢性踝关节扭伤患者8 周内再次损伤者排除在外;排除进行过踝关节手术的患者,排除存在骨折、感染、肿瘤、先天发育异常或骨骼畸形的患者。
1.2 方法
1.2.1 踝关节X 线摄片 使用GE Discovery XR656 Plus X 线摄影系统,摄影距离(SID)为110 cm,管电压为60 kV,管电流为6.3 mA。内翻应力位检查时患者取仰卧位,使用遥控装置对患侧后足施加一个约1.5 kg 的内翻力后摄片;前抽屉试验中,患侧足跖屈10°并使用遥控装置对足跟施加一个向前约1.5 kg 的力后摄片,最后用图像存档和通信系统(PACS)对获得的影像进行数字化分析和测量。
1.2.2 MRI 检查 采用GE Discovery MR750 3.0T超导磁共振成像系统,踝关节线圈。患者取仰卧位,足先进,保持头部自然体位,检查时,踝关节由一支具固定于背伸中立位。采用OSag fs CUBE PD(三维立方体质子抑脂序列),主要参数:TR:1 500,TE:25.6,扫描层厚:1.6 mm,扫描视野:140 mm×90 mm。图像数据采集后可进行各方位重建和曲面重建,尽量完整显示韧带走行,从而提高韧带损伤程度判断的精确性。同样使用图像存档和通信系统(PACS)对核磁图像进行评估。
1.2.3 数据测量 X 线内翻应力位距骨倾斜角为胫骨远端关节面与距骨滑车关节面之间的夹角;前抽屉位距骨前移距离是胫骨远端关节面后唇与距骨穹窿关节面间的最短距离。X 线片的测量由一位有5 年工作经验的影像科初级诊断医师完成。在核磁共振中,通过合适的重建层面观察腓距前韧带、腓根韧带、腓距后韧带的形态及完整性并进行评估,分为完整(0 度)、轻度损伤(1 度)、重度损伤(2 度)和完全损伤(3 度)。其中轻度损伤(1 度)显示韧带变薄、边缘毛糙,但轮廓基本清晰、张力良好;重度损伤(2 度)显示韧带粗细不均,张力减低、形态角折;完全损伤(3 度)显示韧带不连续、张力消失。核磁共振图像的评估由一位具有8 年工作经验的影像科中级诊断医师完成。
1.3 统计学处理 采用SPSS20.0 软件对数据进行方差分析及相关性分析。采用单因素ANOVA 检验分析不同腓距前、腓跟的不同分类水平与倾斜角、前抽屉的关系,采用Duncan 两两对比。一般相关性分析采用χ2检验。倾斜角和前抽屉相关性分析采用Pearson 相关性分析及线性回归分析。P<0.05 为差异有统计学意义。
2 结果
2.1 各组间韧带损伤程度比较 本研究涉及的X线踝关节应力位上测量距骨倾斜角度如图1 所示。X 线踝关节应力位上测量距骨前移距离如图2 所示。126 例患者的踝关节外侧副韧带(主要是腓距前韧带和腓跟韧带)损伤程度在MRI 上进行评估,如图3 所示。其中,腓距前韧带损伤0 度的15 例,损伤1 度的50 例,损伤2 度的42 例,损伤3 度的19例;腓跟韧带损伤0 度的42 例,损伤1 度的34 例,损伤2 度的21 例,损伤3 度的14 例;各韧带损伤程度分组之间对应的应力位测量数据组间差异均有统计学意义(均P<0.05)。

图1 距骨倾斜角Fig 1 Tibiotalar tilt angle

图2 距骨前移距离Fig 2 Anterior translation of talus

图3 腓距前韧带损伤程度Fig 3 The degree of injury of anterior talofibular
2.2 组间倾斜角和前抽屉距骨前移距离比较 随着腓距前韧带和腓跟韧带损伤程度增加,内翻位距骨倾斜角增大,前抽屉位距骨前移距离增加。完整的腓距前韧带内翻位距骨倾斜角为(3.97±1.76)°,前抽屉位距骨前移距离为(3.86±1.18)mm;完整的腓跟韧带内翻位距骨倾斜角为(5.64±2.13)°,前抽屉位距骨前移距离为(4.37±1.54)mm。不同组别的腓距前韧带患者在内翻位距骨倾斜角结果中差异更为显著(P<0.001),见表1。
表1 腓距前韧带、腓跟韧带损伤分级与X 线应力位倾斜角、前抽屉距离的参数比较(±s)Tab 1 Comparison of parameters for fibular anterior talus ligament and fibular root ligament,X-ray stress position inclination angle,and anterior drawer distance(±s)

表1 腓距前韧带、腓跟韧带损伤分级与X 线应力位倾斜角、前抽屉距离的参数比较(±s)Tab 1 Comparison of parameters for fibular anterior talus ligament and fibular root ligament,X-ray stress position inclination angle,and anterior drawer distance(±s)
韧带 例数 倾斜角(°) 前抽屉(mm)腓距前韧带 0 15 3.97±1.76 3.86±1.18 1 50 6.15±1.98 5.76±1.47 2 42 10.6 3 19 15.18±2.68 6.04±1.86 5±2.37 6.53±1.73 F 25.18 7.23 P<0.001 <0.05腓跟韧带 0 42 5.64±2.13 4.37±1.54 1 34 8.86±2.67 5.66±1.78 2 21 11.03±3.08 6.86±1.86 3 14 15.05±3.16 8.03±2.12 F 8.16 5.19 P<0.05 <0.05
2.3 一般资料相关性分析 腓距前韧带损伤患者中,距骨倾斜角和距骨前移距离在不同性别组和年龄组差异均无统计学意义(均P<0.05)。距骨倾斜角、距骨前移距离在不同病程组中存在差异(均P<0.05)。腓跟韧带损伤患者中,距骨倾斜角和距骨前移距离在不同性别组和年龄组差异均无统计学意义(均P<0.05),而在不同病程组中存在显著性差异(P<0.05),见表2。
表2 一般资料相关性分析(±s)Tab 2 Correlation analysis of general data(±s)
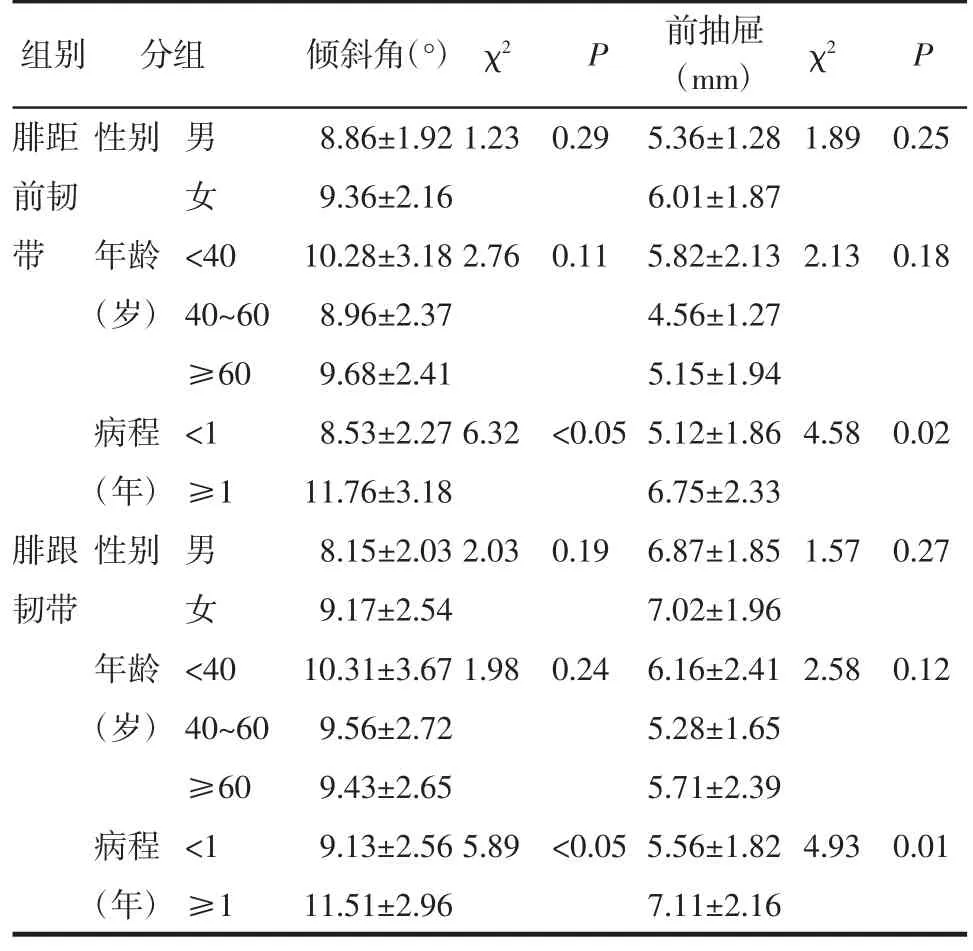
表2 一般资料相关性分析(±s)Tab 2 Correlation analysis of general data(±s)
组别 分组 倾斜角(°) χ2 P 前抽屉(mm) χ2 P腓距 性别 男 8.86±1.92 1.23 0.29 5.36±1.28 1.89 0.25前韧 女 9.36±2.16 6.01±1.87带 年龄 <40 10.28±3.18 2.76 0.11 5.82±2.13 2.13 0.18(岁) 40~60 8.96±2.37 4.56±1.27≥60 9.68±2.41 5.15±1.94病程 <1 8.53±2.27 6.32 <0.05 5.12±1.86 4.58 0.02(年) ≥1 11.76±3.18 6.75±2.33腓跟 性别 男 8.15±2.03 2.03 0.19 6.87±1.85 1.57 0.27韧带 女 9.17±2.54 7.02±1.96年龄 <40 10.31±3.67 1.98 0.24 6.16±2.41 2.58 0.12(岁) 40~60 9.56±2.72 5.28±1.65≥60 9.43±2.65 5.71±2.39病程 <1 9.13±2.56 5.89 <0.05 5.56±1.82 4.93 0.01(年) ≥1 11.51±2.96 7.11±2.16
2.4 韧带损伤程度与应力位距骨倾斜角和距骨前移距离之间相关性分析 Pearson 相关性分析表明,腓距前韧带、腓跟韧带损伤程度与内翻位距骨倾斜角、前抽屉位距骨前移距离均呈正相关(均P<0.05)。其中,腓距前韧带损伤程度与内翻位距骨倾斜角之间的相关性最大(r=0.75),见表3。

表3 韧带损伤程度与应力位距骨倾斜角和距骨前移距离的Pearson 相关性分析Tab 3 Pearson correlation analysis between the degree of ligament injury and the tilt angle as well as the anterior drawer distance of the talus
3 讨论
踝关节外伤导致的外侧副韧带损伤是临床较为常见的损伤类型,患者一般早期并不就医进行治疗,并且即使就医检查,对于无明显骨折损伤的患者,临床通常早期建议外固定保守治疗[6]。预后较好者韧带自行修复或瘢痕形成,预后较差者一般伴有明显的踝关节失稳及疼痛,严重者可最终导致距骨穹窿软骨下囊变坏死,踝关节创伤性关节炎,引起不可逆的踝关节损伤、功能减低甚至丧失,需要临床对于踝关节外侧副韧带损伤程度进行较为精确的判断,从而尽早进行手术干预[7]。
本次研究之所以需要排除病史小于8 周的急性损伤患者是因为疼痛会导致患者拍摄X 线应力位片时踝关节肌肉反应性的收缩,从而影响测量结果;并且本次讨论并没有将踝关节内积液量(关节囊压力改变和引起疼痛)对于X 线应力位测量结果的影响考虑进来。之前有研究显示,除了腓距前韧带和腓跟韧带损伤程度,不同年龄和性别的距骨倾斜角也存在部分差异,也是影响距骨倾斜角的相关因素[8]。本研究仅发现不同病程对于距骨倾斜角存在影响,但是性别和年龄与距骨倾斜角未见显著相关性。
踝关节损伤最容易导致外侧副韧带损伤,最先受到应力并且受力最大、也最容易受到损伤的是腓距前韧带,其次是腓跟韧带,这与本次研究里统计的韧带损伤1、2 度中腓距前韧带损伤例数均明显大于腓跟韧带损伤例数相符[9-10]。核磁共振检查及踝关节应力位X 线检查是临床医师最常用的检查方法[11];核磁共振检查能直观清晰显示腓距前韧带及腓韧带损伤后形态及程度的变化,但容易受扫描角度影响[12]。虽然敏感性良好,但特异性较差[13]。本次研究使用3D 质子抑脂扫描,可以快速采集图像数据后在PACS 系统上对图像进行任意方位重建显示,选择腓距前韧带及腓根韧带的最佳显示层面角度,从而极大提高了显示结果的特异性和准确性[14]。
本次研究得出结论,随着腓距前韧带和腓跟韧带损伤程度的加重,X 线内翻位距骨倾斜角及前抽屉试验距骨前移距离增大。有研究显示,倾斜角大于10°时,对于临床干预有指导作用,在本研究中,腓距前韧带及腓跟韧带损伤2°及以上时,提示韧带连续性(形态)和功能性(张力)不良,对应的内翻位距骨倾斜角度平均值≥10°,前抽屉试验距骨前移距离平均值≥6 mm,具有临床意义。这与核磁共振中韧带损伤程度表现可以互相验证,从而弥补MRI 成像技术特异性差的缺陷。当然,本研究存在不足:单中心样本分析、无术后疗效评估等,笔者将继续收集数据样本,并结合术后疗效进一步研究探讨。

