伴有干眼的年龄相关性白内障患者术前使用0.1%玻璃酸钠滴眼液对眼生物测量的影响
王鹤婷 龚蕤 姜双 刘华
(锦州医科大学附属第三医院眼病中心 锦州 121002)
据统计,白内障是2015年东亚地区人群致盲的首要原因,同时也是导致轻度视力损害的第二大原因[1]。其发病率和患病率随年龄的增长而增长,且大多数白内障患者同时伴有干眼[2]。白内障术前行眼生物测量是为了选择正确的人工晶状体(intraocular lens,IOL)以获得最佳术后视力,这些测量结果对不同公式的IOL度数计算结果均有影响,与术后患者的视力和满意度有直接关系[3]。泪膜作为光进入人眼的第一道屏障,在干眼患者中其不稳定导致的屈光异常可能干扰这类白内障患者术前眼生物的测量结果。本研究目的是观察年龄相关性白内障(age-related cataract,ARC)患者术前使用人工泪液(0.1%玻璃酸钠滴眼液)后眼生物测量结果的影响及人工泪液疗程与眼表屈光稳定性的关系。
1 资料与方法
1.1 资料 遵循自愿原则,选取2019年7~11月于我院眼科门诊就诊符合TFOS DEWSⅡ中干眼诊断标准的ARC患者30例(52眼),其中男性11例(19眼)、女性19例(33眼),年龄50~70岁。所有入选对象均知情同意,本项研究已通过伦理委员会审核。纳入标准:①ARC患者,具有正常认知力;②符合TFOS DEWSⅡ中干眼诊断标准;③采取自愿原则,已充分了解人工泪液的使用方法和作用及可能出现的风险。排除标准:①屈光不正病史;②存在眼前节疾病如眼睑位置异常、翼状胬肉、角膜炎、角膜变性和营养不良、圆锥角膜等;③按照Emery核硬度分级标准Ⅳ~Ⅴ级;④按照 LOCS Ⅱ分类标准C4~C5;⑤影响IOL Master测量的后囊下型白内障;⑥青光眼;⑦玻璃体积血;⑧眼手术史及外伤史;⑨角膜接触镜佩戴史;⑩筛查前1个月存在泪点堵塞或摘除;持续使用滴眼液;免疫系统疾病等。
1.2 干预措施 给予0.1%玻璃酸钠滴眼液(爱丽,参天制药株式会社)滴眼每日4次,并于使用前及使用后3 d、1周、2周和4周时以5 min为间隔连续点药3次以观察指标变化,观察指标包括泪膜破裂时间(tear film break-up time,TFBUT)、泪液分泌试验(Schirmer test,ST)、OSDI量表评分、眼轴长度(axial length,AL)、角膜前表面屈光力(K)、中央角膜厚度(central corneal thickness,CCT)、中央前房深度(anterior chamber depth,ACD)及角膜前表面散光度(anterior corneal astigmatism,AA)。
1.3 检查方法 TFBUT(荧光素钠眼科检测试纸,天津晶明新技术开发有限公司):荧光素钠染色试纸条用灭菌注射液浸湿后接触下睑结膜,嘱受检者眨眼数次后睁眼注视前方不再眨眼,记录最后一次眨眼至出现泪膜缺损的时间。连续3次取平均值。ST(泪液检测滤纸条,天津晶明新技术开发有限公司):在表面麻醉下,将5 mm×35 mm滤纸条一端弯折5 mm,置于下睑内侧1/3结膜囊内,其余部分于眼睑皮肤表面,轻闭双眼,5 min后测量滤纸浸湿长度。OSDI量表:向患者充分讲解量表内容,确认其明白内容后嘱其自主填写。IOL Master[1]、角膜地形图[2]及眼前节分析检查[3](IOL Master500光学生物测量仪,蔡司公司,德国;WaveLight 鹰视角膜地形图,爱尔康公司,美国;WaveLight眼前节分析仪,爱尔康公司,美国):每位受检者均由同一技师操作,每次摄影3次,选取质量较高的图像分析,检测在同一房间进行,房间环境温度及湿度保持平衡。
1.4 统计学处理 采用SPSS 19.0统计软件进行数据分析,计量资料以表示,组间比较采用独立样本t检验,检验水准α=0.05。相关性分析采用Spearman检验,检验水准α=0.01。
2 结果
使用前和使用4周后泪膜BUT、ST和OSDI评分的比较(表1)显示,使用人工泪液4周后OSDI评分降低、ST和TFBUT增高,差异均有统计学意义(P<0.05)。

表1 用药前后OSDI、ST、TFBUT比较
使用前和使用4周后CCT、ACD、AL和角膜前表面屈光力K值的比较(表2)显示,使用人工泪液4周后CCT、AL、ACD及角膜前表面屈光力K值差异均无统计学意义(P>0.05)。
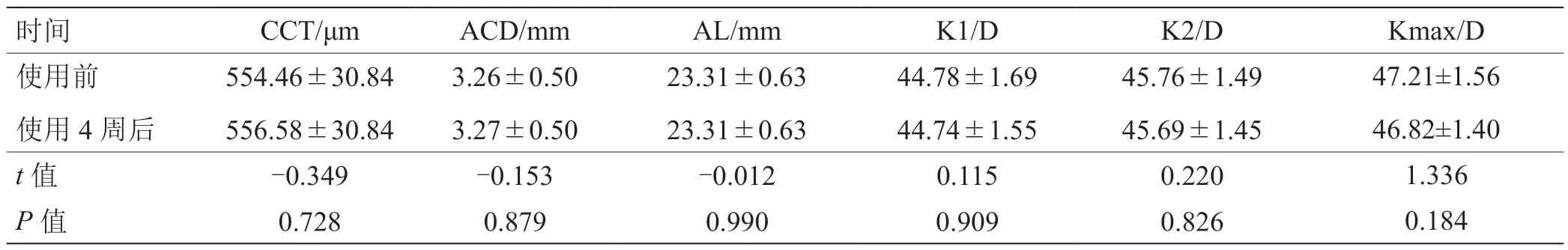
表2 用药前后CCT、ACD、AL及角膜前表面屈光力K值比较
使用前和使用后各时间点AA的比较(表3)显示,不同疗程组内立即用药后AA值均显著下降,差异有统计学意义(P<0.05)。整体比较(单因素方差):立即用药后AA不同疗程组间比较,差异无统计学意义(P>0.05),而用药前后AA不同疗程组间比较,差异有统计学意义(P<0.05)。
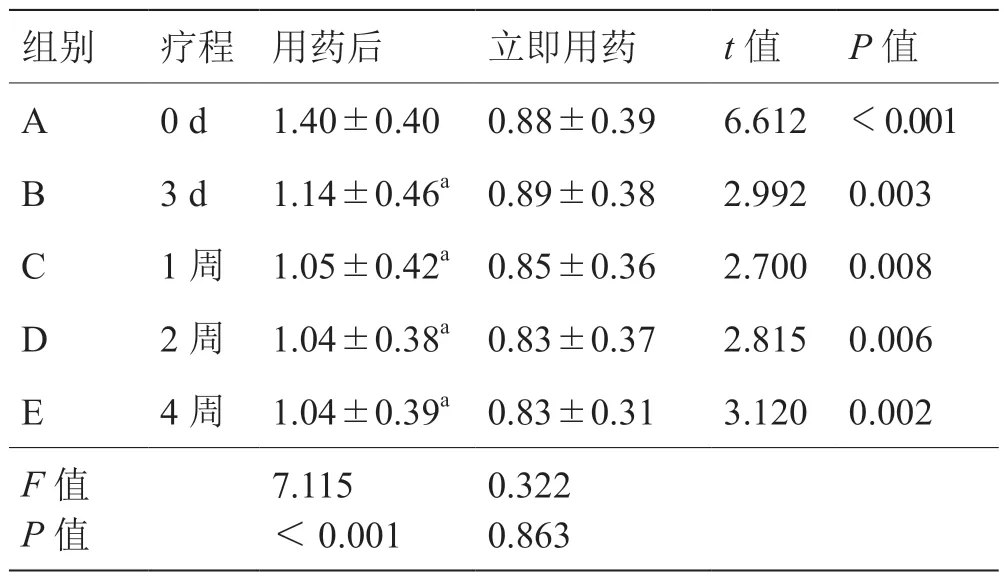
表3 用药前后不同时间点AA组间比较(1)
使用人工泪液前及使用后不同时间点用药与立即用药后测得AA值相关性分析(表4)显示,使用人工泪液前后不同时间点用药与立即用药后测得AA值具有显著相关性(P<0.001),呈正相关。
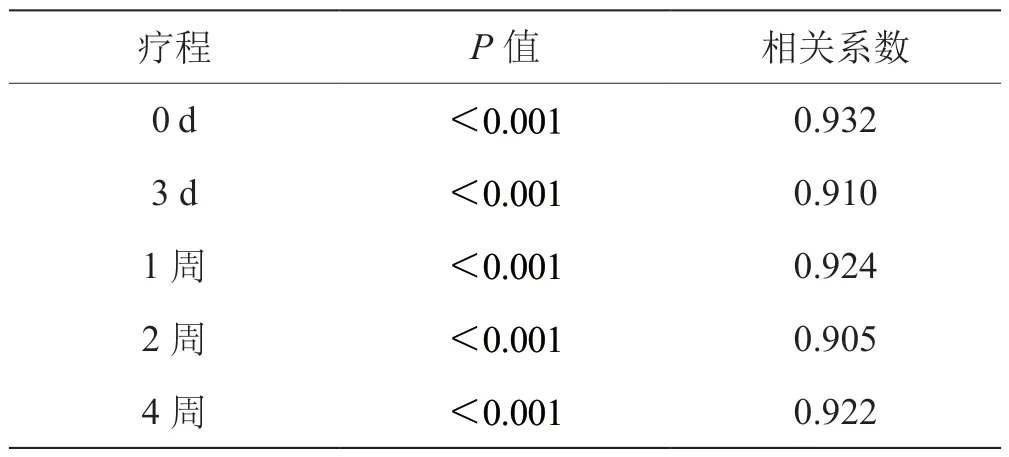
表4 不同时间点用药和立即用药AA相关性
3 讨论
白内障和干眼的发病率和患病率均随年龄的增长而增长。随着白内障手术日趋成熟,患者对手术效果的期待值越来越高,但对于伴有干眼的白内障患者,由于泪膜结构被破坏,眼表屈光始终处于不稳定状态,导致矫正视力正常的患者出现视物不清或间歇性的视物模糊等症状,这类患者即使术前反复多次检查,其生物测量结果可能仍不可信[4]。无既往眼病史的ARC患者往往不清楚自身可能伴有干眼,如术前未给予全面的检查,很可能遗漏干眼诊断,这对患者术前IOL的计算及术后视力恢复可能产生较大影响。因此,本项研究基于术前检查中确诊干眼的ARC患者,观察其使用人工泪液后,白内障手术相关的眼生物测量结果的变化以及爱丽疗程与这些变化的关系。研究结果表明,对伴有干眼的ARC患者,使用人工泪液后AA随着泪膜稳定性的提高而明显下降,连续使用3 d后AA趋于稳定,但与使用人工泪液后立即测量所得结果仍有显著差异。
角膜地形图是针对包含覆盖在角膜表面的泪膜图像,根据Placido盘的原理测得一系列眼表生物指标。Cui 等[5]的研究结果表明,角膜上皮层厚度在干眼患者中较正常人眼薄。近期一项研究[6]证实干眼患者使用人工泪液治疗后中央角膜上皮层及中周角膜全层厚度增加,但CCT无明显变化。Lee等[7]发现人工泪液治疗改善了干眼患者使用Pentacam测量CCT的可重复性,为上述研究提供了理论基础,他们认为这是由于人工泪液对不规则角膜表面具有光滑作用,减少了反向散射对测量结果的干扰,并且其研究中未观察到使用人工泪液后CCT的增加,这可以为Pentacam测量CCT不受泪膜厚度影响提供间接依据。尽管如此,目前对于Pentacam测量CCT是否受泪膜厚度影响仍存在争议[8]。在本研究中,使用人工泪液4周后CCT虽平均值有所增加,但差异无统计学意义。此外,在使用人工泪液4周后,AL、ACD值差异亦无统计学意义。AL的生长发育受年龄、性别、身高、读书时间等影响,对于屈光度稳定的成年人,AL一般不会发生明显的变化。ACD往往受眼轴和某些眼部解剖异常及眼手术影响较大,研究表明ACD在干眼症患者和正常人眼中无明显差 异[9],干眼患者揉眼2 min后其泪膜的变化不会对AL、ACD产生影响[10]。
频域光学相干层析成像(SD-OCT)检测到使用不同种类人工泪液后20 min角膜前表面曲率半径与使用前相比差异有统计学意义[11],但对于干眼患者揉眼2 min后,在泪膜稳定性受到破坏的前提下仅K1有显著改变,K2、Kmax均无明显变 化[10]。在本研究中,在使用人工泪液4 周后,角膜曲率无明显变化,AA有大幅度下降。为了探究这种变化与疗程的关系,我们对使用人工泪液后不同时间点的AA进行统计发现,使用3 d后AA即发生明显下降,且与使用1周、2周、4周后测量值差异无统计学意义,可以认为使用人工泪液3 d后AA趋于稳定。然而,在立即点药5 min后测量所得数值与用药前相比,差异均有统计学意义,且二者始终呈正相关,这与患者是否常规使用药物及疗程无关。由此可见,与角膜曲率相比,AA对泪膜的变化更敏感,受干眼影响更大。
在本研究中,我们利用人工泪液对干眼患者泪膜缺失起到的替代作用缓解了患者干眼症状及体征,我们发现患者在用药5 min后与用药前相比,AA差异有统计学意义,且这种差异不受人工泪液疗程的影响。首先,这可能与泪膜受环境刺激有关。温度、湿度、空气污染、空调环境、日常生活、饮酒等均影响泪膜的稳定性。研究表明,BUT会随吸烟年数延长而减少[17];长时间使用电脑和视觉显示器会降低泪膜稳定性[18];饮酒会导致泪液渗透压增 高[19]。这些环境刺激及生活习惯使泪膜长期处于变化状态,结合干眼患者自身泪膜结构失常,其稳定性更易受外界因素的影响。其次,在使用人工泪液1个月后观察得到的OSDI评分虽较用药前下降,但患者仍存在干眼症状,并且泪液分泌试验和BUT数值均异常,说明患者症状虽有所缓解,但干眼仍存在,患者自身泪膜的稳定性较低,AA易受到滴眼液的影响。据文献[16]报道,滴入人工泪液后上下眼睑泪液弯曲面曲率半径、高度及横截面积、泪膜厚度均有显著变化,但在滴入1 d后变量均无统计学意义。由此可见,使用人工泪液对眼表的影响具有时效性。
本研究显示,无论患者是否常规使用人工泪液或常规使用不同疗程,用药5 min后立即测量所得AA始终无明显波动,说明用药5 min对泪膜的影响是较为稳定的,这种给药方式排除了患者在不同时间点眼表受自身状态及环境等的影响。现有研究认为,干眼发生的主要原因与泪液蒸发、脂质层稳定性改变及泪膜结构破坏相关。然而在本研究中并未根据患者干眼程度及病理变化的不同对其行进一步详细的分组观察,因而无法明确在不同程度干眼影响下观察指标的变化是否有差异。此外,由于我们仅测量了患者滴药5 min后的AA值,并未进行更长时间的观察,因此没有明确指出在不同疗程即时点药多久后AA能恢复到滴药前水平或趋于稳定,这方面有待后续进一步研究。
有研究[20]认为,每日4次使用人工泪液较需要时使用效果更佳。本研究结果表明,在使用人工泪液3 d后,AA趋于稳定,3 d和1周、2周、4周各时间点测得的AA两两比较,差异均无统计学意义,而且AA明显低于用药前,这说明人工泪液的使用对患者AA产生了影响,且在这种长期的、规律的使用前提下,患者AA已经稳定,我们可以认为3 d后不同疗程时间点在即时用药前测得的AA代表了受试者日常生活状态下的AA,即干眼患者连续3 d每日4次使用人工泪液后测得的AA具有临床意义。鉴于患者的干眼仍持续存在,症状未完全消失,坚持长期规律用药对于缓解症状、维持稳定的眼表屈光状态、减少泪膜不稳定导致的视力波动仍具有重要意义。
综上所述,干眼患者应长期规律使用人工泪液,对于ARC患者术前行眼生物测量时,在明确其伴有干眼的情况下,应至少连续每日4次使用人工泪液3 d后AA结果更可信。

