稽留流产的临床特征及相关因素分析
姚婷婷,郑瑛红,李琰琼,严 瑾,范小斌
(西安市第三医院妇产科,陕西 西安 710000)
稽留流产又称过期流产,指胚胎、胎儿死亡后数天或数周滞留在宫腔未能及时自然排出。稽留流产的病因十分复杂,涉及染色体异常及感染、内分泌、母体、免疫、环境、社会及男方等因素[1]。临床上有相当一部分的稽留流产病因不明确[2]。稽留流产终止妊娠时存在较高的风险,尤其是反复稽留流产更容易出现并发症。因此,预防稽留流产是业内关注的热点课题。本研究旨在探讨稽留流产的临床特征及影响因素,以期为制定稽留流产的预防措施提供参考。
1 研究对象与方法
1.1 研究对象
回顾性分析2018年1月至2019年12月西安市第三医院妇产科收治的210例稽留流产患者的临床资料(观察组)。纳入标准:①符合《妇产科学》第9版[3]中稽留流产的诊断标准;②于本院建档,规律产检,且完善各项检查。排除标准:①临床资料缺失;②正常要求终止妊娠;③生殖器解剖学异常;④男方具有染色体异常、精子异常、职业暴露等高危因素。
选择同期200例在本院正常产检并顺利分娩者的临床资料(对照组)。纳入标准:①单胎妊娠;②于本院建档,规律产检,且完善各项检查;③妊娠期无明显并发症及合并症;④足月分娩。排除标准:①临床资料缺失;②合并心、肝、肾、肺、脑、血液、免疫等疾病。
本研究调查数据不涉及个人隐私信息,且经医院伦理委员会批准(编号:H20200089)。
1.2 方法
通过本院病历档案系统收集研究对象的有关信息,包括一般人口学资料[年龄、体质量指数(body mass index,BMI)、文化程度、居住地、生活习惯(主要采集有无主动吸烟、饮酒、饮咖啡史)等]、既往史及病史(孕次、产次、稽留流产史、死胎史等,贫血、乙肝病毒携带等)、孕期保健措施(补充叶酸、补钙等)、甲状腺功能[甲状腺功能亢进症、甲状腺功能减退症、亚临床甲状腺功能减退症、低游离甲状腺素(free thyroxine,FT4)血症、甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPOAb)阳性]、凝血功能[纤维蛋白原(fibrinogen,FBG)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、D-二聚体等];性激素检查、宫颈及阴道分泌物检查[滴虫、霉菌、沙眼衣原体(chlamydia trachomatis,CT)、解脲支原体(ureaplasma urealyticum,UU)等];TORCH检查[弓形虫(toxoplasma,TOX)IgM抗体、风疹病毒(rubella virus,RV)IgM抗体、巨细胞病毒(cytomegalovirus,CMV)IgM抗体及单纯疱疹病毒(herpes simplex virus,HSV)IgM抗体]。
1.3 统计学方法
应用SPSS 18.0统计学软件分析数据,计数资料以例数(百分率)[n(%)]表示,采用χ2/Fisher检验;采用多因素Logistic逐步回归法分析稽留流产的影响因素,以P<0.05表示差异有统计学意义。
2 结果
2.1 两组的一般资料
两组在年龄、居住地、吸烟、饮酒、摄入咖啡因、贫血方面的分布比较差异均有统计学意义(P<0.05),而在BMI、文化程度、乙肝病毒携带、孕次、产次、稽留流产史、死胎史、补充叶酸、补钙方面的分布比较差异均无统计学意义(P>0.05),见表1。
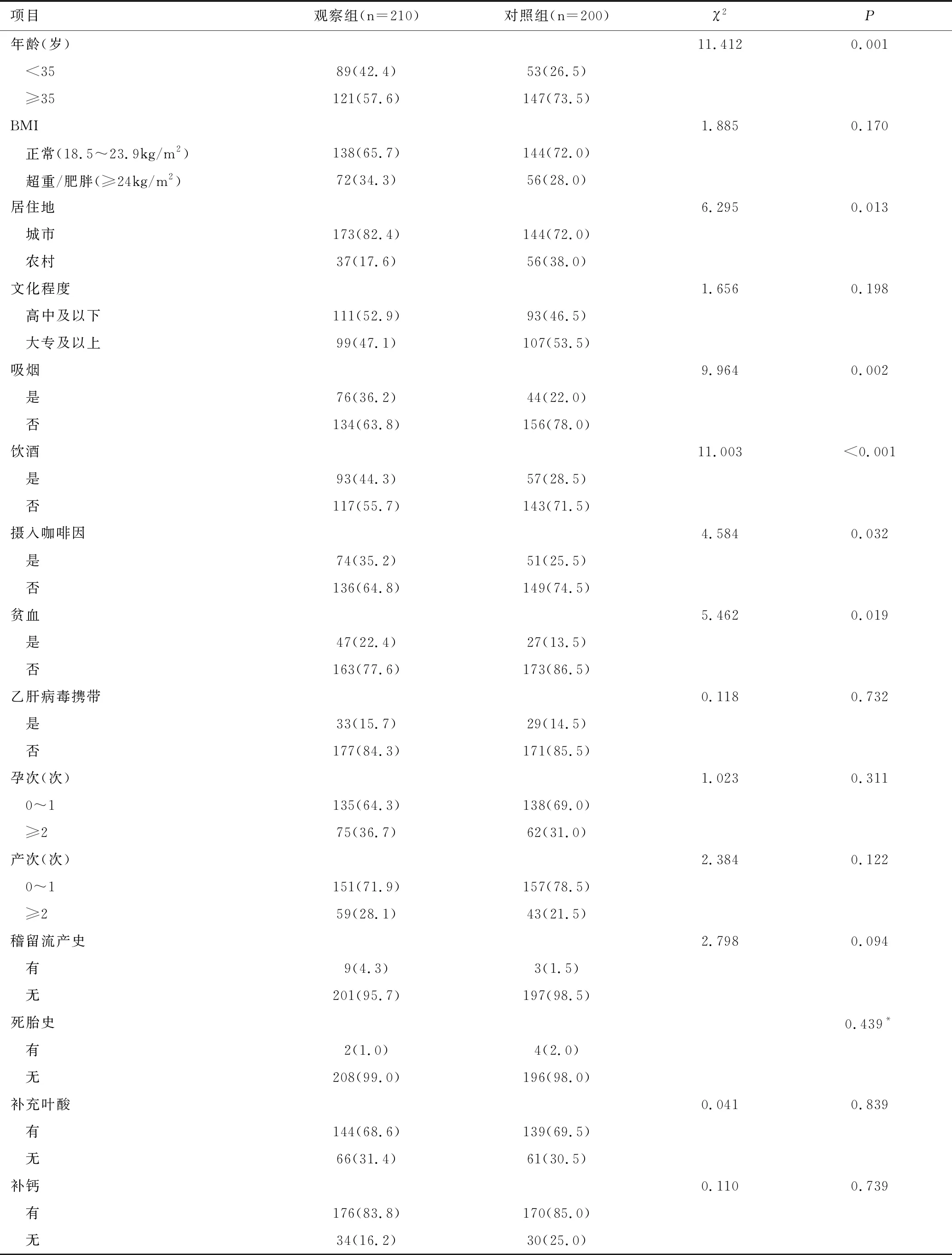
表1 两组一般资料的比较 [n(%)]
2.2 两组甲状腺功能和凝血功能及黄体功能的异常分布情况
在甲状腺功能方面,观察组亚临床甲状腺功能减退症发生率高于对照组,经比较差异有统计学意义(P<0.05),而两组甲状腺功能亢进症、甲状腺功能减退症、低FT4血症的发生率比较差异均无统计学意义(P>0.05),两组均无TPOAb(+)发生;在凝血功能方面,两组FBG异常、APTT异常、D-二聚体异常的发生率比较差异均无统计学意义(P>0.05);两组黄体功能不全发生率比较差异无统计学意义(P>0.05),见表2。
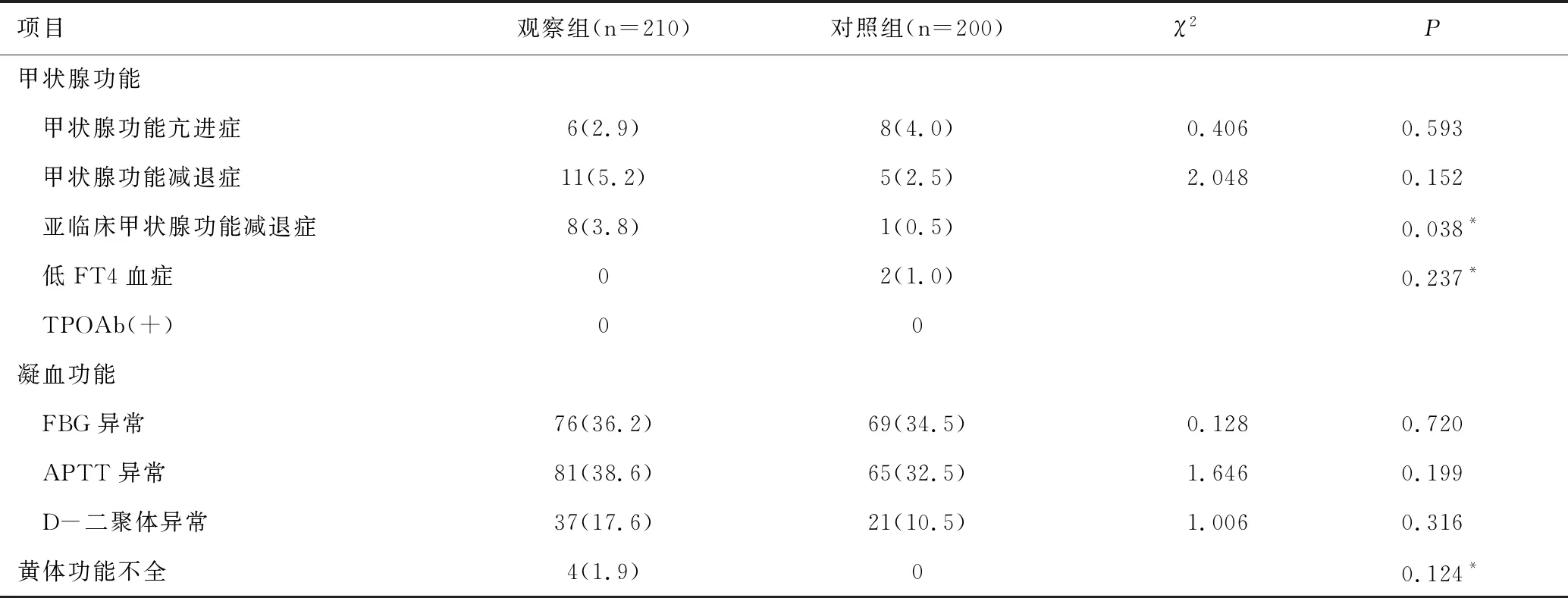
表2 两组甲状腺功能和凝血功能及黄体功能异常分布的比较 [n(%)]
2.3 两组生殖道感染和TORCH感染的检测情况
观察组CT、UU、RV、CMV的感染率均高于对照组,经比较差异均有统计学意义(P<0.05);而两组滴虫、霉菌、TOX、HSV的感染率比较差异均无统计学意义(P>0.05),见表3。
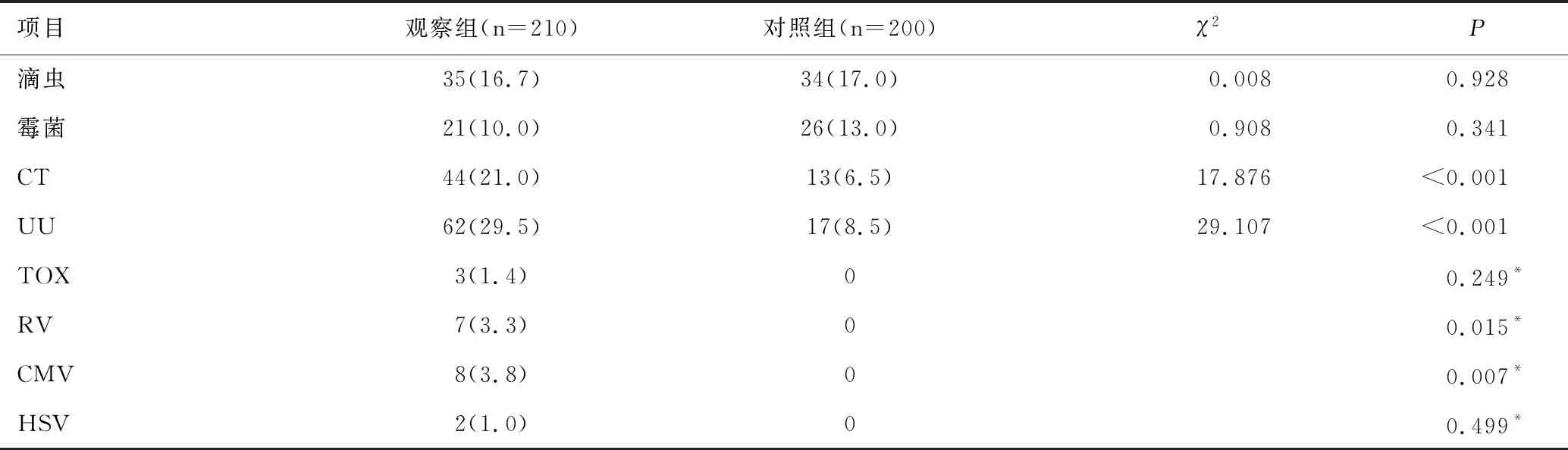
表3 两组生殖道感染和TORCH感染率的比较 [n(%)]
2.4 影响稽留流产的多因素Logistic逐步回归分析
将年龄、居住地、吸烟、饮酒、摄入咖啡因、贫血、亚临床甲状腺功能减退症、CT感染、UU感染、RV感染、CMV感染差异有统计学意义的项目作为自变量,将稽留流产作为因变量,进行多因素Logistic逐步回归分析,结果显示,年龄≥35岁、吸烟、摄入咖啡因、CT感染、UU感染均是稽留流产的独立危险因素(P<0.05),见表4。

表4 影响稽留流产的多因素Logistic逐步回归分析
3 讨论
3.1 稽留流产的临床特征分析
稽留流产在育龄期女性中有着较高的发生率,早期妊娠者中8%~20%会发展为稽留流产[4]。研究发现,发生稽留流产的原因主要涉及精神压力、遗传基因缺陷、不良习惯、环境因素、母体因素、内分泌异常、免疫功能异常等因素[5]。本文通过调查问卷的方法从母体因素、感染因素、内分泌因素、环境因素为切入点进行资料的收集与分析。
稽留流产患者的临床特征总结为:①年龄趋于高龄化。本研究显示,在210例稽留流产患者中,<35岁者发病率稍高于≥35岁者,与正常妊娠者相比,稽留流产患者的年龄总体偏大。崔亚美等[6]调查了3 910名早孕人工流产和稽留流产的女性,其中早孕人工流产女性的平均年龄为29岁,而稽留流产女性的平均年龄达到32岁。可见高龄是稽留流产患者的一个显见特征。②主要来自于城市。我院地处市区,居住在周边的人口能方便快捷地享受到医疗资源;而农村人口居住地距市区较远,一般倾向于前往更近的县级医院就诊,受地理位置的影响,来自农村的患者明显少于城市。③吸烟、饮酒及喝咖啡的习惯突出。本研究显示,无论是稽留流产患者还是正常妊娠者,部分人群有吸烟、饮酒及喝咖啡的习惯,但在稽留流产患者中的比例明显升高,分别达到36.2%、44.3%、35.2%。在胡立娜等[7]的调查中显示,稽留流产患者吸烟、饮酒率更是达到71.43%、50.00%;甚至还有报道吸烟饮酒率高达80.80%[8]。可见吸烟、饮酒及喝咖啡对孕产妇而言是一种不良生活习惯,其对稽留流产患者普遍存在不良影响。④贫血发生率较高。贫血是妊娠期常见的合并症,多数是由于营养问题引起的缺铁性贫血,在发达国家中约23%的孕妇发生贫血,而在发展中国家这个比例高达52%[9]。本研究显示,稽留流产患者贫血发生率为22.4%,高于正常妊娠者贫血发生率13.5%。胡立娜等[7]的研究显示,稽留流产患者贫血发生率达到50.00%,但与未发生稽留流产者(43.62%)比较差异无统计学意义。这提示贫血是稽留流产患者与正常妊娠者共有的特征,并且这种特征可能在稽留流产患者中更为突出。⑤亚临床甲状腺功能减退症发生率较高。亚临床甲状腺功能减退症仅有血清促甲状腺素(thyroid-stimulating hormone,TSH)水平升高,而总甲状腺素(total thyroxine,TT4)和FT4水平正常[10]。妊娠期的生理性改变(包括甲状腺激素结合球蛋白分泌增加、绒毛膜促性腺激素分泌增加、Ⅲ型脱碘酶活性提高等)会引起甲状腺激素发生变化,因而容易出现甲状腺功能异常。王悦菲等[11]研究显示,正常妊娠行人工流产者中有11.9%存在甲状腺功能异常,而在稽留流产患者中却高达52.4%。本研究显示,两组甲状腺疾病的发生率均较低,尽管如此,稽留流产患者亚临床甲状腺功能减退症发生率高于正常妊娠者,其它甲状腺疾病发生率无明显差异。这提示稽留流产患者对亚临床甲状腺功能减退症具有更高的易感性,也是其在甲状腺问题上的主要特征。⑥生殖道感染率高。宫颈及阴道分泌物支原体或其他寄生虫感染可能诱发宫颈炎、子宫内膜炎、输卵管炎、尿道炎等,并且可以垂直传播,危害宫内胎儿。胡立娜等[7]研究中,稽留流产患者UU感染率高达42.86%,明显高于未发生稽留流产者。王红钰等[8]研究中有76.80%的稽留流产患者存在宫颈感染。本研究显示,稽留流产患者滴虫、霉菌、CT、UU的感染率分别为16.7%、10.0%、21.0%、29.5%,其中CT、UU感染率明显高于正常妊娠者,与既往研究较为一致。TORCH检查又称“优生四项”检查,TORCH是一组能导致胎儿流产、死胎、早产、先天畸形、胎儿宫内发育迟缓的病原体,可通过母体血液引起母婴垂直传播。本研究中稽留流产患者TORCH总体感染率低,介于1.0%~3.8%,其中以RV、CMV感染率最高。
以上分析可见,稽留流产患者具有明显的临床特征,这些特征可能独立影响稽留流产的发生,为此对其进行了多因素Logistic逐步回归分析。
3.2 稽留流产影响因素的分析
本研究显示,年龄≥35岁、吸烟、摄入咖啡因、CT感染及UU感染均是稽留流产的独立危险因素。
3.2.1 年龄因素的分析
本研究显示,孕妇年龄≥35岁(OR=3.251)是稽留流产的独立危险因素。近年来,我国调整了生育政策,高龄孕妇越来越多。高龄被公认为妊娠的不利条件。有研究显示,女性27岁是流产风险的最低年龄,而30岁后流产风险几乎呈直线上升[12]。年龄的增长会导致胚胎染色体异常风险随之增加。崔亚美等[6]研究表明,32岁为易发胚胎染色体异常的临界年龄。目前,随着社会竞争日益激烈,来自职场和学业上的多重压力使很多女性选择晚婚、晚育,导致高龄孕妇比例增加。因此,在鼓励女性适龄尽早生育的同时,还需要平衡其与社会和家庭之间的关系,建议女性把握最佳生育年龄。
3.2.2 吸烟饮酒及摄入咖啡因因素的分析
本研究显示,女性吸烟(OR=5.480)和摄入咖啡因(OR=2.363)是稽留流产的独立危险因素。银萍等[13]研究显示,吸烟、饮酒、服药与稽留流产呈正相关。吸烟饮酒、职业暴露、日常辐射暴露可较准确地预测孕早期发生稽留流产的风险[8]。此外,尽管本研究中肥胖未纳入稽留流产的独立危险因素,但仍需关注肥胖对妊娠的影响,因为不良生活习惯一般与肥胖有关,而肥胖往往伴随慢性炎症状态,对女性的心血管系统和生殖功能均有损害[14]。可见不良的生活习惯对稽留流产的发生具有重要影响,保持良好的生活习惯是预防稽留流产的基本措施。
3.2.3 生殖道感染因素的分析
生殖道感染是导致女性生殖健康损害的重要原因。由于妊娠期女性体内激素水平改变、阴道内糖原含量升高、阴道内菌群失调及免疫抵抗能力下降等原因,很容易增加生殖道感染的概率。生殖道感染是稽留流产的不利因素,然而病原体分布广泛,不同病原体与稽留流产的关系及机制尚不完全清楚。研究表明,宫颈及阴道分泌物中存在巨噬细胞浸润子宫内膜,并产生大量的肿瘤坏死因子和前列腺素E2,从而促进稽留流产的发生[15]。本研究中排除了滴虫、霉菌对稽留流产的独立影响因素,但CT感染(OR=10.545)和UU感染(OR=13.862)均是稽留流产的独立危险因素。支原体是一种机会性致病菌,正常情况下不会引发感染,而当机体免疫力降低时可成为致病菌。UU是胎膜完整早产和胎膜早破羊水中最常见的病原体。UU可能通过介导白细胞介素(IL)-6、IL-8等炎性介质的释放诱发宫内炎症反应而参与稽留流产的发生过程[15]。UU感染与胎膜早破、流产等不良妊娠结局有关,可使稽留流产的风险增加4.3倍[16]。衣原体作为一种特殊的病原体,因其自身特点可稳定地寄生于宿主柱状上皮细胞内,可导致流产、早产、胎膜早破、宫内生长迟缓及产褥期子宫内膜炎。虽然本研究中稽留流产患者的RV和CMV阳性率有所升高,但未成为稽留流产的独立影响因素。总之应加强对妊娠期女性个人卫生保健的指导,避免微生物感染,重点做好CT和UU感染的防治,对降低稽留流产风险具有重要意义。
3.2.4 甲状腺功能异常因素的分析
虽然甲状腺功能异常在育龄期女性中发生率较高,且与母婴结局有密切关系[10],但是否会增加稽留流产的风险尚不确定。TSH异常升高可对腺垂体功能产生抑制作用,使促性腺激素分泌减少,导致胎盘的营养代谢发生障碍,从而引起稽留流产。本研究显示,稽留流产患者的亚临床甲状腺功能减退症发生率明显升高,但未成为稽留流产的独立影响因素。
值得一提的是,妊娠过程中凝血功能会发生不同程度的改变,很多妊娠女性呈轻度纤溶亢进状态。本研究显示,无论是稽留流产患者还是正常妊娠者,凝血功能异常的发生率均较高,并不是稽留流产的高危因素,但可将其归于流产的共有因素。黄体功能对于支持正常妊娠十分重要。有研究显示,黄体功能不全与3.5%~10.%的不孕症、4%的习惯性流产及35%的早期妊娠流产有关[17]。本研究显示,稽留流产患者黄体功能不全发生率为1.9%,绝大多数稽留流产患者的黄体功能完善,黄体功能不全不是稽留流产的独立危险因素。
综上所述,稽留流产的发生与孕妇年龄、生活习惯、CT感染和UU感染密切关联,临床对于稽留流产的预防主要针对以上危险因素进行干预,可以降低稽留流产的发生率。

