微创穿刺引流术联合中药保留灌肠治疗急性期高血压脑出血痰热腑实证临床观察※
孙 龙 王革生 高先政
(1.北京市怀柔区中医医院外科,北京 101400;2.北京中医药大学东方医院脑病三科,北京 100078)
高血压脑出血(hypertensive intracerebral hemorrhage,HICH)是高血压动脉粥样硬化引发的一类多发性疾病,属于脑血管急危重症范畴。HICH多发于50~70岁老年人[1-2],病情发展较快,多伴有其他严重并发症,死亡率、致残率相对较高[3-4]。针对HICH患者,临床上建议在患者脑出血急性期内及时采取颅内血肿清除手术,以减少颅内血肿压迫,进而减轻患者继发性损伤[5-6]。微创穿刺引流术是目前临床上治疗HICH的常用方法,但患者术后并发症较多,相应的致残率高于预期[7]。
采用微创穿刺引流术的患者,如何有效控制体内炎症因子水平是恢复的关键,若控制不当,患者病情易恶化反复。有研究证实,在脑出血患者术后应用中医药治疗较单纯西医治疗存在明显优势,患者体内炎症因子水平接近标准范围[8-10]。2017年1月至2020年1月,我们应用微创穿刺引流术联合中药保留灌肠治疗急性期HICH痰热腑实证38例,并与微创穿刺引流术治疗38例对照观察,结果如下。
1 资料与方法
1.1 一般资料 全部76例均为北京市怀柔区中医医院外科住院患者,均在发病24 h内接受微创穿刺引流术,按照随机数字表法分为2组。治疗组38例,男18 例,女20例;年龄43~78 岁,平均(60.4±4.8)岁;原发性高血压病程2~18 年,平均(7.0±4.3)年;出血部位:基底节26例,基底节伴破入脑室4例,脑叶8例;出血量30~60 mL,平均(46.3±6.2)mL。对照组38例,男19例,女19例;年龄45~72岁,平均(51.85±10.45)岁;原发性高血压病程2~15年,平均(6.8±3.9)年;出血部位:基底节28例,基底节伴破入脑室3例,脑叶7 例;出血量30~60 mL,平均(45.2±5.8)mL。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 病例选择
1.2.1 诊断标准 参照《高血压性脑出血中国多学科诊治指南》[11]中HICH的诊断标准。中医辨证为痰热腑实证[12]。
1.2.2 纳入标准 符合以上诊断标准及辨证标准;经颅脑CT确诊为HICH;发病至手术时间≤24 h;微创穿刺引流术后患者存活4周以上;无其他脑血管病变者;本研究经北京市怀柔区中医医院医学伦理学委员会批准,患者自愿签署知情同意书。
1.2.3 排除标准 头部CT血管造影(CTA)检查存在脑动脉瘤、动脉畸形、静脉畸形等因素引起的出血;合并严重脏器功能性损伤;有卒中病史并遗留神经功能障碍;术前使用抗凝药物或其他干扰炎症因子的药物;伴恶性肿瘤或脑部慢性疾病;有精神病史。
1.3 治疗方法
1.3.1 对照组 于发病6 h后进行微创穿刺引流术。根据头颅 CT诊断,确定血肿量最大层面进行经长轴或短途有效穿刺,穿刺过程中避开重要的功能区及大血管区。麻醉方法采取局部麻醉加静脉强化。切开头皮,长度3 cm 左右。采取颅骨常规钻孔,钻孔经软通道刺入血肿中心,抽出颅内凝血块与积血,第1次抽吸量小于血肿量的60%为宜。术后密切监测患者生命体征,予营养神经、改善脑细胞代谢、营养支持、护胃、化痰等治疗。
1.3.2 治疗组 在对照组治疗基础上予中药保留灌肠。药物组成:生大黄30 g,芒硝12 g,枳实10 g,厚朴15 g,石菖蒲15 g,瓜蒌30 g,胆南星6 g。由北京市怀柔区中医医院中药制剂室提供,用自动煎药机煎制,浓煎100 mL。灌肠方法:患者取左侧卧位,药温39~41 ℃,抬高患者臀部,插入肛管10~15 cm缓慢灌入药物,药物保留时间至少30 min,每日1次。
1.3.3 疗程 2组均治疗14天。
1.4 观察指标及方法 ①比较2组治疗前后神经功能变化。采用美国国立卫生研究院卒中量表(NIHSS)评分[13]及格拉斯哥昏迷评分(GCS)[13]进行评价。NIHSS总分为42分,与神经功能损伤程度呈正比;GCS总分15分,与神经功能损伤程度呈反比。②比较2组治疗前后外周血各项因子水平。用免疫比浊法测定C反应蛋白(CRP),化学发光法测定促炎因子白细胞介素6(IL-6)、肿瘤坏死因子α(TNF-α)、抗炎因子IL-10,电化学发光法测定神经元特异性烯醇化酶(NSE),用酶联免疫吸附法(ELISA)测定抗炎因子IL-4、促炎因子IL-17、干扰素γ(IFN-γ)。
1.5 疗效标准 治愈:NIHSS评分降低≥90%;显效:NIHSS评分降低>45%,<90%;有效:NIHSS评分降低≥18%,≤45%;无变化:NIHSS评分降低或升高<18%[12]。总有效率=(治愈例数+显效例数+有效例数)/总例数×100%。
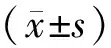
2 结果
2.1 2组临床疗效比较 治疗组总有效率89.47%(34/38),对照组总有效率68.42%(26/38),治疗组疗效优于对照组(P<0.05)。见表1。

表1 2组临床疗效比较 例(%)
2.2 2组治疗前后NIHSS评分、GCS评分比较 2组治疗后NIHSS评分均较本组治疗前降低(P<0.05),GCS评分均较本组治疗前升高(P<0.05);治疗后治疗组NIHSS评分低于对照组(P<0.05),GCS评分高于对照组,比较差异有统计学意义(P<0.05)。见表2。
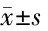
表2 2组治疗前后NIHSS评分、GCS评分比较 分,
2.3 2组治疗前后CRP、NSE水平比较 2组治疗后CRP、NSE水平均较本组治疗前降低(P<0.05),且治疗组降低更明显,比较差异有统计学意义(P<0.05)。见表3。
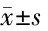
表3 2组治疗前后CRP、NSE水平比较
2.4 2组治疗前后血清促炎因子水平比较 2组治疗后IL-6、IL-17、TNF-α、IFN-γ均降低(P<0.05),且治疗组降低更明显,比较差异有统计学意义(P<0.05)。见表4。
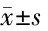
表4 2组治疗前后血清促炎因子水平比较
2.5 2组治疗前后血清抗炎因子水平比较 2组治疗后IL-4、IL-10均较本组治疗前升高(P<0.05),且治疗组升高更明显,比较差异有统计学意义(P<0.05)。见表5。
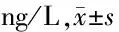
表5 2组治疗前后血清抗炎因子水平比较
3 讨论
HICH是由高血压动脉粥样硬化引发的一类临床多发性疾病,属于脑血管急危重症,以50~70岁老年人多见,占全部脑出血的 60%~80%,具有发病急、病情进展迅速及致残率、致死率高的特点[14]。脑出血病理生理机制十分复杂,与氧化应激、炎性反应、血液循环动力学、神经元凋亡、血脑屏障损伤、脑水肿、出血后血管痉挛等因素相关。临床治疗关键在于降颅压,预防脑疝,清除血肿,改善神经功能缺损等[15]。清除颅内血肿是 HICH 基本治疗措施,常推荐在急性期进行颅内血肿清除,以减少颅内血肿,进而减轻继发性损伤,降低病残程度[16]。传统开颅手术虽可改善患者症状,但操作复杂,创伤大,并发症发生率高,患者恢复慢,预后效果差,给患者恢复期造成较大负担[17]。近年来,微创穿刺引流术由于其具有创伤小、手术时间短、麻醉风险小、恢复快、定位精准、操作简便的特点,在临床中应用越来越多[18]。但单纯使用微创穿刺引流术,患者的神经功能常不能得到有效恢复,相当一部分患者颅内血肿清除不彻底,炎症仍处于较高水平[19-20]。
HICH属中医学出血性中风范畴,“风”为发病的启动因素,风痰上扰为直接病因,急性期多以“火证”最明显,“瘀证”贯穿病程始终,因水液不化,积聚成痰,痰瘀互结,化生浊毒,痰瘀蒙蔽清窍,脑髓受损。更因中风猝然发病,中焦运化失司,痰液内停,蕴而化热,故形成痰热腑实之证[21]。本研究所用方剂是在星蒌承气汤的基础上化裁而成,方中生大黄泻热通便,荡涤肠胃,芒硝助大黄泻热通便,软坚润燥,枳实、厚朴行气散结,消痞除满。石菖蒲芳香开窍,化痰醒神,瓜蒌清热祛痰,理气散结,胆南星清热熄风,通络化痰。全方针对HICH急性期微创穿刺引流术后痰、瘀、风、火等病理要素,共奏通腑泻热、活血化痰、醒神开窍功效。现代药理研究表明,星蒌承气汤通腑化痰,治疗急性脑缺血,能有效减轻炎性反应,从而保护因脑缺血引起的组织损伤[22]。星蒌承气汤加减治疗脑室出血,能抑制促炎因子表达,改善血液高凝状态和渗出,减轻脑内出血和水肿,并可调节神经因子,减轻脑神经损伤程度,促进神经功能修复[23]。HICH急性期患者常有意识障碍、吞咽障碍、呕吐、上消化道出血等表现,口服给药存在一定的限制和禁忌,保留灌肠给药避免了上述问题,提高了患者耐受度。直肠给药可充分发挥药效,能使有效成分直接进入大循环,具有吸收速度快、达峰浓度高、达峰时间短等优点,从而保证了治疗效果。本研究结果显示,治疗组总有效率89.47%(34/38),对照组总有效率68.42%(26/38),治疗组疗效优于对照组(P<0.05)。说明微创穿刺引流术联合中药保留灌肠治疗急性期HICH的疗效优于单纯应用微创穿刺引流术。
有研究表明,免疫炎性反应是造成HICH后继发性脑损伤的最主要因素。脑出血时可引起脑组织损伤和炎症反应,增加血管通透性,并诱导白细胞及其他炎症因子浸润,加重组织损伤[24]。其中TNF-α、IL-1β、IL-6、IL-8 和 CRP均为重要的炎症因子,在脑出血过程中水平升高,且与出血量的多少和疾病严重程度呈正相关。当脑组织发生缺血、缺氧,IL-6及IL-8水平升高,参与机体内的炎症反应,损伤脑血管的内皮细胞和基底膜,最终损伤神经细胞[25-26]。急性脑出血继发性脑组织损伤会造成机体内TNF-α表达升高,激活内皮细胞,进一步提高白细胞黏附因子-1及血管舒张因子水平,提升血管通透性,破坏血脑屏障[27]。血清IL-1β则可促进自由基、一氧化氮过度分泌,刺激胶质细胞,提高神经毒性,引起病灶及周围脑组织缺血缺氧,加重脑出血后病理损伤,与病灶外周白细胞浸润加重有关。血清IL-8水平会随着急性脑出血患者出血量的增加及病情的严重程度增加而升高。同时,高水平的CRP会破坏血小板,从而影响凝血、止血,降低脑血流量,加重病情[28]。因此,如何控制炎症反应,可能是有效降低脑出血致死率和致残率的方法。NSE大量存在于神经元和神经内分泌细胞中,是神经细胞能量代谢的关键酶,其血清浓度高低可直接反映脑组织受损程度,可作为中枢神经系统损伤的定量指标[29]。本研究结果显示,2组治疗后CRP、NSE水平均较本组治疗前降低(P<0.05),且治疗组降低更明显(P<0.05)。2组治疗后IL-6、IL-17、TNF-α、IFN-γ均较本组治疗前降低(P<0.05),且治疗组降低更明显(P<0.05)。IL-4的生物作用包括刺激活化B淋巴细胞和T淋巴细胞增殖、CD4+T淋巴细胞分化成辅助性T淋巴细胞2(Th2),也在调节体液免疫和适应性免疫中起关键作用[30]。IL-10主要由单核细胞分泌,淋巴细胞、Th2、肥大细胞、调节性T淋巴细胞和部分活化的T淋巴细胞和B淋巴细胞分泌较少,IL-10对免疫调控和炎症具有多种效应[31]。2组治疗后IL-4、IL-10均较本组治疗前升高(P<0.05),且治疗组升高更明显(P<0.05)。表明微创穿刺引流术联合中药保留灌肠治疗急性期HICH,有效减轻了炎症反应,减轻了脑损伤。
NIHSS能很好地反映卒中患者神经功能缺失状态[13]。GCS 是目前最常用的昏迷评分,是国际通用的客观评价脑功能障碍和昏迷严重程度的一种方法[32]。本研究结果发现,2组治疗后NIHSS评分均较本组治疗前降低(P<0.05),GCS评分均较本组治疗前升高(P<0.05);治疗后治疗组NIHSS评分低于对照组(P<0.05),GCS评分高于对照组(P<0.05)。表明微创穿刺引流术联合中药保留灌肠治疗急性期HICH,能减轻患者脑水肿,促进神经功能恢复,从而改善预后。
综上所述,微创穿刺引流术联合中药保留灌肠治疗急性期HICH痰热腑实证,能起到抗炎、减轻神经功能损伤、改善术后症状、提高患者生活质量的作用,有较好的临床疗效,值得临床推广应用。

