胸腔镜辅助单孔与多孔肺段切除术治疗早期NSCLC的应用价值
李 焱, 陈 瑞, 夏春秋, 明志兵, 黄海涛
(1南通市第一人民医院心脏大血管外科, 江苏 南通 226006; 2南通大学医学院病理解剖学系, 江苏 南通 226019)
非小细胞肺癌(Non-small cell lung cancer,NSCLC)为临床多发恶性肿瘤疾病,其发病率约占肺癌总发病率的80%,且近年来其发病率持续增高,发病人群趋向年轻化,对患者身心健康威胁极大[1-2]。肺段切除术则是对病灶所处肺段予以解剖游离,游离、切断该段肺动静脉与支气管,不仅可实现解剖切除,且能确保肿瘤切缘范围充足,利于保留其他正常肺组织部分肺功能[3-4]。但临床关于单孔及多孔胸腔镜肺段切除术的治疗有效性及安全性尚存在一定争议,基于此,本研究选取南通市第一人民医院早期NSCLC患者92例进行分组研究,探讨胸腔镜下单孔与多孔肺段切除术对早期NSCLC患者代谢反应及心肺耐力的影响,旨在明确胸腔镜下单孔与多孔肺段切除术的应用价值。
1 资料与方法
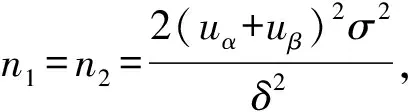
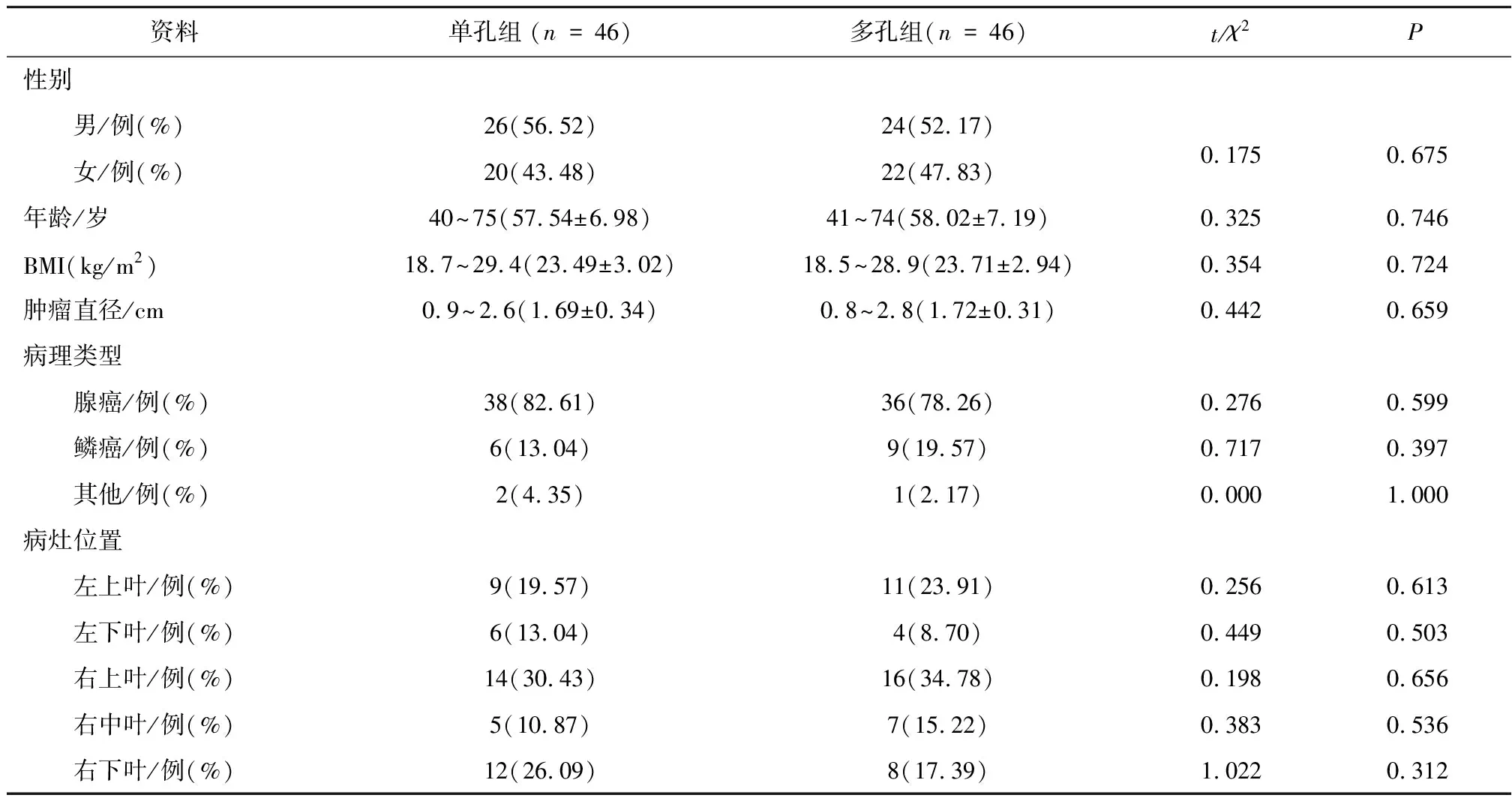
表1 两组一般资料比较
1.2 方法所有操作均由同一团队执行。(1)单孔组采取胸腔镜单孔肺段切除术:全身麻醉,双腔气管插管,协助患者取健侧折刀卧位,操作者站于患者腹侧,显示器处于患者头部,实施单侧肺通气,于腋前线第4肋间孔中放入弹性橡胶保护套作观察操作孔,放入胸腔镜与操作器械,参照术前胸部CT和肺结节三维重建对小结节位置予以重建,若肺结节定位存在难度,则实施超声磁导航支气管镜进行辅助定位,段门游离处理,分离肺段动脉,以丝线或缝合切割闭合器实施结扎切断,肺段内静脉游离处理,肺段间静脉予以保留,夹闭肺段支气管,通过纯氧鼓肺,待术侧全肺膨隆,打开气道,可见靶肺段膨胀,其余肺段则萎陷,以此明确肺段间裂界线,肺段间裂经缝合切割闭合器实施处理,切除靶肺段,肺段标本置于标本袋内取出,术中送检前哨淋巴结与肺小结节,针对冰冻病理检查结果提示淋巴结转移者实施纵隔淋巴结清扫等,常规搁置引流管。(2)多孔组采取胸腔镜多孔肺段切除术:双腔气管插管全身麻醉,协助患者取健侧折刀卧位,腋前线第4肋间孔中放入弹性橡胶保护套作主操作孔,于腋后线第9肋间作副操作孔(1 cm左右),腋中线第7肋间作1 cm左右胸腔镜观察孔,放入腔镜保护套或者硬质戳卡,肺段切除等相关处理措施同单孔组。
1.3 观察指标(1)两组围术期情况:手术时长、术中失血量、淋巴结清扫数目、引流管放置时间、引流量、住院时长。(2)两组术前及术后3 d代谢反应指标:抽取空腹静脉血4 mL,离心取上清液(3 000 r/min,10 min),采取全自动生化分析仪(迈瑞HBY-356型)经酶联免疫吸附法测定视黄醇结合蛋白(Retinol-binding protein,RBP)、转铁蛋白(Transferrin,TRF)、前白蛋白(Prealbumin,PA)。(3)两组术前及术后3 d心肺耐力[6]:6 min步行距离(6 min walking distance,6MWT)、疲劳指数、呼气峰流速(Peak expiratory velocity,PEF)、第1 s用力呼气容积(Forced expiratory volume 1 s,FEV1)。(4)两组并发症情况:气胸、肺部感染、肺不张、乳糜胸发生率。
2 结果
2.1 两组围术期情况比较两组手术时长、淋巴结清扫数目比较,差异无统计学意义(P>0.05),单孔组术中失血量、引流量少于多孔组,引流管放置时间、住院时长短于多孔组,差异有统计学意义(P<0.05)。见表2。
表2 两组围术期情况比较
2.2 两组代谢反应比较术前两组PA、TRF、RBP水平比较,差异无统计学意义(P>0.05),术后3 d两组PA、TRF、RBP水平较术前下降,但单孔组PA、TRF、RBP水平高于多孔组,差异有统计学意义(P<0.05)。见表3。
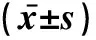
表3 两组代谢反应比较
2.3 两组心肺耐力比较术前两组6MWT、疲劳指数、PEF、FEV1水平比较,差异无统计学意义(P>0.05),术后3 d两组6MWT、PEF、FEV1较术前降低,疲劳指数较术前增高,但单孔组6MWT、PEF、FEV1高于多孔组,疲劳指数低于多孔组,差异有统计学意义(P<0.05)。见表4。
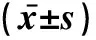
表4 两组心肺耐力比较
2.4 两组并发症比较单孔组并发症发生率(4.35%)低于多孔组(17.39%),差异有统计学意义(P<0.05)。见表5。
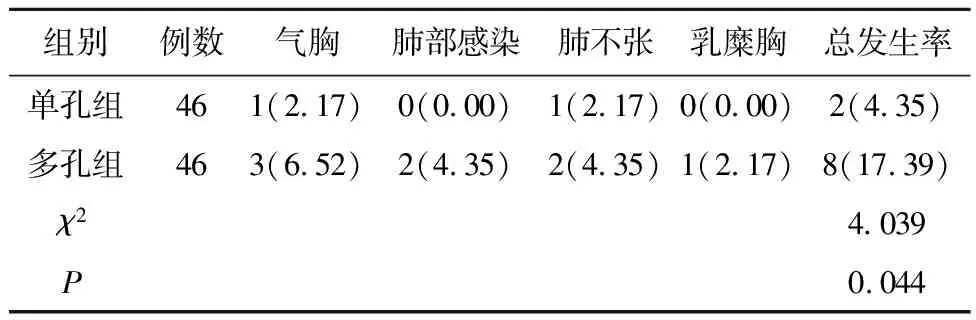
表5 两组并发症比较/例(%)
3 讨论
随着微创理念的普及与医疗技术的提升,胸腔镜技术逐渐成为NSCLC主要治疗方式,其不仅能避免开胸术式切口较大不利于术后机体功能康复的不足,而且可借助腔镜实施精准操作,最大程度地减少组织损伤[6-7]。肺段切除术为NSCLC常用微创术式,可兼顾肺功能保留及肿瘤切缘阴性,且相较于楔形切除术,其淋巴结清扫效果更佳,在确保治疗效果与肺叶切除术相当的基础上能最大程度保留患者肺功能[8-10]。
传统胸腔镜术式一般为三孔式,但随着临床医师及患者对微创手术要求的不断提高,为进一步减少手术创伤、缩短机体功能康复用时,临床提出单孔胸腔镜术式,其仅需作1个切口即可实施治疗操作,且术后可通过手术切口放置引流管,术后康复快[11-12]。本研究分别采取胸腔镜下单孔与多孔肺段切除术对南通市第一人民医院早期NSCLC患者实施干预,结果显示两组手术时长、淋巴结清扫数目差异无统计学意义,单孔组术中失血量、引流量少于多孔组,引流管放置时间、住院时长短于多孔组,且并发症发生率低于多孔组。与张建军等[13]研究结果一致,证实单孔及多孔肺段切除术用于早期NSCLC均具有可行性及有效性,但单孔肺段切除术利于减少创伤,可缩短术后康复用时,并减少并发症的发生。分析其原因主要如下:三孔肺段切除术具备便于助手配合、能多角度进行肺叶牵拉、显露清晰等优点,但治疗过程中需于观察孔内放置硬质戳卡便于出入腔镜,其可能会造成骨肋间骨膜、神经损伤、卡压,术后易发生急慢性疼痛,且副操作孔处于腋后线,该处对肋间神经损伤较严重,不利于机体功能康复[14]。同时,由于肺部存在较多肺动脉细支,若操作不当可造成大量肺组织损伤,而三孔术式切口较多,创伤面积较大,故术后更易发生肺不张及感染等并发症。单孔肺段切除术则可减少手术创伤及对肋间血管、神经产生的损伤,该术式可减少2处切口,且切口部位肌肉群相对较少、肋间隙大,可尽可能避免损伤出血,放置保护套还可有效撑开肋间,切口边缘和保护套边缘具备一定宽度,利于为扶镜等操作提供充足活动空间,以此减少手术器械对切口产生的损伤,并防止肿瘤播散,保证治疗有效性及安全性[15]。研究报道,单孔胸腔镜术式只需作1个小切口即能实施治疗操作,可经手术切口置入引流管,故利于减少手术创伤,缩短机体功能康复用时[16],与本研究结果相一致。且单孔胸腔镜术式术后美容效果更加满意。分析两组手术时长无差异的原因可能是单孔术式虽可减少2处切口操作,但操作空间小于三孔组,术中暴露受限,腔镜等均由单孔出入,器械间易相互干扰,无法充分显露术野,且反复交换或进出器械、器械操作与移动角度受限、腔镜与器械间互相遮挡等均会影响治疗操作。因此,临床可加强胸腔镜术式相关操作练习,提升操作熟练度,防止操作器械互相干扰,最大程度避免上述因素影响手术治疗进程。
手术操作属于一种应激源,侵袭性操作所致组织损伤可激活体内自我防御系统,引发神经体液、内分泌等代谢异常,而蛋白质作为体内重要的代谢物质,可参与诸多代谢活动。研究指出,PA、TRF及RBP可反映蛋白代谢状况,其不仅可反映机体营养状态,且可反映机体部分脏器代谢活动[17]。本研究结果显示,术后单孔组PA、TRF、RBP水平高于多孔组,且心肺耐力相关指标水平优于多孔组,进一步证实单孔肺段切除术治疗早期NSCLC具有较高价值,可减轻手术侵袭性操作所致代谢反应程度,有利于术后心肺耐力的康复。分析原因主要是:三孔术式中,背部副操作孔处肌肉层次较多、肋间隙较狭窄,可能会在一定程度上增加侵袭性操作时损伤神经及血管的风险,引起较强烈的代谢波动,不利于术后心肺耐力的康复;单孔术式则可避免上述不足,能减少切口,以此减少手术侵袭性操作所致创伤,并缓解手术治疗操作所引发的应激反应、代谢反应,且可保留更多肺组织,避免肺功能过多损伤,保证术后心肺耐力,对保证早期NSCLC患者术后康复效果具有积极意义。
综上所述,采取胸腔镜单孔及多孔肺段切除术治疗早期NSCLC均可取得良好效果,但单孔术式可减少失血量,对代谢状态及心肺耐力影响较小,利于机体功能及早康复,且可降低并发症发生风险。

