血管超声对静脉溶栓疗效影响因素的研究
王军杰 吕爱红 李兆妍
郑州市第一人民医院,河南 郑州 450000
随着人们生活方式的转变,脑血管病危险因素在人群中的比例提高,缺血性脑卒中发病率也因此逐年提高,因为疾病直接导致神经细胞坏死、功能缺损极易致残、致死,严重威胁人类健康。所幸医疗技术也在不断进展,近年来溶栓治疗和介入治疗在临床得到广泛应用为患者带来希望。时间窗内经静脉溶栓治疗不仅安全、简便,而且可使大部分患者显著收益,跻身一线治疗方法[1-2]。但静脉溶栓也有自身的局限性,如IVT后出血转化,部分患者无法在IVT治疗中获益等等。不断发展的影像学为进一步的研究和探索提供了可能。以往的研究表明,基于影像学表现选择溶栓治疗可能更合乎逻辑[3],因为基于影像学特征甄选出的患者不受到4.5 h的溶栓时间窗限制的情况下,仍有可能在IVT治疗后得到神经功能的恢复,从而获益。CDU可以使用二维模式直观呈现颈部血管的二维结构,使用彩色血流模式观察血管内血流充盈情况,使用频谱多普勒模式测量血管内血流的速度、方向,观察频谱形态,呈现血流声频特点,在颈部动脉狭窄和闭塞、溃疡性粥样硬化斑块的诊断上发挥着重要作用,又具有机器小巧方便、经济快捷、可实施床旁操作的优势。TCD检查使用高频探头穿过颅骨较薄区域、骨缝或天然孔洞,可以探测颅底Willis环结构,并通过调整探头的角度、位置、深度以及颈总动脉压迫试验的反应来识别血管,并通过Willis环上各血管的血流方向、颈总动脉压迫试验的反应来判定前交通动脉、后交通动脉是否存在及其发育情况,是否存在前交通动脉、后交通动脉以及颈内外动脉侧枝循环开放的情况。而且,通过TCD探查MCA各深度血流动力学变化可判别发生闭塞的节段。而CDU和TCD一体化检查能系统评估头颈部血管结构、血流动力学表现[4]。而TCD发泡试验是在颅内动脉双通道双深度微栓子检测的基础上发展出来的一项技术,系统调节至微栓子监测模式监测大脑中动脉深度范围,调暗背景血流信号后,将混血生理盐水和少量空气反复推压并弹丸式注入患者肘静脉。若30 s内出现来自肘静脉的气体微栓子信号,则判断心脏存在右向左分流(right-to-left shunt,RLS),静息状态下阴性的患者嘱被试行Valsalva动作重复上述试验来识别潜在型心脏RLS。本研究利用双频探头能同时发射不同频率超声波的优势,依据在不同频率中气体型和固体型两种类型微栓子强度的差异来区分气体型微栓子,精准判断心脏是否存在RLS[5]。而磁共振血管成像是在磁共振平扫图像的基础上后处理技术,抑制背景结构信号从而直观呈现血管结构、走行和空间结构特点的无创检查手段,目前广泛应用于评估颅内血管情况,在本研究中主要应用于声窗不穿透患者的血管结构辅助诊断。本研究旨在探讨CDU、TCD、TCD 发泡试验等观察到的影像学因素与静脉溶栓疗效间的相关性。
1 材料与方法
1.1研究对象2016-10—2019-10在接受静脉溶栓治疗的63例MCA闭塞的缺血性脑卒中患者,诊断明确,符合入组标准。其中,男35例(55.6%),女28例(44.4%),年龄39~78岁。本研究所有被试临床资料完整,TCD发泡试验、CDU及TCD检查结果齐全。
1.2研究方法
1.2.1 临床资料收集:(1)记录基本信息:年龄、性别等;(2)采集高血压、心梗等病史及临床资料,对患者进行NIHSS评分时间节点设置在溶栓前和溶栓后72 h,并按照IVT前后NIHSS评分变化分成2组:评分减少超过10分或评分不超过1的情况定义为“显著改善”;其他情况则定义为“未显著改善”。
1.2.2 影像学检查:在启动IVT时即对被试行首次TCD探查,24小时内对所有被试进行TCD发泡试验、TCD与CDU一体化联合检查。(1)两次TCD均使用DWL公司QL型彩色经颅多普勒血流仪,第一次TCD检查使用2.0 MHz探头经颞窗(颞窗不透声者经眼窗)探测MCA血流情况,按照TIBI对所有被试的MCA进行评分,TIBI分级为0或1级的患者纳入研究。第二次检查分别在颞窗和眼窗多深度连续观察MCA、大脑前动脉、大脑后动脉、眼动脉、颈内动脉虹吸段,记录所有血流动力学参数以及侧支循环代偿的情况。(2)TCD发泡试验在微栓子自动监测模式下双通道双深度检测MCA,深度分别设为46 mm、56 mm,取样容积设为8 mm,开启微栓子自动存图模式,固定调整头架至图像清晰;抽取生理盐水9 mL与洁净空气1 mL,混入自体血液后反复推注制成含有微气泡的造影剂并快速注入患者肘静脉,观察30 s有效时间内大脑中动脉深度内是否有微栓子信号,并利用双频探头同时发射不同频率超声波的优势分析筛选出气体型微栓子。静息状态下未发现气体型微栓子的患者行Valsalva动作重复试验诊断是否存在潜在型RLS。(3)CDU检查使用HIVISION公司Ascendus彩色多普勒超声诊断仪,切换二维模式、彩色血流、频谱多普勒模式,分别探查被试的双侧颈总动脉、颈内动脉、颈外动脉及无名动脉的横断面和纵断面,通过血管结构,内膜厚度,斑块的形态,大小和回声特点,血流充盈情况,血流动力学参数等信息判断是否存在颈动脉重度狭窄或闭塞以及溃疡性斑块。
1.3统计学分析统计学分析使用统计学软件SPSS 19.0,检验水准P<0.05。对显著改善及未显著改善2组患者的年龄、血压、发病时间窗等计量变量资料使用t检验分析,对MCA血流分级、颈动脉溃疡性斑块、颈动脉病变、侧支循环的建立等计数资料进行列联表检验或Fisher精确概率检验,分析显著改善组及未显著改善组患者在诸因素的差别有无统计学意义。将单因素分析中P<0.1的项目纳入多因素Logistic回归分析,判断是否为IVT治疗后“显著改善”的独立预测因素。
2 结果
2.12组一般资料比较根据NIHSS评分评价被试是否“显著改善”,并将其分为显著改善组(38例)和未显著改善组(25例),其中有2例症状性脑出血发生在未显著改善组。由表1可见,2组在年龄、性别、吸烟史、既往慢性疾病病史、基线NIHSS评分、入院时舒张压、收缩压、血糖、颈内动脉病变、MCA闭塞位置、TIBI血流分级、软脑膜侧支代偿、发病时间方面的差异无统计学意义(P>0.05)。2组在房颤、侧支循环、溃疡性斑块、RLS等几个方面的差异有统计学意义(P<0.05)。
2.2静脉溶栓疗效相关的多变量Logistic分析分析处理与IVT疗效相关的单变量分析中P<0.1的几个变量,其多因素Logistic回归结果见表2,有两个与IVT治疗后显著改善相关的独立预测因素(P<0.05),即侧支循环建立和心脏右向左分流。
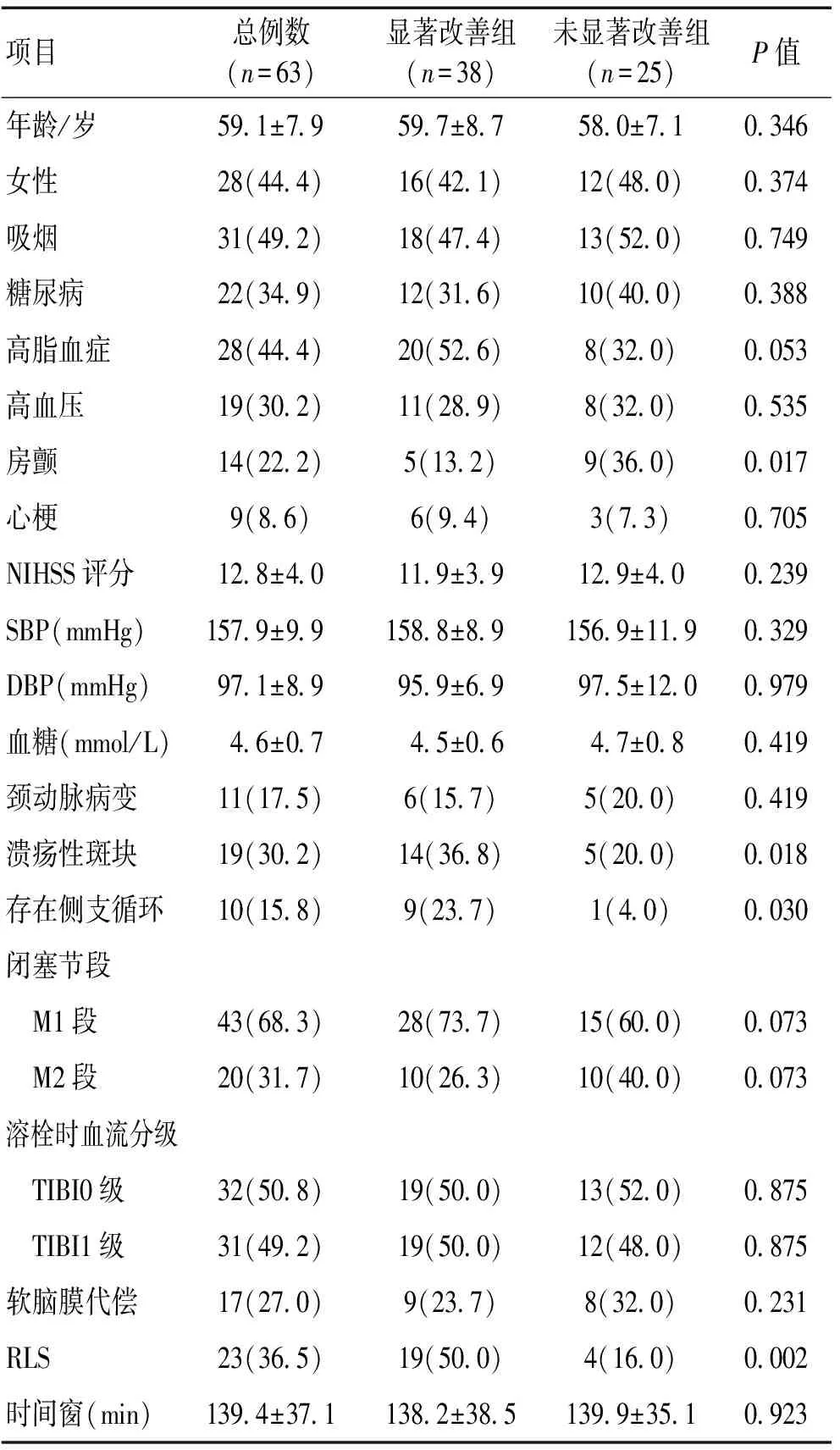
表1 2组一般资料比较 [n(%)]
注:DBP(舒张压),SBP(收缩压),TIBI(脑缺血溶栓血流分级),RLS(右向左分流)

表2 与静脉溶栓疗效相关的多变量Logistic分析
3 讨论
在缺血性脑卒中的急性期超急性期进行溶栓治疗,其安全性和疗效深受临床医师和患者家属的广泛认可,成为一线治疗手段[6]。缺血性脑卒中发生后,动脉供血区脑血流供应下降,血液灌注障碍导致部分神经细胞处于依然存活但正常功能丧失的特殊状态,而静脉溶栓的作用机制就是静脉内使用rt-PA溶解血凝块,促进“缺血半暗带”区域内特殊状态的神经细胞的供血供氧得到迅速恢复,改善神经细胞的代谢恢复和生理功能好转[7-8]。
在本研究中,TCD发泡试验共发现有23例有不同程度的心脏RLS。TCD发泡试验中调暗了背景图像,因此可使微栓子信号强度显著突出于图像背景,而气体型微栓子信号强度也强于相同背景下的固体型微栓子信号,气栓不仅强度高,而且时程短,单向和有高调噼啪声,蓝色箭头标注的气栓可识别性强(见图1)。研究表明,静脉溶栓的疗效可能取决于血栓中蛋白的相对含量[9]。因此相对于富含血小板的血栓,纤维蛋白含量较高的血栓可能更易于被溶解。本研究结果显示存在心脏RLS与IVT治疗后显著改善相关,一方面原因可能是存在RLS的患者的栓塞是来自深静脉系统的富含纤维蛋白的血栓;另一方面的原因是心脏的RLS口径较小,只有血栓体积比较小才能够轻易进入动脉系统,因而其溶解的难度相对小。因此,心脏存在RLS的患者更容易在IVT治疗中获得较为理想的疗效,更好地恢复神经功能。通过分析缺血性脑卒中患者的临床疗效,KIMURA等[10]发现唯一与显著改善相关的独立因素是心脏存在右向左分流。TCD发泡试验评估心脏RLS,在准确性和特异性上都比较理想,有助于预判临床预后。
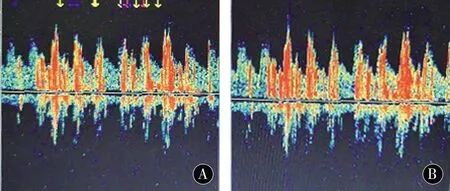
图1 气体型微栓子
在缺血性脑卒中患者中常常存在脑血管病危险因素,因而也常伴有颈部动脉斑块甚至颈部动脉的狭窄及闭塞[11-12]。作为颅内主要动脉的上游供血动脉,颈内动脉血流灌注障碍常常引发短暂性脑缺血发作或者缺血性脑卒中[13-14]。但有些患者即使颈内动脉出现重度狭窄甚至闭塞,但无显著的临床症状,这是由于这部分患者存在良好的侧支循环代偿,供血区的血流灌注基本正常[15]。而当侧支循环存在发育不良或者缺如时,其供血区脑组织发生缺血缺氧会导致患者出现短暂性脑缺血发作或缺血性脑卒中[16-17]。侧支代偿程度的差异导致临床表现呈现显著个体化差异。本研究中,颈动脉溃疡性斑块、颅内侧支循环、RLS这三者都与缺血性脑卒中患者IVT治疗的疗效存在一定联系;多因素回归分析的结果则证明与IVT治疗后显著改善相关的是颅内侧支循环建立情况和心脏RLS,二者均为其独立影响因素(P<0.05),本研究中对这两个因素的评估使用的是TCD及其发泡试验,这说明TCD及其发泡试验在预测IVT治疗效果上具有一定价值[18]。通过对MCA闭塞的急性缺血性脑卒中患者给予连续TCD超声治疗1 h,DWEDAR等[19-20]发现超声可以协助溶栓治疗,从而改善患者的临床预后。通过系统评估侧支循环代偿状态和IVT治疗患者的预后,WUFUER 等[21]发现侧支循环代偿良好的患者通常梗死体积较小,症状性颅内出血发生率较低,病死率较低。因此,良好的侧支循环代偿常常意味着更高的再通率和更加理想的预后[22]。在IVT治疗同时进行TCD发泡试验诊断心脏右向左分流是安全的,甚至可以改善静脉溶栓的效果[23-24]。TCD是判断颅内动脉的侧支循环代偿情况的理想工具,因此在为急性缺血性脑卒中患者选择IVT治疗方案的过程中,尽早进行TCD评估有助于个性化治疗方案的选择[25-26]。
血管超声检查便于床旁操作,不会对同时进行其他的诊疗过程造成影响。在缺血性脑卒中患者发病早期简化流程,施行血管超声检查快速获得目标血管影像学和血流动力学资料,有助于预测患者IVT治疗的预后。因此,血管超声可以作为急性缺血性脑卒中患者选择制定个性化治疗方案的辅助手段,协助临床医生降低缺血性脑卒中给患者的风险和痛苦。

