超声与胎儿MRI对胎儿脊髓神经管畸形的产前检出率比较
高 干,尚爱加,孙梦纯,陶本章,白少聪,陈艳艳,汪龙霞
1 解放军总医院第一医学中心 神经外科,北京 100853;2 解放军第960医院泰安院区 神经外科,山东泰安 271000;3 解放军总医院第一医学中心 超声科,北京 100853
神经管畸形(neural tube defects,NTDs)又称神经管缺陷,是在胚胎发育早期由于各种因素导致神经管闭合不全引起的严重先天性畸形[1]。神经管是指胎儿的中枢神经系统,包括颅脑神经管畸形和脊髓神经管畸形。其中脊髓神经管畸形又包括开放性脊柱裂和闭合性脊柱裂两大类。开放性脊柱裂包括脊膜膨出、脊髓脊膜膨出、脊髓外露;闭合性脊柱裂包括单纯型脊髓拴系、脂肪瘤型脊髓拴系、脂肪瘤脊髓脊膜膨出、脊髓纵裂畸形等。近年来产前超声和胎儿磁共振成像技术取得了持续的进步,这些技术能够在胎儿期对脊髓神经管畸形作出早期诊断及预后评估。为提高脊髓神经管畸形的产前诊出率及降低重度脊髓神经管畸形患儿的出生率提供有力支持。本文以胎儿出生后核磁共振(magnetic resonance imaging,MRI)为标准,分别对产前超声及胎儿MRI的产前检出率进行分析,明确两种检查手段的准确性。
资料与方法
1资料 收集2018年8月-2020年8月解放军总医院第一医学中心神经外科门诊接诊的产前超声检查怀疑脊髓神经管畸形的胎儿病例资料。所有病例在超声检查后72 h内行胎儿MRI检查。本研究符合《赫尔辛基宣言》的要求,所有家属均知情同意并签署知情同意书。
2产前超声检查 使用美国GE公司的LOGIQ9型和Voluson E8型超声仪,3.5~5.0 hz凸阵探头扫探[2-3]。通过观察胎儿椎板闭合情况、脊髓圆锥的位置形态、椎管形态、脊髓圆锥末端与椎管的关系等来判定胎儿是否存在脊髓神经管畸形。
3胎儿MRI检查 使用Siemens spectra 3.0T核磁成像仪,6通道相控阵表面线圈,屏气扫描,层厚3~5mm,层间距0~30mm,视野380mm×380mm,1次激励,T2加权成像采用半傅立叶单激励快速自旋回波序列(half-Fourier acquisition single-shot turbo spin echo,HASTE)及真实稳态进动快速成像(true fast imaging with steady precession,True FISP)序列,T1加权的三维扰相GRE,西门子公司称为“容积内插体部检查”(volume interpolated body examination,VIBE);均行冠状位、矢状位及轴位3个平面扫描。HASTE:重复时间(repetition time,TR) 1 200ms,恢复时间(echo time,TE) 98ms,翻转角(flip angle,FA) 120°;矩阵256×256;每次屏气17~20 s。True FISP:TR 486.77ms,TE 1.54ms,FA 52°;矩阵256×256;每次屏气20 s。VIBE:TR 3.86ms,TE 1.36ms,FA 9.0°;每次屏气16 s[2,4-5]。通过观察胎儿脊髓圆锥的位置、形态,椎管内肿物的大小、形态、与脊髓圆锥的关系,脊髓、神经的走行等方面明确胎儿是否存在脊髓神经管畸形。
4分析方法 随访记录妊娠过程及结果。选取出生胎儿进行分析。出生后1个月内行新生儿MRI检查,并以出生后MRI检查结果为标准,比较超声与胎儿MRI对胎儿脊髓神经管畸形的产前检出率。此工作由神经外科、影像科、超声科各一名资深经验丰富的医师共同完成。
5统计学方法 使用SPSS26.0软件进行统计学分析。因样本量<40,故应用四格表的Fisher确切概率法分析超声及胎儿MRI对不同类型脊髓神经管畸形检出率的差异。P<0.05为差异有统计学意义。
结 果
1孕妇及胎儿一般资料 纳入产前超声检查怀疑脊髓神经管畸形的胎儿35例,均为单胎妊娠。孕妇年龄21~42岁,平均28岁。胎龄20~37周,平均28周。随访过程中29例选择继续妊娠,6例选择引产。截至2020年11月已出生胎儿24例,5例未出生胎儿继续随访中。6例终止妊娠的胎儿产前超声及胎儿核磁显示1例脊膜膨出,2例脊髓脊膜膨出(图1),3例脂肪瘤型脊髓拴系(图2),因家属拒绝胎儿尸检,故未证实。

图1 1例患有脊髓脊膜膨出的胎儿A:超声示骶尾部显性脊柱裂,脊髓圆锥低位,骶尾部囊性低回声;B、C、D:胎儿核磁示骶尾部脊髓脊膜膨出Fig.1 A fetus with myelomeningoceleA: Ultrasonography shows lower conus medulla, dominant spina bifida and cystic hypoecho in the sacral vertebra; B, C, D: Fetal MRI shows meningomyelocele in the sacral vertebra

图2 1例患有脂肪瘤型脊髓拴系胎儿A:超声示胎儿存在脊髓圆锥低位,腰骶椎管内团块状高回声影;B、C:胎儿核磁示胎儿存在脊髓圆锥低位,腰骶椎管内脂肪瘤Fig.2 A fetus with intraspinal lipomaA: Ultrasonography reveals the presence of the lower conus medulla and lumbosacral vertebral mass hyperechoic shadows; B, C: Fetal MRI reveals the presence of lower conus medullary and lumbosacral spinal lipoma in the fetus
2新生儿MRI诊断结果(金标准) 24例胎儿出生后磁共振显示有脊柱裂17例,脂肪瘤型脊髓拴系12例,单纯型脊髓拴系6例,先天性皮毛窦4例,皮肤包块4例,脂肪瘤脊髓脊膜膨出2例,椎管内囊肿2例,脊髓纵裂畸形1例,骶尾部畸胎瘤1例。
3产前超声及胎儿MRI对不同类型脊髓神经管畸形检出率比较 产前超声及胎儿MRI对胎儿脊柱裂产前检出率分别为64.7%(11/17)、41.1%(7/17),差异较大,说明产前超声对胎儿脊柱裂的诊断更具优势;产前超声及胎儿MRI对胎儿脂肪瘤型脊髓拴系的检出率分别为58.3%(7/12)、75%(9/12),差异较大,说明胎儿MRI对胎儿脂肪瘤型脊髓拴系的诊断更具优势;产前超声及胎儿MRI对胎儿单纯型脊髓拴系的检出率分别为66.7%(4/6)、83.3%(5/6),说明胎儿MRI对胎儿单纯型脊髓拴系的诊断更具优势;但以上所有组间差异均无统计学意义(P均>0.05,表1)。由于样本量有限,在此仅针对脊柱裂、脂肪瘤型脊髓拴系、单纯型脊髓拴系作出统计学分析。
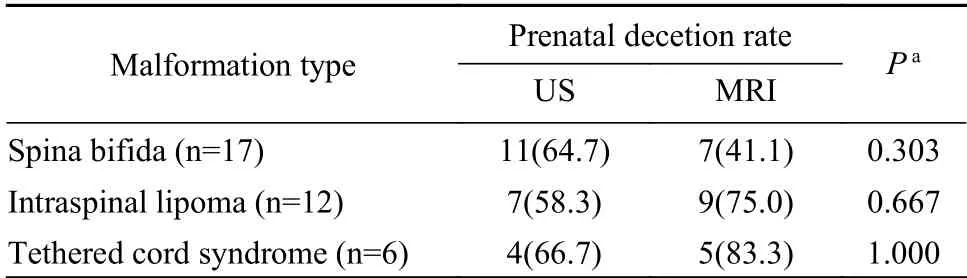
表1 产前超声与胎儿MRI对不同类型脊髓神经管畸形的检出率比较(n,%)Tab. 1 Comparison of detection rates between prenatal ultrasound and fetal MRI in different types of spinal neural tube malformations (n,%)
4典型病例1)1例患有脊髓脊膜膨出并已经引产的胎儿。其母亲在孕30周超声检查时见胎儿存在骶尾部显性脊柱裂;脊髓圆锥低位;骶尾部囊性低回声,内有条索样结构与囊壁及脊髓圆锥相连(图1A)。孕30周胎儿MRI检查,矢状位相可见胎儿骶尾部显性脊柱裂;脊髓圆锥低位;骶尾部有一高信号团块影自脊柱裂处向外膨出,系脊膜膨出(图1B)。冠状位相可见胎儿骶尾部高信号影内有条索状低信号影走行,系脊髓及神经,因此考虑此例为脊髓脊膜膨出(图1C)。轴位相可见胎儿脊髓、脊膜自脊柱裂处膨出明显(图1D)。2)1例患有脂肪瘤型脊髓拴系并已经引产的胎儿。其母亲在孕29周超声检查时见胎儿存在脊髓圆锥低位;椎管内团块状高回声影(图2A)。孕29周胎儿MRI,矢状位相可见胎儿脊髓圆锥低位;脊髓圆锥末端腰骶椎管内可见略高信号团块影,系脂肪瘤型脊髓拴系(图2B)。轴位相可见胎儿脊髓圆锥末端膨大、增粗,并与椎管后缘相连,系脂肪瘤增生占据椎管空间(图2C)。3)1例28岁首次妊娠的孕妇,在孕32周时产前超声检查时发现胎儿脊髓圆锥末端低,达骶尾段(图3A)。进一步行胎儿MRI检查,矢状位相发现胎儿脊髓圆锥末端大约位于S3水平(图3B)。出生后20 d,新生儿腰骶椎MRI检查,证实了患儿存在脊髓圆锥低位,系单纯型脊髓拴系(图3C)。

图3 1例单纯型脊髓拴系胎儿A:超声示胎儿脊髓圆锥低位;B:胎儿核磁示脊髓圆锥低位;C:腰骶椎核磁证实了新生儿存在单纯型脊髓拴系Fig.3 A fetus with tethered cord syndromeA: Ultrasonography shows the lower conus medullaris; B: Fetal MRI shows the lower conus medullaris; C: Lumbosacral MRI confirms the presence of a tethered cord syndrome in the newborn
讨 论
脊髓神经管畸形的发病率较高,产前早期诊断是一项重大的课题。笔者认为,产前影像学检查对脊髓神经管畸形的意义体现在:1)能提高脊髓神经管畸形产前诊出率;2)能降低轻度脊髓神经管畸形患儿的流产率;3)能降低中、重度脊髓神经管畸形患儿的出生率;4)可帮助临床医生为继续妊娠胎儿制订合理手术时机;5)能为神经管闭合不全宫内手术治疗提供术前指导[3,5-7]。
目前产前超声检查仍然是胎儿脊髓神经管畸形的首选筛查方法[8]。其优点在于经济、安全,并且可以动态观察。随着超声技术及仪器分辨率不断发展提高,产前超声检查能筛查出越来越多存在先天性脊髓神经管畸形的胎儿,是孕早期胎儿畸形的主要检查方法。同时,产前超声仍存在局限性:1)超声检查的空间分辨率及组织分辨率相对较低;2)当羊水过少、孕妇体质肥胖、胎儿体位不正、妊娠晚期、孕妇腹部存在瘢痕、胎儿骨骼遮挡等因素存在时,其成像质量不理想[3-5];3)多数超声科及产科医生对脊髓神经管畸形预后评估把握不准确,导致众多预后良好的轻度脊髓神经管畸形胎儿被迫流产;同时,有些预后较差的重度脊髓神经管畸形胎儿出生,为家庭及社会带来负担。
胎儿MRI的研究起始于1983年[9]。起初,由于技术限制,MRI的图像采集时间较长,导致胎儿MRI的适应证很少[10-11]。近年来,扫描时间和信噪比得到了改进,扫描时间明显缩短,减少了胎动引起伪影的影响[6]。笔者总结胎儿MRI优点如下:1)可以提供出色的软组织分辨率[2],与超声相比,能够获得更多的数据;2)可以在矢状位、冠状位、轴位多方位切片扫描,能够更清晰地显示组织间关系;3)视野大,可以显示胎儿的全貌,对胎儿做出整体分析;4)具有极高的空间分辨率,能够显示小结构和小器官。同时,它也存在一些局限性:1)安全性是相对的,目前虽然全世界没有任何一项研究表明胎儿期行核磁共振检查会对胎儿产生不利影响,但众多专家还是建议在胎儿18周以后开始检查[4,10,12];2)图像采集时间相对较长,并且空间比较密闭,检查过程可能会导致孕妇出现不适[8,11];3)费用较高,不适于筛查;4)目前胎儿MRI未广泛开展,对影像科医生的图像采集技术及临床医生的阅片技术要求较高。
本研究结果表示,产前超声对脊柱裂的诊断比胎儿MRI更有优势,这与Blaicher等[13]的研究结果相符。分析原因:1)MRI对骨质显影欠清晰;2)超声对胎儿脊柱骨化中心的显影较清楚[14]。因此我们进一步推测产前超声对Ⅰ型脊髓纵裂畸形的显影比胎儿MRI更有优势,这需要后期继续收集病例来验证[15]。对于胎儿脂肪瘤型脊髓拴系的产前诊断,胎儿MRI比产前超声更有优势。原因在于:1)胎儿椎板等骨骼的遮挡对超声获取椎管内信息有一定影响[7];2)胎儿核磁具有更高的空间分辨率,且能够多方位扫描,对椎管内实性肿物的大小、形态、位置及其与脊髓神经的关系等显影更清晰[16]。对于胎儿单纯型脊髓拴系的产前诊断,胎儿核磁更具优势。我们阅读患者影像学资料时发现,胎儿MRI能够更直观地显示脊髓圆锥的形态及位置。笔者根据阅读影像学资料的经验总结以下心得:1)产前超声对脊柱裂及脊髓纵裂畸形等骨性异常显影更清晰;2)产前超声对胎儿脊膜膨出、椎管内囊肿等囊性结构显影更清晰;3)产前超声对皮肤软组织肿物及先天性皮毛窦显影更清晰;4)胎儿MRI对脊髓、神经显影更清晰,对鉴别胎儿脊膜膨出及脊髓脊膜膨出意义重大[17];5)胎儿MRI对椎管内实性肿物的大小、形态、位置及其与脊髓神经的关系等显影更清晰;6)胎儿MRI能够较为清晰地显示脊髓神经基板与脂肪瘤的界面,对明确脊髓拴系的类型和严重程度更有优势;7)胎儿MRI能够更直观地显示脊髓圆锥的形态及位置;8)胎儿MRI对椎管的形态显影更清晰。因此,产前超声与胎儿核磁优势互补。
本研究存在以下不足:1)样本量有限导致说服力不足,所有组间差异均源于两组数据较大的差值(接近20%),但差异并无统计学意义,下一步我们会继续扩大样本量加以论证;2)胎儿MRI是在产前超声怀疑阳性时的进一步检查,对实际检出率有一定影响。
总之,产前超声检查和胎儿MRI为临床医生提供了妊娠早期发现脊髓神经管畸形的有效工具。虽然产前超声检查仍然是胎儿筛查的首选方法,但胎儿MRI成像对多数脊髓神经管畸形的产前诊断及预后评估具有很高的价值和很好的适用性,是产前超声的重要补充方法[3]。产前影像检查的快速发展,提高了胎儿成像的质量,同时妇产科、超声科、影像科、新生儿科、神经外科等多学科的讨论与合作更加重要[2,10]。

