支气管镜联合药物治疗对支原体感染大叶性肺炎患儿疗效及血清IL-17和25(OH)D3水平的影响
李 伟,曹 丽,马统帅,韩 博,刘春梅,张邵军*
(1 商丘市第一人民医院(徐州医科大学商丘临床学院)小儿内科,商丘 476000;2 商丘医学高等专科学校,商丘 476100)
支原体肺炎是肺炎支原体引起的急性呼吸道感染伴肺炎,是社区获得性肺炎的常见类型,尤其以学龄前儿童发病率高,其比例可高达社区获得性肺炎的50%[1]。随着生活污染的不断加重,以及群居生活环境的不断变化,使得儿童支原体肺炎的发病率不断升高。其中,部分患儿可合并耐药支原体感染,导致患儿难治性肺炎支原体肺炎的发生[2]。患儿肺部合并大叶性实质性浸润以及合并淋巴结肿大,是难治性支原体感染的重要临床特征,也是难治性支原体感染的治疗难点[3]。随着内镜技术的不断进步,支气管镜在临床应用广泛,并且在肺炎的治疗中取得了理想的效果。有学者尝试将支气管镜检查应用于儿童肺炎的诊治中,并获得了一定的成果[4]。关于支气管镜是否适用于儿童支原体感染大叶性肺炎,目前尚无定论。为此,笔者将支气管镜联合药物治疗用于儿童支原体感染大叶性肺炎的治疗中,探究其对患儿疗效及血清白介素-17(IL-17)和25羟基维生素D3[25(OH)D3]水平的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取本院自2018年9月~2019年9月收治的支原体感染大叶性肺炎患儿85例为研究对象,采用随机数字表法分为观察组(n=43)和对照组(n=42)。两组患儿性别、年龄、体重、肺炎分期等一般资料比较无统计学差异(P>0.05),具有可比性(见表1)。本研究经本院伦理委员会批准(伦理批件号:zsh233231172),患儿家属知情并签署知情同意书。
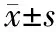
表1 两组患儿一般资料比较
纳入标准:① 于本院儿科住院治疗并依据《内科学》诊断标准[4],确诊为支原体感染大叶性肺炎者。② 入院前未服用过糖皮质激素以及免疫抑制剂类药物者。③ 患儿年龄在5~10岁之间。④ 无严重心血管功能障碍者。⑤ 未合并其他肺部解剖异常疾病者。
排除标准:① 合并支气管哮喘者。② 家属不同意纤维支气管镜诊疗者。③ 对本研究所用药物过敏者。④ 不遵医嘱者。
1.2 治疗方法
对照组患儿给予常规治疗,包括糖皮质激素的雾化吸入、β2受体激动剂以及止咳糖浆的使用等。日常护理时注意呼吸道隔离,为患儿制定作息表,使患儿得到充分休息。支原体肺炎引起的大叶性肺炎患儿常合并发热等症状,会加速患儿代谢,应注意充足水分及营养供给。值得注意的是,退热忌用水杨酸类药物,以防止溶血的发生。根据患者具体情况(耐受程度及症状)选用合适的解热镇痛药,如对乙酰氨基酚、卡巴匹林钙、赖氨匹林、柴胡等,高热时辅以物理降温;支原体肺炎患儿常合并咳嗽、咳痰,应注意化痰止咳治疗;清除鼻内分泌物,保持呼吸道通畅,必要时可雾化吸入治疗;抗生素治疗选用阿奇霉素注射液[江苏吴中医药集团有限公司苏州制药厂,国药准字H20010606,规格2.5 ml∶0.25 g(按C38H72N2O12计)]静脉滴注10 mg/kg,治疗5天后改用阿奇霉素片[辉瑞制药有限公司,国药准字H10960168,规格0.5 g(50万单位)]口服10 mg/kg,每日用量不得超过500 mg。本研究中用药7天为一个疗程,若7天后患儿症状无好转,则继续服用一个疗程。若期间出现严重不良反应,立即停药并对症治疗,同时考虑替代药物的介入治疗。观察组患儿在对照组基础上给予支气管镜治疗:所有患儿均进行全身麻醉,麻醉诱导并给予盐酸利多卡因注射液(中国大冢制药有限公司,国药准字H20065388,规格10 ml∶0.2 g)喷洒鼻腔和口腔局部,置入特殊结构喉罩,经侧孔进行支气管镜检查。按照解剖部位及进入顺序依次检查鼻咽部、会厌、声门、气管、支气管等结构是否存在异常及病变。对比术前胸片,对可疑病变部位进行着重观察。部分患者病变支气管可能存在炎症及大量分泌物,影响了患儿的肺功能。取活检后进入病变支气管段或者亚段开口,对其进行灌洗。术中吸氧并监测心率、呼吸、血压及经皮血氧饱和度。观察并统计两组患儿一般资料(包括性别、年龄、体重、肺炎分期等),治疗前、治疗后7、14和21天咳嗽症状评分,恢复时间、疗效以及治疗前、治疗后7和14天血清IL-17水平和25(OH)D3水平。实验室检查:采清晨空腹肘前正中静脉血,保存于试管内送检。采用化学发光法检测血清25(OH)D3水平。采用酶联免疫法检测血清IL-17水平。支气管镜为ABF-3纤维支气管镜(上海三崴医疗设备有限公司)。
1.3 评价标准
支原体感染大叶性肺炎的诊断标准[5]:① 社区发病。② 肺炎相关临床表现:新近出现的咳嗽、咳痰或原有呼吸道疾病症状加重;伴或不伴脓痰、胸痛、呼吸困难及咯血;发热;肺实变体征和/或闻及湿性啰音;外周血白细胞>10×109/L或<4×109/L,伴或不伴细胞核左移;磨玻璃影或间质性改变,伴或不伴胸腔积。③ 胸部影像学检查显示新出现的斑片状浸润影、叶或段实变影。符合①~③中任意1项,除外肺结核、肺部肿瘤、非感染性肺间质性疾病、肺水肿、肺不张、肺栓塞肺嗜酸粒细胞浸润症及肺血管炎等疾病,并确认支原体感染后,即可建立临床诊断。
咳嗽症状评分[5]:在清晨和睡前,根据咳嗽症状评分标准评价咳嗽状态。无咳嗽症状计0分;偶尔咳嗽但不会影响日常生活计1分;经常咳嗽且伴有其他不适计2分;频繁咳嗽且剧烈、对生活有一定影响计3分。疗效评价标准[6]:① 治愈:肺部啰音消失,无咳嗽、咳痰、发热等症状,X线片显示病灶完全吸收。② 好转:湿啰音、咳痰、咳嗽、咳痰、发热等症状减轻,X线片显示病灶缩小。③ 无效:咳嗽、咳痰、发热等感染症状和X线片未见好转。④ 加重:患儿肺炎相关临床症状加重。总有效率=(治愈+显效)/总人数。
1.4 统计学方法
2 结果
2.1 治疗前后咳嗽症状评分比较
治疗前,两组患儿咳嗽症状评分无统计学差异(P>0.05);治疗后,两组患儿咳嗽症状评分均降低(P<0.05),且治疗后7、14和21天观察组患儿咳嗽症状评分低于对照组,具有统计学差异(P<0.05)。见表2。
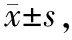
表2 两组患儿咳嗽症状评分比较 分
与治疗前比较,a:P<0.05;与对照组相比,b:P<0.05
2.2 恢复时间比较
两组患儿退热时间、胸片恢复时间、住院时间比较具有统计学差异(P<0.05);观察组患儿退热时间、胸片恢复时间、住院时间短于对照组(P<0.05)。见表3。
2.3 疗效比较
两组患儿疗效比较具有统计学差异(U=11.24,P=0.003);观察组患儿总有效率(93.02%)高于对照组(73.81%),具有统计学差异(χ2=8.34,P=0.012)。见表4。
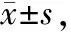
表3 两组患儿恢复时间比较 天
与对照组相比,a:P<0.05
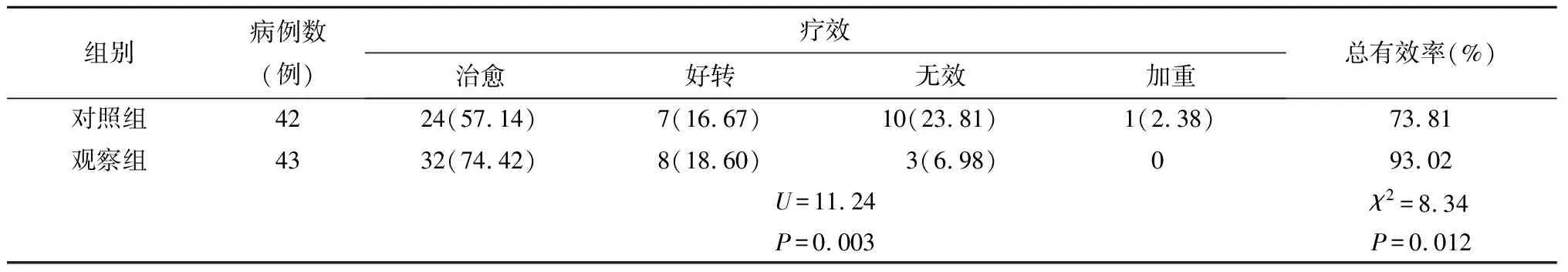
表4 两组患儿疗效比较 n(%)
2.4 血清IL-17水平比较
治疗前,两组患儿血清IL-17水平比较无统计学差异(P>0.05);治疗后,两组患儿血清IL-17水平降低(P<0.05),且治疗后7和14天观察组患儿血清IL-17水平低于对照组(P<0.05)。见表5。
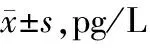
表5 两组患儿血清IL-17水平比较
与治疗前相比,a:P<0.05;与对照组相比,b:P<0.05
2.5 血清25(OH)D3水平比较
治疗前,两组患儿血清25(OH)D3比较无统计学差异;治疗后,两组患儿血清25(OH)D3均升高(P<0.05),且观察组患儿治疗后7和14天血清25(OH)D3水平高于对照组(P<0.05)。见表6。
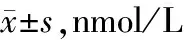
表6 两组患儿血清25(OH)D3水平比较
与治疗前相比,a:P<0.05;与对照组相比,b:P<0.05
3 讨论
支原体肺炎是临床常见肺炎类型,也是小儿社区获得性肺炎的主要类型。作为急性肺部炎症,其主要表现为干咳及发热。支原体肺炎的病理改变以间质性肺炎为主,有时并发症为支气管肺炎,称为原发性非典型性肺炎[7]。多数支原体肺炎患儿预后较好,但是也有部分患儿合并重症肺炎,严重影响患儿生活质量及健康。大叶性肺炎是病原菌感染引起的一个肺叶或一个肺段范围内的肺泡炎,支原体感染后通过变态反应使肺泡壁毛细血管通透性增强,浆液及纤维素渗出,富含蛋白质的渗出物中细菌迅速繁殖,并通过肺泡间孔或细支气管向邻近肺组织蔓延,波及一个肺段或整个肺叶[8]。因此,对于支原体感染大叶性肺炎患儿而言,及时清除肺泡的渗出及改善其炎症反应在肺炎治疗中尤为重要。随着支气管镜技术的不断发展,支气管镜诊疗技术在临床不断开展,并成功应用于小儿肺炎的诊治中,获得了较理想的效果。
IL-17是T细胞诱导的炎症反应的早期启动因子,可以通过促进释放前炎性细胞因子来放大炎症反应。IL-17与受体结合后,可通过丝裂原活化蛋白激酶(mitogen-activated protein kinase,MAPK)途径和核转录因子(NF-kB)途径发挥其生物学作用[9]。辅助性T细胞17(Th17)能够分泌产生IL-17A、IL-17F、IL-6以及肿瘤坏死因子-α(TNF-α)等,这些细胞因子可以集体动员、募集及活化中性粒细胞[10]。Th17细胞产生的IL-17能有效介导中性粒细胞动员的兴奋过程,从而有效介导了组织的炎症反应。有研究发现[11],支原体肺炎患儿感染期间,IL-17水平升高,可能与大叶性肺炎患儿病情发生发展相关。25(OH)D3是人体重要的脂溶性维生素,对于骨骼发展及钙离子的吸收具有重要作用。近年来有研究发现[12],支气管肺炎患儿25(OH)D3水平降低,且与患儿预后密切相关,提示可能与其调节巨噬细胞的分化及T淋巴细胞的表达有关。由此笔者将其纳入支原体感染大叶性肺炎患儿疗效的评价指标。
本研究中,观察组患儿退热时间、胸片恢复时间以及住院时间短于对照组(P<0.05)。结果表明,支气管镜联合药物治疗能有效加快支原体感染大叶性肺炎患儿症状消退,减少患儿住院时间。Elkolaly等[13]也在研究中得出相似结论,提示可能与支气管镜治疗深入支气管、针对支气管病变以及肺泡渗出进行有效冲洗及治疗有关,且提示有助于支气管炎症的消退。治疗后两组患儿咳嗽症状评分均降低(P<0.05),治疗后7、14和21天观察组患儿咳嗽症状评分低于对照组(P<0.05);观察组患儿总有效率高于对照组(P<0.05)。结果表明,支气管镜联合药物治疗能有效提高支原体感染大叶性肺炎患儿治疗效果。咳嗽作为支原体肺炎主要症状,其症状的有效缓解提高了患儿住院期间的生活质量。Shafiq等[14]也在研究中指出,支气管镜诊疗不仅能有效明确患儿症状产生的病因,而且能针对病变进行治疗。此外,肺泡-支气管的灌洗也能有效降低肺部炎症反应,减轻患儿咳嗽咳痰症状。治疗后两组患儿血清IL-17水平降低(P<0.05),治疗后7和14天观察组患儿血清IL-17水平低于对照组(P<0.05);治疗后两组患儿血清25(OH)D3均升高(P<0.05),观察组患儿治疗后7和14天血清25(OH)D3水平高于对照组(P<0.05)。本研究结果表明,支气管镜联合药物治疗能有效改善支原体感染大叶性肺炎患儿血清炎症及免疫反应,血清IL-17水平的降低能降低肺部炎症水平,进而降低重症肺炎患儿全身炎症反应综合征的发生率。而血清25(OH)D3作为保护性因素,其水平的提高意味着肺部免疫系统的稳态重新建立,这对于患儿免疫系统的正常运行有着至关重要的作用[15]。
综上所述,支气管镜联合药物治疗能有效提高支原体感染大叶性肺炎患儿疗效,并改善血清IL-17和25(OH)D3水平,值得临床推广应用。

