超声乳化联合小梁切除术治疗老年青光眼合并白内障的临床效果观察
田艳
(重庆市荣昌易视眼科医院眼科,重庆 402460)
0 引言
青光眼合并白内障在原发性青光眼中最为常见;在原发性青光眼中,青光眼合并白内障的情况被称之为原发性闭角型青光眼[1,2]。造成原发性闭角型青光眼的直接原因为房角闭合度较大、瞳孔阻滞、房水外流受限,致使眼压异常所造成,这些症状的发生会对晶状体造成严重影响,而这会进一步加大白内障的发生,如一些病例中的超厚晶体状[3]。总体而言,当下对于该疾病的研究发生机制还处在探索阶段,现阶段学者们倾向于从免疫学的角度探究所有类型青光眼的发生机制,如果疾病机制得到揭示,那么将是免疫学发展的一个重大事件,但无论如何,免疫学的研究成果在已查明的研究中并没有及时转化为实践的案例,因此该疾病当前除手术并无有效治疗手段[4]。原发性闭角型青光眼对患者视神经造成的伤害很大,且视神经一旦损伤近乎无法扭转,我国存在视力障碍的患者中相当一部分为原发性闭角型青光眼;其次是治疗难度大、疾病进展较快,预后差的白内障疾病[5]。因而患者需要尽早治疗。针对原发性闭角型青光眼的治疗方式以超声乳化术、小梁切除术为代表,两种治疗方式在老年青光眼合并白内障的治疗中体现出其针对性强、适用性、综合性强的一面;鉴于患者要求的提高,以及医疗发展的需要,笔者尝试将两种手术联合应用于该疾病的治疗中,现将具体过程进行说明。
1 资料与方法
1.1 一般资料
随机抽取2017年1月到2021年1月于本科进行治疗的青光眼合并白内障患者60例;按照人数将其均分为观察组和对照组。观察组:男性患者19例,女性患者11例;男性平均年龄(60.5±2.4)岁,女性平均年龄(61.9±2.8)岁;病程为3-7周,平均病程(5.4±1.4)周。症状分布:急性闭角型青光眼18例,慢性闭角型青光眼12例;EMERY晶状体硬度:一级14例、二级13例、三级3例;前房角闭合角度:≤90°16例、90°-180°14例。对照组:男性患者17例,女性患者13例;男性平均年龄(61.7±2.2)岁,女性平均年龄(62.1±2.3)岁;病程3-6.8周,平均病程(5.2±1.1)周。症状分布:急性闭角型青光眼14例、慢性闭角型青光眼16例;EMERY晶状体硬度:一级15例、二级12例、三级3例;前房角闭合角度:≤90°15例、90°-180°15例。两组患者在一般资料上差异无统计学意义(P>0.05);本次研究经过调查,两组患者均不存在恶性肿瘤、自身免疫性疾病、代谢性疾病、精神异常、沟通障碍、视网膜出血、心脑血管疾病的问题;本次研究经过患者及其家属、该院相关机构同意。
1.2 方法
两组患者均在实验中采取同样护理措施,由同样的小组执行手术。
1.2.1 对照组
对照组患者采用单纯的超声乳化术进行治疗;在治疗过程中,护士配合麻醉药师做好麻醉护理。
1.2.2 观察组
观察组联合使用超声乳化术、小梁切除术进行治疗,具体流程如下。
术前准备:进行内眼手术的眼科常规和全身常规检查。瞳孔散大。术前1h滴2.5%新福林2-3次。麻醉:根据术者的技术水平和患者个体的具体情况,慎重选择不同的麻醉方法。实施表面麻醉;术者能熟练掌握超声乳化手术技术,并能应急处理术中并发症。术前30min进行表面麻醉,滴表面麻醉药2-3次;调整患者头部在手术台的最顶端,避免术中术者体位前倾;患者面部及虹膜必须与地面平行;单眼垫,包扎。
眼外滤过术中进行角膜穿刺,保证了术中前房内注水、冲洗,检查巩膜瓣渗水程度,且在手术完成后能够及时恢复前房的通道。将直肌牵引线进行缝合;手术助手使用无齿平镊对球结膜夹住后牵拉到瞳孔的方向;并使用有齿镊对球结膜及球筋膜进行夹住后进行全层切开;以直视的角度沿着巩膜平面进行分离,直到角膜缘;上方或其他象限角膜缘剪开球结膜和球筋膜约3个钟点范围向后分离,将其进行适当的暴露后准备做巩膜瓣的区域;对于巩膜瓣的形状不受眼压的影响,四边形或是三角形均可;以角膜缘为基底使用锐刀做巩膜瓣,做两个切口,使其与角膜缘呈现为垂直的状态,使前端呈现出清亮的角膜,需要注意的是应避免伤及球结膜瓣。再做一个切口,使其与角膜缘处于平行的状态,将三边连起做成一个四边形,大小为3mm×3mm。切口的深度应为巩膜厚度的1/2或1/3。将球结膜的伤口进行缝合,并经角膜穿刺处向前房内注入平衡盐水,以便恢复前房和了解结膜伤口渗漏情况。
1.3 观察指标
以人为统计对象,对比两组患者术后不良情况发生率、两组患者有效治疗率;采用国际标准检测视力表对两组患者术后恢复期视力进行对比,采用GOLDMANN压平式眼压计测量并对比两组患者眼压;采用非接触式角膜内皮显微镜检查眼角膜中央等部位的细胞密度、面积;使用A超测量并对比两组患者前房深度。
1.4 统计学方法
本次研究使用SPSS 22.0作为统计学软件对两组患者在观察指标上表现出的差异进行计算,其中,计量资料用(±s)表示,行t检验,计数资料用[n(%)]表示,行χ2检验。当P<0.05时,则表示差异具有统计学意义。
2 结果
2.1 两组患者治疗有效率对比
研究结果显示,观察组患者治疗有效率显著优于对照组,P<0.05。具体见表1。

表1 两组患者治疗有效率对比[n(%)]
2.2 两组患者不良反应发生情况对比
研究结果显示,观察组患者不良情况发生风险显著优于对照组,P<0.05。具体见表2。

表2 两组患者不良情况发生风险对比[n(%)]
2.3 两组患者视力、眼压、前房指数对比
研究结果显示,观察组患者视力指数、眼压、前房深度指数均显著优于对照组,P<0.05。具体见表3。
表3 两组患者视力、眼压指数对比(±s)
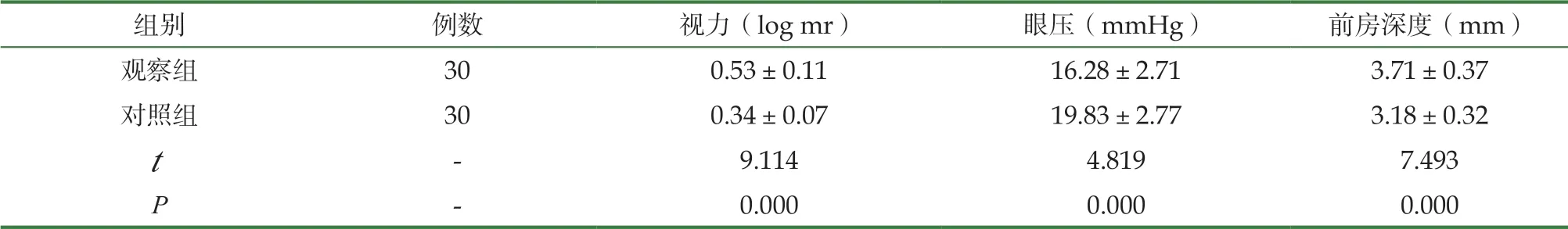
表3 两组患者视力、眼压指数对比(±s)
组别 例数 视力(log mr) 眼压(mmHg) 前房深度(mm)观察组 30 0.53±0.11 16.28±2.71 3.71±0.37对照组 30 0.34±0.07 19.83±2.77 3.18±0.32 t -9.114 4.819 7.493 P-0.000 0.000 0.000
2.4 两组患者角膜内皮细胞密度、面积比较
研究结果显示,观察组患者角膜内皮细胞密度、面积均显著大于对照组,P<0.05。具体见表4。
表4 两组患者角膜内皮细胞密度、面积比较(±s)

表4 两组患者角膜内皮细胞密度、面积比较(±s)
组别 例数 细胞密度(个/mm2) 面积(μm²)观察组 30 2038.47±111.41 511.54±48.77对照组 30 2029.19±109.47 503.29±46.91 t -0.847 0.891 P-0.549 0.618
3 讨论
在临床上,视力、眼压、前房深度已成为当代体现手术治疗原发性闭角型青光眼的重要标准,特别是眼压;眼压异常涉及到多种机制,如房水排出受阻等。而对于眼压的处理也和术后不良反应发生情况存在联系;超声乳化术作为一种针对白内障的手术,其通过促进房角小梁网糖胺多糖的溶解率,最后促使房水排出,使得眼压降低,这种手术对于瞳孔组织者的效果更好[6,7]。但该手术受限于患者前房角粘黏程度;而小梁切除术也会使得患者增大在术后出现白内障的风险,对于患者的健康安全有一定的威胁。两种手术的局限性促使着很多学者考虑是否要结合两种手术进行治疗,因为两种手术在很大程度上起到互补的作用[8,9]。
研究结果显示,观察组患者在观察指标总体上的表现较之对照组更优。在眼压症状的控制上,结合小梁切除术、超声乳化术的特点可以得知,联合使用两种手术,除却以往单个手术利用到的房水流出通道,还会利用超声乳化术对晶状体周围造成的松懈效应,这会使得房角角度放大,促进排水,而针对这一机制,笔者认为可以通过研究结果中显示的两组患者眼压控制情况观察到眼压的控制和其他指标的变化存在密切联系,比如视力、前房深度;从观察结果上看,观察组患者的视力、前房深度均得到较大改善[10,11]。角膜内皮细胞密度、面积是体现手术是否对眼部造成损害的指标[12-15]。笔者认为这一观察指标也适用于小梁切除术,相较于超声乳化术,小梁切除术也更多地在前房附近进行,从结果上看,观察组和对照组之间的差异有统计学意义;该结果结合术后不良反应发生情况,也在一定程度上印证了两种手术联合使用的安全性。
综上所述,分析认为超声乳化术联合小梁切除术治疗老年青光眼合并白内障可良好控制眼压,帮助患者改善视力,且安全性较好,联合使用两种手术具备良好应用价值。

