七味白术理肠方联合脐灸治疗激素依赖溃疡性结肠炎的临床疗效及对激素撤退的影响※
张艳霞 张 娜 闫娜娜 王晓燕 赵振兴
(河北省石家庄市中医院针灸康复科,河北 石家庄 050011)
溃疡性结肠炎(ulcerative colitis,UC)是一种有复发倾向的炎症性肠病,其临床表现为持续或反复发作的腹痛、腹泻、黏液脓血便等,也常常伴有关节炎、结节性红斑等肠外表现。本病发病原因不明,研究表明与免疫因素、遗传因素以及饮食习惯等有关[1]。现代医学对于UC的治疗药物包括氨基水杨酸类、糖皮质激素(以下简称激素)、免疫抑制剂及生物制剂等。激素因其强大的抗炎和免疫抑制性,仍然是治疗中重度UC的一线选择[2]。激素可以迅速缓解UC患者的黏液脓血便、腹泻等临床症状,但因其多方面的不良反应,不能长期应用,当激素撤减或停服后病情容易反复,甚至加重,导致部分患者对激素产生依赖或者不得不转向外科手术治疗[3-4],因此,激素撤减或停用后的疗效维持是迫切需要解决的问题。中医药基于其多靶点、多方位的治疗作用,能够缓解激素依赖UC患者的症状及应用激素带来的副作用,得到诸多医家的认可。中医学认为,激素依赖UC多以脾虚湿蕴型为主,日久脾虚,致湿邪内生,形成脾虚湿蕴,该型患者往往病程较长,病情迁延难愈。2021年8月至2022年8月,我们采用七味白术理肠方联合脐灸治疗脾虚湿蕴型激素依赖UC患者45例,并与常规西药治疗45例对照,观察临床疗效及对患者激素撤退的影响,结果如下。
1 资料与方法
1.1 一般资料 全部90例均为我院针灸康复科及肛肠科治疗的脾虚湿蕴型激素依赖UC患者,按照随机数字表法分为2组。治疗组45例,男24例,女21例;年龄31~63岁,平均(40.4±9.8)岁;病程12.7~84.9个月,平均(48.6±31.8)个月。对照组45例,男23例,女22例;年龄34~65岁,平均(41.7±8.7)岁;病程12.2~96.5个月,平均(52.3±34.5)个月。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 病例选择
1.2.1 西医诊断标准 参照《我国炎症性肠病诊断与治疗的共识意见(2012年·广州)》[5]中激素依赖UC的诊断标准:符合UC诊断且虽能保持缓解,但激素治疗3个月后,泼尼松仍不能减量至10 mg/d,或在停用激素3个月内复发。
1.2.2 中医诊断标准 参照《溃疡性结肠炎中医诊疗共识意见》[6]辨证为脾虚湿蕴证。主症:①大便溏薄,黏液白多赤少,或为白冻;②舌质淡红,边有齿痕,苔白腻。次症:①腹痛隐隐;②脘腹胀满,食少纳差;③肢体倦怠,神疲懒言;④脉细弱或细滑。
1.2.3 纳入标准 符合上述激素依赖UC的诊断标准及中医辨证标准;年龄18~65岁;患者均签署知情同意书;本研究经我院医学伦理委员会批准同意。
1.2.4 排除标准 ①不符合纳入标准;②重度UC患者或合并结肠癌、肠梗阻、肠穿孔、中毒性结肠扩张等并发症者;③严重心脑血管、肝、肾和造血系统等原发性疾病,精神病患者;④妊娠及哺乳期女性。
1.3 治疗方法 2组均继续原剂量服用醋酸泼尼松片(浙江仙琚制药股份有限公司,国药准字H33021207),病情平稳后,逐步撤减直至停药:泼尼松每周减5 mg,减量至20 mg/d时每周减2.5 mg至停用。患者服用激素期间可同时口服常规剂量奥美拉唑肠溶胶囊(山东罗欣药业集团股份有限公司,国药准字H20084507)缓解胃部不适。
1.3.1 治疗组 予七味白术理肠方联合脐灸治疗。①七味白术理肠方药物组成:党参15 g,炒白术15 g,茯苓15 g,木香6 g,葛根20 g,藿香10 g,甘草6 g,山药20 g,白芍10 g,砂仁6 g,薏苡仁15 g,黄连6 g,仙鹤草20 g。日1剂,水煎2次取汁400 mL,分早、晚2次口服。②脐灸药物组成:白头翁、黄芪、五倍子、丁香,配比3∶3∶3∶1。药物碎成粉末备用。操作方法:面饼制作,每份药粉10 g,取其中9 g与小麦粉(50 g)加温水一起做成面饼(硬),直径约8 cm,厚2 cm,中间留2 cm小孔备用。患者取仰卧位,暴露脐部,75%酒精棉球于脐部消毒后,将1 g药粉填满神阙穴内,单层纱布覆盖,上放面饼,将艾柱(直径1.8 cm,高2.7 cm)点燃置于面饼上,待燃烧完毕,继续灸下一壮,共5壮。灸后将面饼移去,药粉留脐中,敷贴贴于神阙穴,24 h清除。脐灸每日治疗1次。
1.3.2 对照组 予美沙拉嗪肠溶片(葵花药业集团佳木斯鹿灵制药有限公司,国药准字H19980148)1 g,每日4次口服。
1.3.3 疗程 2组均治疗3个月。
1.4 观察指标及方法
1.4.1 中医证候评分 观察2组UC患者治疗前后腹痛、腹泻、里急后重、黏液脓血便、乏力、纳差等症状,参照《中药新药临床研究指导原则(试行)》[7]中症状分级量化标准分为正常(0分)、轻度(2分)、中度(4分)、重度(6分)。
1.4.2 结肠黏膜变化 治疗前后行电子结肠镜观察结肠镜下黏膜变化,依据Baron内镜标准[8]。Ⅰ级:血管纹理清晰可见,记1分;Ⅱ级:黏膜粗糙,不正常,记2分; Ⅲ级:黏膜接触性出血,记3分;Ⅳ级:自发性或接触性出血严重,记4分;Ⅴ级:自发性出血伴明显溃疡形成,记5分。
1.4.3 免疫指标 2组治疗前后均清晨空腹采集肘静脉血,采用流式细胞术检测T淋巴细胞亚群CD3+、CD4+、CD8+、CD4+/CD8+水平。
目前健康管理还没有一个公认和统一的定义。简单来说,健康管理是以人的健康为中心,长期连续,周而复始,螺旋上升的全人、全程、全方位的健康服务。可见,健康管理的目标和健康的定义是密切相关的。世界卫生组织(WHO)指出:“健康乃是一种在身体上、精神上的完满状态,以及良好的适应力,而不仅仅是没有疾病和衰弱的状态”。与健康管理相关的另外一个重要概念就是管理。目前认为,在健康管理中,管理是改善人群健康状态以达到最大健康效应的过程。因此,从管理角度而言,健康管理也是以健康为核心的。
1.4.4 激素撤退情况 观察2组治疗后激素撤退情况。激素撤退率=(治疗前服用激素例数-治疗后服用激素例数)/治疗前服用激素例数×100%。
1.5 疗效标准 参照《中药新药临床研究指导原则(试行)》[7]制定。临床痊愈:中医临床症状、体征消失或基本消失,证候积分减少≥95%;显效:中医临床症状、体征明显改善,70%≤证候积分减少<95%;有效:中医临床症状、体征好转,30%≤证候积分减少<70%;无效:中医临床症状及体征无明显改善或加重,证候积分降低<30%。
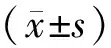
2 结果
2.1 2组临床疗效比较 治疗组总有效率88.89%(40/45),对照组总有效率62.22%(28/45),治疗组临床疗效优于对照组(P<0.05)。见表1。

表1 2组临床疗效比较 例
2.2 2组治疗前后中医证候评分比较 2组治疗后中医证候各项评分均较本组治疗前降低(P<0.05),且治疗组治疗后均低于对照组,比较差异有统计学意义(P<0.05)。见表2。
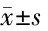
表2 2组治疗前后中医证候评分比较 分,
2.3 2组治疗前后Baron内镜评分比较 2组治疗后Baron内镜评分均较本组治疗前降低(P<0.05),且治疗组治疗后低于对照组(P<0.05)。见表3。
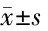
表3 2组治疗前后Baron内镜评分比较 分,
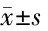
表4 2组治疗前后T淋巴细胞亚群水平比较
2.5 2组激素撤退情况比较 治疗组激素撤退率高于对照组(P<0.05)。见表5。

表5 2组激素撤退情况比较 例
3 讨论
UC病因及发病机制尚不明确,其病情反复难愈,病变范围广,是公认的难治性肠道疾病。随着人们生活水平的提高,饮食结构改变及生活、工作压力的增大,近二十余年来其就诊人数呈快速上升趋势[9]。据统计,我国UC平均发病率为1.33/10万[10]。UC的治疗并无特效药物,目前临床上应用较为广泛的是氨基水杨酸制剂及激素,生物制剂作为近年兴起的药物,因其费用高及临床应答率不高,应用亦受限。激素可以迅速缓解UC患者病情,是治疗UC活动期首选药物[11]。基于激素的副作用较多,在UC的缓解期并不推荐激素治疗,这就导致激素减量及停用致使病情复发或加重,形成激素依赖UC。据统计,约16%的UC患者出现激素抵抗,约22%的患者出现激素依赖,1年后约30%的患者需内科药物拯救治疗甚至外科手术[12]。西医针对激素依赖UC主要是应用生物制剂及免疫抑制剂等降阶梯治疗,但临床疗效并不满意,如何有效地进行激素的替代治疗是目前研究的重点。中医药治疗UC积累了丰富的经验,其通过辨证论治、调整脏腑阴阳原则,采用中药汤剂及中医外治法,如中药灌肠、针灸等[13],使机体阴阳相和,达到多方位、多层次的治疗作用,从而协助激素依赖UC患者平稳撤减或停用激素,减轻应用激素对机体的副作用。
《医宗必读》中言:“泻皆成于土湿,湿皆本于脾虚。”我们认为脾虚湿蕴为激素依赖UC主要病机,脾虚为重,湿邪渐深,因虚湿重,因湿愈虚,两者相互影响,导致病情缠绵易复,治疗以健脾益气,祛湿止泻为主要原则。本研究采用的七味白术理肠方是根据脾虚湿蕴病机,由治疗脾胃气虚的经方七味白术散结合临床实践经验创立的,方中党参味甘性平,健脾益气,《本草正义》言其“健脾运而不燥,滋胃阴而不湿,润肺而不犯寒凉”;白术、茯苓功擅燥湿健脾,以加强益气助运之力;藿香、木香二药,芳香醒脾除湿,可除里急后重等病症,行气止痛,导滞留之气机;葛根升阳止泻,使清阳之气上升,浊阴自降;白芍、甘草缓急止痛,甘草又调和诸药;山药健脾止泻,收涩固肠;砂仁、薏苡仁清下焦之脾湿;黄连清热燥湿,配木香散大肠之湿热;仙鹤草能收敛止血,又可涩肠止泻,《滇南本草》言其“治日久赤白血痢”。诸药相配,使脾气得健,湿邪得除,泄泻止,脓血去,标本兼治,疾病向愈。现代药理研究显示,党参、白术具有增强机体免疫力及修复受损肠黏膜的作用[14];黄连、木香、白芍具有显著的消炎抗菌作用,能修复黏膜组织溃疡[15-16];仙鹤草可以促进黏膜修复[17]。“外治之理,即内治之理”,外治法是中医学的重要组成部分,通过艾灸、针刺、烫熨等方法,使药物作用于人体患部、穴位,起到平衡阴阳、疏通经络、调整气血的作用,从而达到防病治病的目的。现代医学研究发现,艾灸可促进人体新陈代谢,增强机体免疫功能[18],加快修复肠道受损黏膜[19]。赵文文等[20]研究证实,脐灸补脾益气,补火助肾,可以加速水液代谢,改善大肠内湿邪过重的情况。本研究中选取神阙穴,即脐部作为施灸部位,脐居正中,与诸经百脉相通,并选用健脾清热的中药白头翁、黄芪、五倍子、丁香,利用艾灸的温热作用,刺激穴位,传导药物,灸药结合增强健脾祛湿,理肠止泻之功。本研究结果显示,七味白术理肠方联合脐灸治疗激素依赖UC临床疗效、激素撤退率高于对照组(P<0.05);治疗组治疗后中医证候评分低于对照组(P<0.05)。提示七味白术理肠方联合脐灸治疗激素依赖UC能改善患者临床证候,提高临床疗效,有助于激素撤退。
UC的发病是多种因素相互作用导致的,其中免疫功能紊乱在发病过程中起重要作用[21]。T淋巴细胞作为调节机体免疫功能的核心部分,其主要来源于骨髓的多能干细胞,具有体液免疫及细胞免疫的双重作用。CD3+是成熟T淋巴细胞的标志物,其根据细胞表面标记物可分为两大细胞亚群,即辅助性T淋巴细胞CD4+和杀伤性T淋巴细胞CD8+[22]。CD4+、CD8+等细胞亚群比例的失衡可造成机体免疫反应紊乱,进而引起组织损伤和炎症反应,导致UC的发生[23]。本研究结果显示,治疗组CD3+、CD4+、CD4+/CD8+高于对照组(P<0.05),CD8+低于对照组(P<0.05),说明七味白术理肠方联合脐灸可有效调节激素依赖UC患者T淋巴细胞水平,纠正肠黏膜免疫失衡状态,改善患者的免疫功能。
Baron内镜评分作为目前评价UC最为理性的组织学评分指数,可有效评估UC患者黏膜愈合情况[24]。本研究中结果显示,治疗组治疗后Baron评分低于对照组(P<0.05)。表明七味白术理肠方联合脐灸能促进肠黏膜损伤愈合,修复溃疡黏膜。
综上所述,七味白术理肠方联合脐灸采用中药内服与传统中医外治法相结合的治疗,根据激素依赖UC患者体质,辨证论治,从多个靶点阻断疾病进展,更快地产生治疗应答,改善临床症状,维持长期缓解,达到黏膜愈合的目的。今后研究将加大样本量,进行长期随访,开展循证医学研究,为我国激素依赖UC患者提供更多更优的治疗选择。

