不同术式治疗退行性下睑内翻的临床效果分析
袁玮,李臻,刘大川
退行性下睑内翻是老年人常见的眼科疾病。在60岁以上老年人群中的患病率为2.1%[1]。下睑内翻导致下睑睫毛刺激眼球引起眼部刺激症状和角膜损伤,如果不及时治疗可能引起严重的角膜并发症。目前的研究[2]认为,退行性下睑内翻的发病机制包括眦韧带松弛引起的水平方向松弛、下睑缩肌松弛或与睑板下缘分离引起的垂直方向松弛、眶隔前轮匝肌骑跨至睑板前以及睑板萎缩。手术是矫正退行性下睑内翻的主要方法,其目的在于解决一个或多个病因。联合手术优于单一手术方式,具有远期疗效好、术后并发症少等优点,但对手术经验及技巧要求较高,手术时间亦较单一手术方式耗时更长[3]。本研究观察2 种联合手术治疗退行性下睑内翻,分析其临床疗效和手术效率,现总结报告如下。
1 对象与方法
1.1 研究对象
选取2017年3月—2020年9月在首都医科大学宣武医院诊治的退行性下睑内翻患者84 例(86 只眼)。按照随机数字表法分为加固组41例(42只眼)和前徙组43 例(44 只眼)。其中加固组男性17 例(17 只眼),女性24 例(25 只眼),平均年龄(75.74±7.64)岁。前徙组男性16 例(17 只眼),女性27 例(27 只眼),平均年龄(76.16±7.81)岁。2 组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究遵守《赫尔辛基宣言》,并经过医院伦理委员会评审通过[伦理审批号:(2019)伦理第(105)号]。
1.2 诊断标准、纳入和排除标准
1.2.1 诊断标准 老年人群中睁眼状态时眼睑边缘向眼球方向翻转,睫毛刺激眼球,无乱生睫,无双行睫,无眼睑赘皮[4]。
1.2.2 纳入标准 (1)符合退行性下睑内翻的诊断标准;(2)年龄≥60 岁;(3)首次行下睑内翻手术;(4)签署知情同意书。
1.2.3 排除标准 (1)除退行性下睑内翻以外的其他类型下睑内翻;(2)由于眶内占位性病变、甲状腺相关性眼病等疾病致眼球突出继发下睑内翻;(3)伴感染、恶性肿瘤、下睑退缩等其他眼部疾病;(4)为治疗退行性下睑内翻而选择其他手术方式;(5)既往下眼睑手术、外伤史;(6)患有严重心、脑血管疾病者;(7)未坚持复查者。
1.3 治疗方法
2 组手术均由同一位医生在局部麻醉下完成。术前均用0.4%盐酸奥布卡因滴眼液行眼球表面麻醉,患者常规手术消毒铺巾,结膜囊内置入角膜保护器。2%利多卡因注射液2 mL 和0.1%罗哌卡因注射液2 mL(含1∶100,000 肾上腺素)等量混合后注入下眼睑皮下及外眦韧带附近骨膜处进行局部浸润麻醉。
加固组:予下睑缩肌加固联合睑板前轮匝肌缩短术。麻醉消毒后,沿下睑睫毛下方2 mm 处切开皮肤至外眦处并向外下方向延伸约5 mm,根据下睑皮肤松弛程度切除皮肤宽度约2~4 mm。于外眦处起始分离宽约3 mm 的睑板前轮匝肌至下泪小点附近形成轮匝肌条带,暴露睑板下缘,于此处分离眶隔前轮匝肌背侧,暴露下睑缩肌腱膜上缘和眶隔。向深部分离出部分下睑缩肌后,6-0 可吸收缝线将下睑缩肌游离缘与下睑板下缘固定缝合,共3针,相邻2 针间距约5 mm。在确认内翻改善后,将预制的睑板前轮匝肌条带拉向颞侧,根据眼睑水平松弛程度将轮匝肌条带断端剪除2~3 mm 后以6-0 可吸收缝线水平褥式缝合于眶外侧缘内面骨膜上,间断缝合轮匝肌条带下缘与眶隔前轮匝肌3针后连续缝合下睑皮肤切口。
前徙组:予下睑缩肌前徙联合外侧睑板条固定术。麻醉消毒后,沿下睑睫毛下方2 mm 处切开皮肤至外眦处并向水平方向延伸约10 mm,沿切口下方钝性分离皮肤轮匝肌瓣至下眶缘,横向剪开眶隔,暴露下睑内、中、外3块脂肪垫,分离脂肪垫与眶隔后,切除膨出的脂肪,创面烧灼止血。于切除的脂肪垫后暴露下睑缩肌,将下睑缩肌与背侧的穹隆结膜分离,形成下睑缩肌腱膜瓣,前徙于下睑板下缘用6-0 可吸收缝线固定缝合,共3 针,相邻2 针间距约5 mm。在确认内翻改善后,于外眦皮肤切口处行组织分离至眶骨膜,切断外眦韧带下支,使下睑颞侧松解游离。将下睑向颞侧牵拉,观察下泪小点位置及下睑紧张程度从而决定下睑需要切除的量,去除皮肤轮匝肌组织和结膜上皮后形成睑板条带。5-0 不可吸收缝线将睑板条带固定缝合于眶外侧缘内面的骨膜上,6-0 可吸收缝线上下眼睑外眦处对位缝合,嘱患者张口向头顶方向注视,向上牵引皮肤轮匝肌瓣并置于切口上,修剪下睑多余皮肤后连续缝合下睑皮肤切口,外眦切口间断缝合。
手术结束后,2 组均取出角膜保护器,嘱患者用力闭眼以确认下睑内翻已矫正,术眼结膜囊内涂抗生素眼膏,眼垫包盖,冷敷2 h,绷带加压包扎24 h。次日换药拆除绷带,0.9%氯化钠注射液清洗伤口,7 d后拆除皮肤缝线。
1.4 观察指标及检查方法
以下指标检查与记录均由同一名医生完成。其中下睑前方牵拉试验、下睑侧方牵拉试验和下睑缩肌松弛试验均在术前检查。
1.4.1 下睑前方牵拉试验 抓住下睑板前的皮肤,将下睑向远离眼球方向牵拉,测量眼球与睑结膜间的距离,若大于8 mm,即可判定存在水平方向下睑松弛[4]。
1.4.2 下睑侧方牵拉试验 将下睑向鼻侧方向牵拉,若下泪小点位置越过了泪阜中点,则判定鼻侧牵拉试验阳性;将下睑向颞侧方向牵拉,若下泪小点位置越过了泪阜半月皱襞与内侧角膜缘间的中点,则判定颞侧牵拉试验阳性;下睑鼻侧和颞侧牵拉试验阳性结果分别显示外眦和内眦韧带松弛[5]。
1.4.3 下睑缩肌松弛试验 将下睑缘翻转并拉至眶下缘水平,在不对眼球施加任何压力的情况下,观察下睑穹隆结膜处有无白色条带状隆起,该隆起为脱垂的下睑穹窿脂肪垫,若其高度≥2 mm 则认为存在下睑缩肌松弛或离断[6]。
1.4.4 手术时间 记录眼睑局部浸润麻醉开始至眼睑皮肤缝合结束所用时长。
1.4.5 术后眼睑瘀血持续时长 术后眼睑瘀血为术中切除轮匝肌或脂肪时,少量渗血进入皮下组织所形成,通常可自行吸收。记录术后眼睑出现瘀血至吸收所用时长。
1.4.6 复发率 术后再次出现保守治疗不能恢复的眼睑内翻,睫毛触及眼球,即可诊断为复发[2]。本研究统计术后16 个月内的复发眼只数。复发率=(复发眼只数/总眼只数)×100%。
1.5 疗效判定标准
(1)治愈:在静息状态下尽可能用力闭眼,眼睑受到挤压后,下睑相对于眼球表面仍处于正常位置而未出现睑内翻或外翻;(2)无效:术后16个月内下睑内翻复发或术后持续6周以上的下睑外翻[2]。
1.6 统计学方法
采用SPSS 25.0软件进行数据分析,符合正态分布且方差齐性的计量资料用均数±标准差(±s)表示,组间比较使用独立样本t检验。计数资料用率(%)表示,采用χ2检验。当P<0.05 时,认为差异有统计学意义。
2 结果
2.1 2组术前检查比较
2 组患者术前下睑前方牵拉试验、下睑侧方牵拉试验、下睑缩肌松弛试验阳性率比较(表1),差异均无统计学意义(P>0.05)。
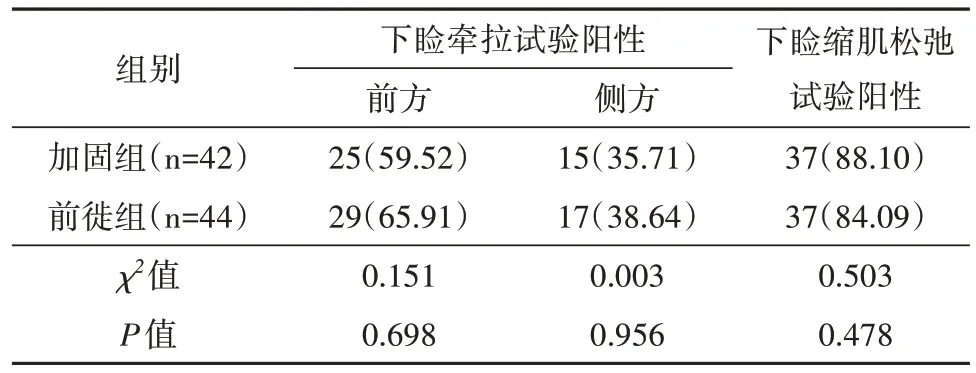
表1 2组术前检查比较[例(%)]
2.2 2组手术时间比较
加固组手术时间低于前徙组(表2),差异有统计学意义(t=32.444,P=0.000)。
表2 2组手术时间、术后瘀血持续时长比较(±s)
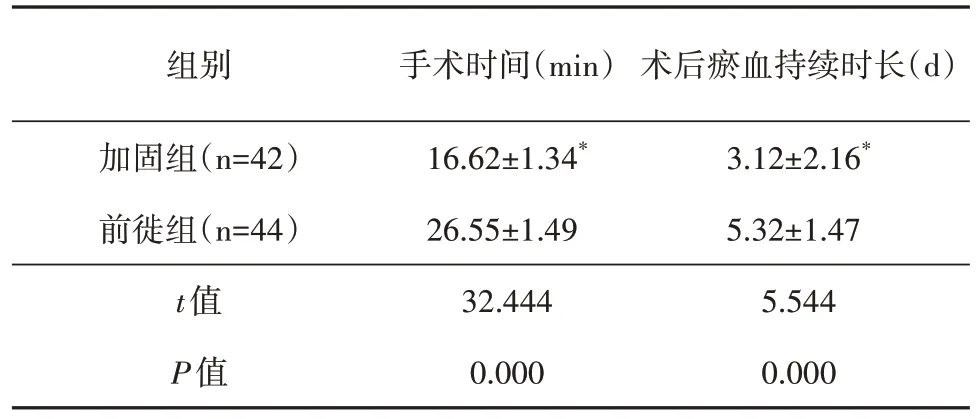
表2 2组手术时间、术后瘀血持续时长比较(±s)
注:* 与前徙组比较,P<0.05。
组别加固组(n=42)前徙组(n=44)t值P值手术时间(min)16.62±1.34*26.55±1.49 32.444 0.000术后瘀血持续时长(d)3.12±2.16*5.32±1.47 5.544 0.000
2.3 2组术后眼睑瘀血持续时长比较
加固组术后眼睑瘀血持续时长低于前徙组(表2),差异有统计学意义(t=5.544,P=0.000)。
2.4 2组复发率比较
术后16 个月,加固组复发1 只眼(2.38%),前徙组复发1 只眼(2.27%),2 组复发率组间比较,差异无统计学意义(P>0.05)。
2.5 2组治愈率比较
术后16 个月,加固组治愈41 只眼(97.62%),前徙组治愈43 只眼(97.73%),2 组治愈率组间比较,差异无统计学意义(P>0.05)。2 组患者术后均未出现严重并发症,如眼睑外翻、眼睑皮下血肿、眼睑或眼眶感染、切口闭合不良等。
3 讨论
退行性下睑内翻是常见的下睑内翻类型,发病机制为下睑垂直、水平和矢状方向机械性不平衡。联合手术的优势在于纠正多种下睑内翻发病因素,手术成功率高,复发率低(<9.4%)[2,7]。本研究2 组患者均采用联合手术方式治疗下睑内翻并取得了满意的疗效。
下睑缩肌离断是退行性下睑内翻发病机制中的核心因素。正常下睑缩肌腱膜附着在睑板下缘处,起到向下和向后拉动睑板的作用[8]。本研究发现,大多数患者存在垂直方向眼睑松弛,针对该病因2 组患者均采用直接下睑缩肌复位的手术方式,区别在于分离复位下睑缩肌腱膜的程度和暴露下睑缩肌的手术入路不同。前徙术式组织暴露范围大,切除脂肪后下睑缩肌易识别,分离形成下睑缩肌腱膜瓣前徙固定于睑板下缘使得解剖复位更加确实。但其技术难度高、操作时间长,对术者的要求较高。加固术式从睑板下缘入路分离出下睑缩肌游离缘再将其缝合固定于睑板可达到相同的解剖复位效果,同时简化手术步骤,减轻组织损伤。
眼睑的水平稳定性取决于内外眦韧带。本研究发现部分患者术前不存在水平方向眼睑松弛。这表明水平向松弛对于发生退行性下睑内翻虽然很重要,但可能不是发病的决定因素[9]。本研究前徙组选择外侧睑板条固定术,因其术后复发率低而作为矫正下睑内翻的常用术式[10]。ASAMURA S等[11]认为,使用该术式患者术中疼痛感明显,并在术后易出现缝线附近球结膜水肿。本研究通过对睑板条固定位置的精确定位以及采用细致的缝合技术,避免了上述并发症发生。加固组采用睑板前轮匝肌缩短术,该术式对下睑产生2 种影响:(1)通过对位缝合睑板前和眶隔前轮匝肌,使两部分轮匝肌固定不容易滑动,直接纠正了轮匝肌骑跨引起下睑向内旋转的力量;(2)通过缩短固定睑板前轮匝肌条带,使下睑水平方向收紧,间接修复了眦韧带松弛,同时保留了正常外眦角结构,避免手术所致眼睑外观的变化。
下睑内翻手术患者多为高龄,常规联合手术的缺点包括手术时间长、术中出血多。NAKAUCHI K等[12]使用单一手术方式治疗退行性下睑内翻的手术时间为22.6 min,联合手术时间为33.4 min。ILHAN HD 等[13]采用Goldberg 小切口技术间接复位下睑缩肌,手术平均时间(14.71±4.22)min。本研究2 组患者均采用联合手术方式,加固组手术用时较前徙组明显缩短,提高了手术效率。
有研究[14]指出,65 岁以上人群中至少有35%正在服用抗血小板聚集药物。KENT TL 等[15]在对1,015名患者(1,130只眼)眼部整形手术的回顾研究中发现,40%的患者正在服用抗凝药物,而术前停用此类药物可能会增加某些患者的心脑血管事件发生风险。因此要求患者术前或术后停用抗凝或抗血小板聚集药物并不可行。本研究部分患者在未停药状态下进行手术,术中和术后未发生与出凝血相关的严重并发症,并且加固组术后眼睑瘀血持续时长低于前徙组,说明减少术中操作,提高手术效率可以降低患者术中出血风险、缩短术后眼睑瘀血时长,对于老年患者是有益的。
综上所述,下睑缩肌加固联合睑板前轮匝肌缩短术和下睑缩肌前徙联合外侧睑板条固定术均是治疗退行性下睑内翻的有效方法。此外,下睑缩肌加固联合睑板前轮匝肌缩短术具有手术步骤简单、手术用时短、术后眼睑瘀血轻等优点,获得良好术后效果的同时兼顾效率。

