鼻窦内镜使用后即时清洗与定期深度清洁的效果比较
任慧青(通信作者),许丹慧
浙江省台州医院 (浙江台州 317000)
鼻窦内镜术通过彻底清除病变组织,扩大鼻窦开口,可帮助患者恢复嗅觉功能[1-2]。近年来,随着我国鼻窦内镜术的不断进步,其在慢性鼻窦炎、鼻息肉、鼻腔泪囊手术及垂体瘤切除术中发挥至关重要作用[3]。由于鼻窦内镜手术需将鼻窦内镜器械深入患者鼻腔内部,因此器械的清洁度对于患者的术后恢复具有重要影响[4]。目前,常用的清洁方式为使用后即时清洗与定期深度清洁2 种。使用后即时清洗是指患者手术完成后医务人员立即对鼻窦内镜器械进行清洗,是清洁的必须流程,对于减少感染和提高器械的使用安全性和清洗质量至关重要。鼻窦内镜器械内部管道和配件易积聚污垢和细菌,可能对检查和治疗效果产生影响,甚至增加患者发生感染的风险,因此需对器械进行定期深度清洁。但目前关于2 种鼻窦内镜器械的清洁方式的应用效果比较研究较少。基于此,本研究旨在比较使用后即时清洗与定期深度清洁鼻窦内镜的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2021 年3 月至2023 年4 月我院240 件鼻窦内镜器械为研究对象,根据时间先后顺序,将2021 年3 月至2022 年4 月的120 件鼻窦内镜器械作为对照组,采取使用后即时清洗方式;将2022 年4 月至2023 年4 月的120 件鼻窦内镜器械作为观察组,采取定期深度清洁方式,两组器械的一般资料比较,差异无统计学意义(P>0.05),具有可比性。参与研究的医护人员为同一组,共10 名,且研究期间两组医护人员未发变化。纳入标准:所有内镜器械外形完好、功能正常;内镜器械均为近5 年内购入。排除标准:器械损坏无法正常使用;丢失的器械。
1.2 方法
对照组采取使用后即时清洗方式。(1)预处理:护理人员先使用0.9%氯化钠注射液清洁和擦拭器械上的血迹,内镜使用后立即用湿纱布擦去镜身表面污物,将内镜与器械置于密闭容器中。(2)清洗:将置于密闭容器中内镜与器械转移至专用清洗消毒室用脱脂棉球或专业拭镜纸擦拭内镜镜面,将器械置于流动水下,用软毛刷清洗;将擦干的器械置于1∶150 的多酶洗液中浸泡2~3 min,于流动水下再次用软毛刷彻底刷洗,冲洗干净后用纱布擦干。(3)消毒:将擦干后的器械浸没于2%的戊二醛溶液消毒1 h。(4)灭菌:准备无菌水,需将水温控制在适宜的温度范围内,并确保水的pH 值保持在适用于清洗医疗器械的标准范围之内。使用无菌水仔细冲洗医疗器械,确保所有的表面和角落都被完全清洗。高压气枪冲干器械,镜头使用纱布擦干,采取低温等离子实施灭菌。(5)干燥:高压气枪冲干器械,镜头使用纱布擦干。(6)保管:灭菌后对器械进行包装,在包装外部明确标注器械的名称、灭菌和失效日期,以及灭菌的批次等。镜头清洗后存放至衬有海绵或聚氨酯泡沫的包装盒中,由专人保管。
观察组在对照组基础上采取定期深度清洁,清洁时间为每周三下午。(1)处理:将鼻窦镜与器械可拆卸部分逐一拆解后进行清洗处理。(2)清洗:将内镜镜面用脱脂棉球或专业拭镜纸擦拭;其次,将内镜与器械置于1∶150 的多酶洗液中浸泡10 min,浸泡后使用软毛刷刷洗器械管道内壁和关节区域,然后清洁器械外部和内部,并采用超声波进行清洁。(3)消毒:使用注射器将2%戊二醛溶液注入器械管腔中进行充分消毒,所有器械置于2%戊二醛中浸泡3 h;浸泡完成后使用注射器向管腔中注入足量空气,充分排出戊二醛后取出器械。(4)灭菌:使用无菌水对器械的内外表面进行高效冲洗,去除残留的戊二醛,并用75%乙醇溶液彻底冲洗器械的管腔和其他部分,高压气枪冲干器械,使用纱布擦干镜头,采取低温等离子实施灭菌。(5)保管:保存前充分确认器械已完全干燥。灭菌后对器械进行包装,在包装外明确标注器械的名称、灭菌和失效日期及灭菌批次等详细信息; 确保内镜镜头镜面干净后,将镜头保存于衬有海绵或聚氨酯泡沫的包装盒中,并由专人保管。
1.3 观察指标
(1)比较两组清洗质量合格率。通过放大镜仔细检查器械上的齿纹、关节和管腔等是否存在可见污渍和血迹;若未发现任何残留污渍或血迹,则为合格,反之为不合格[4]。(2)比较两组消毒、灭菌质量合格率。使用棉拭子涂抹法采集器械表面的细菌,取样时先将拭子在稀释液中浸湿,然后在器械的表面缓慢旋转,用力涂抹2 次,取样后将棉拭子放入含10 ml 无菌洗脱液试管内,取试管内0.5 ml 液体种于平皿中,于37 ℃培养箱中培养24 h 后计数。菌落总数<10 cfu/cm2为消毒合格,反之为不合格;经过灭菌处理后,灭菌器械包内的灭菌指示卡发生颜色变化认为灭菌合格,未变色则认为不合格[5]。(3)统计并记录两组器械发生感染情况。(4)统计两组医护人员使用满意度。采用医院自制医护人员满意度调查问卷,总分20 分,共计20 个条目。不满意为0~7 分,一般满意为8~11 分,非常满意为12~15 分。分数越高,表明满意度越高。满意度=(非常满意+一般满意)人数/总人数×100%。
1.4 统计学处理
采用SPSS 25.0 统计软件进行数据分析。计量资料以±s表示,采用t检验。计数资料以率表示,采用χ2检验。等级资料比较采用秩和检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组清洗质量合格率比较
观察组清洗质量合格件数为120 件,对照组清洗合格件数为107 件,观察组清洗质量合格率100.00%(120/120),高于对照组89.16%(107/120),差异有统计学意义(P<0.05)。
2.2 两组消毒、灭菌质量合格率比较
观察组消毒质量合格率、灭菌质量合格率高于对照组,差异有统计学意义(P<0.05),见表1。
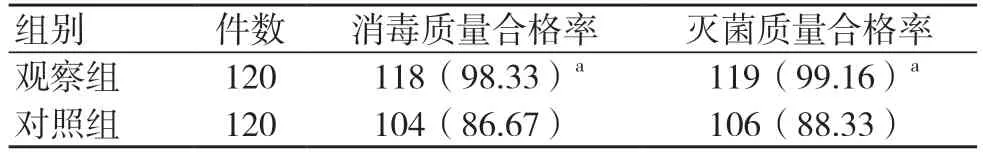
表1 两组消毒、灭菌质量合格率比较[件(%)]
2.3 两组器械感染率比较
观察组器械发生感染情况的件数为0 件,对照组器械发生感染情况的件数为4 件。观察组器械感染率0.00%(0/120),低于对照组2.00%(4/120),差异有统计学意义(P<0.05)。
2.4 两组医护人员满意度比较
观察组的医护人员使用满意度高于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组医护人员满意度比较[名(%)]
3 讨论
目前,鼻窦内镜手术技术逐渐成熟,在临床上得到广泛应用,通过在鼻孔处放置1 个细小的镜头进入鼻腔,观察鼻窦和鼻腔情况,手术成功率较高,对于严重的鼻窦炎和鼻窦疾病患者,可有效缓解患者临床症状[6-7]。鼻窦内镜手术对内镜器械具有一定依赖性,若器械清洗不达标,易导致医源性感染,影响患者的治疗及预后[8]。
重视内镜器械清洁是提高医疗安全的有效途径[9]。鼻窦内镜器械常规清洗方法为使用后即时清洗,是避免患者发生感染的关键步骤。由于内镜器械结构复杂,导致其清洁难度极高。如使用后即时清洗过程中操作不全面,会导致管腔等隐蔽结构位置残存病原菌,经灭菌处理后仍存活[10-11]。而定期深度清洁方式可对内镜器械进行全面的、深层次清洁。因此,本研究通过比较鼻窦内镜使用后即时清洗与定期深度清洁2 种不同清洁方式的应用效果,旨在寻找对鼻窦内镜器械最佳的清洁方法,以保障器械无菌洁净。
本研究结果显示,观察组鼻窦镜器械清洗、消毒与灭菌质量合格率高于对照组(P<0.05),提示定期深度清洁方式可有效提高鼻窦镜器械清洗、消毒与灭菌质量。分析其原因为,使用后即时清洁无法对内镜器械进行彻底清洁,导致污物残留,阻碍后续灭菌,增强微生物对高温的抵抗力[12-13]。若器械污物清洁不彻底,化学和物理消毒灭菌均无法达到理想效果[14-15],且未行超声清洗处理,易导致内镜器械清洗质量不佳。而定期深度清洁方式更细节化,在即时清洗的基础上,对器械内部隐蔽位置进行重点清洁,对内镜器械进行无死角清洗和消毒,有效清除器械齿纹、关节和管腔等各间隙中的病菌;延长了清洗消毒浸泡与灭菌时间,保证了内镜器械的清洗和灭菌质量,提高了清洁效果;同时使用超声波进行清洗,在超声波作用下,液体会在高压和低压区域产生交替变化,从而产生微小气泡,当气泡瞬间破裂时产生的冲击波可有效击出器械上的污渍。
由于内镜设备无法实现“一人一器”,易出现交叉感染,甚至可能触发医院感染事件。张红梅[16]研究发现,骨科器械切口感染率达19.75%,说明因器械清洗不彻底,易增加感染发生率。本研究结果显示,观察组器械感染率低于对照组,差异有统计学意义(P<0.05),提示深度定期清洁可有效降低器械感染的发生率。本研究结果显示,观察组医护人员使用满意度高于对照组,差异有统计学意义(P<0.05),说明定期深度清洁能够有效提高医护人员满意度。
综上所述,定期深度清洁在鼻窦内镜器械中的应用效果确切,可有效提高器械清洗、消毒与灭菌质量合格率,降低器械感染率,提高医护人员使用满意度。

