肠内营养与肠外营养支持对重型颅脑损伤患者手术预后的影响
徐慧玲
河南新乡市中心医院临床营养科 新乡 453000
重型颅脑损伤是临床常见危重症疾病之一,患者常合并多器官功能衰竭,病死率较高[1]。手术是治疗重型颅脑损伤患者的有效方案[2]。但有研究提示,颅脑损伤术后患者由于存在不同程度神经功能紊乱、意识障碍,不能正常进食[3]。加之创伤后患者出现脑水肿反应,机体呈高分解代谢状况,营养素需要量增多,而摄入量不足,无法满足机体营养需求,因此对患者手术预后及康复产生负面影响[4]。采取早期营养支持方案,可纠正患者机体营养失衡状况,对改善患者的治疗效果及预后水平有积极意义。但临床上对营养支持方案的选择尚且存在一定的争议,部分观点认为采取早期肠外营养支持疗效显著[5],也有研究表示,早期肠内营养支持是科学、合理的营养支持方式,可降低术后并发症,促进器官功能康复。为探讨重型颅脑损伤患者手术后的有效营养支持方案,我院将收治的60例重型颅脑损伤术后患者进行了随机对照研究,现整理报告如下。
1 资料与方法
1.1 一般资料 随机抽取2012-02-2014-02于我院接受手术治疗的60例重型颅脑损伤患者作为研究对象。所有患者均经影像学及临床确诊,术前格拉斯哥昏迷指数(GCS)评分均值为(6.4±0.3)分,创伤严重程度评分为(24.6±0.4)分。排除妊娠期妇女,排除心功能不全、肝肾功能不全、年龄>75岁、合并多器官复合伤患者。按照随机数表法将其分为肠内营养组与肠外营养组。肠内营养组30 例,男18 例,女12例;年龄18~71岁,平均(41.9±2.3)岁;创伤后GCS评分3~9分,平均(6.3±0.3)分;其中重度昏迷14例,中轻度昏迷16例。肠外营养组30 例,男19 例,女11 例;年龄17~71岁,平均(41.2±2.6)岁;创伤后GCS评分3~8分,平均(6.1±0.2)分;其中重度昏迷13 例,中轻度昏迷17 例。2 组年龄、性别、GCS评分、昏迷程度等无明显差异(P>0.05),具有可比性。
1.2 方法 2组手术治疗前均给予脱水、纠正水电解质紊乱、对症治疗等,未给予营养支持。所有患者均于颅脑损伤术后入住重症监护病房。肠内营养组于手术后放置鼻胃管,置入后迅速建立肠内营养支持,采用推注本院营养科配制的高蛋白全营养素营养液,高蛋白全营养素100g 提供能量429kcal,其中蛋白质21g,脂肪11g,碳水化合物61.5g,热能供给比为蛋白质19.6%,脂肪23.1%,碳水化合物57.3%。按中国DRis标准供给热能25kcal/(kg·d)。第一天1/2浓度、1/2能量密度600mL(高蛋白全营养素75g),200mL/次,缓慢推注。观察患者的临床症状,若未产生腹泻、反流、腹胀等消化道反应,则逐步增加浓度和能量密度,直至浓度为全浓度,能量密度为1kacl/mL,用量为1 500~1 800mL/d。在肠内营养治疗过程中,逐渐减少静脉输液量,增加营养液的供给量。喂养时要将患者床头抬高30°,推注后用10~20mL温开水冲洗胃管,以防食物在胃管中腐败发酵或堵塞,还要注意营养液的温度保持在40℃左右。肠外营养组则给予肠外营养支持,术后迅速建立静脉通道,输注全合一肠外营养液(即葡萄糖、脂肪乳、复方氨基酸、微量元素和电解质等混合液),与肠内营养组等氮、等热量供给。2组患者均连续营养支持治疗1周。
1.3 观察指标 营养支持治疗1周后,监测患者血清前白蛋白水平、胆碱酯酶、淋巴细胞总数、血乳酸、C 反应蛋白等指标的变化情况,同时统计2组患者治疗2周后并发症的发生率。
1.4 统计学分析 应用SPSS 19.0统计学软件处理数据,计量资料以均数±标准差(±s)表示,采用t检验,计数资料以百分率表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组实验室指标比较 营养治疗1周后,肠内营养组血清前白蛋白平、胆碱酯酶水平、淋巴细胞总数均明显高于肠外营养组,差异有统计学意义(P<0.05),而血乳酸、C 反应蛋白均明显低于肠外营养组,差异有统计学意义(P<0.05)。见表1。
表1 2组患者实验室常规指标比较 (±s)
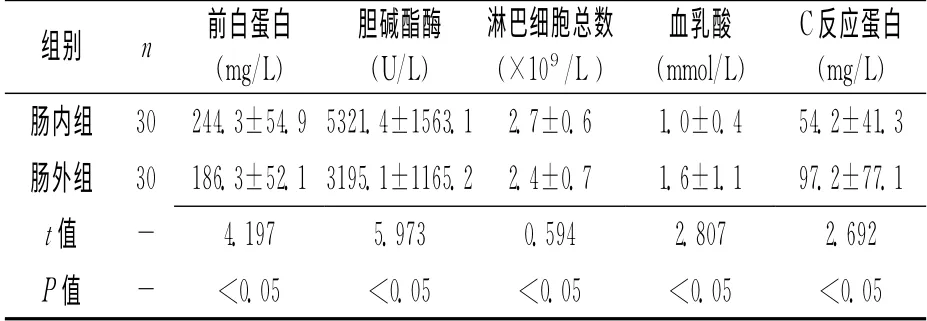
表1 2组患者实验室常规指标比较 (±s)
组别 n 前白蛋白(mg/L)胆碱酯酶(U/L)淋巴细胞总数(×109/L)血乳酸(mmol/L)C反应蛋白(mg/L)肠内组 30 244.3±54.9 5321.4±1563.1 2.7±0.6 1.0±0.4 54.2±41.3肠外组 30 186.3±52.1 3195.1±1165.2 2.4±0.7 1.6±1.1 97.2±77.1 t值- 4.197 5.973 0.594 2.807 2.692 P 值 - <0.05 <0.05 <0.05 <0.05 <0.05
2.2 2组术后并发症发生率比较 见表2。

表2 2组术后并发症发生率比较 [n(%)]
3 讨论
重型颅脑损伤在急性创伤阶段,存在不同程度神经功能紊乱、意识障碍,不能正常进食,且患者在接受脱水及手术治疗后,体内大量营养物质消耗,导致机体免疫功能急速下降[7],及时采取有效的治疗措施、补充患者体内营养物质、恢复患者的免疫功能,对疾病的治疗与恢复有重要价值[8]。但当前临床上营养支持方式的选择与时机的确定尚且存在一定争议[9]。研究发现,早期强化营养支持不仅可改善患者代谢紊乱,提高患者体内蛋白质含量和增强免疫功能的作用,同时可有效降低术后感染发生率,优化患者的生存质量,改善患者的预后水平[10-11]。
重型颅脑创伤后,患者消化道血液灌注量持续降低,消化功能失调;且由于摄食障碍及体内营养物质消耗增加,易导致营养不良[12]。建立早期营养支持是改善患者临床疗效的关键。本文肠内营养组患者给予早期肠内营养支持治疗,其操作简便、价格低廉,且完全符合机体的生理需求,可维持患者消化道黏膜功能的正常与完整,也能使肠道固有菌群正常生长,防止细菌移位,强化消化道屏障的抵抗能力,促进肝脏蛋白质的代谢与合成,同时在刺激消化道激素分泌方面效果显著,可较好地维持患者血清内蛋白质浓度水平,改善其健康状况。本文结果提示,采用肠内营养支持的患者实验室指标明显优于采用肠外营养支持的患者,且其并发症发生率低于肠外营养组。实验室指标选择观察血清前白蛋白是因其半衰期很短,仅约1.9d,所以测定其在血浆中的浓度对于了解蛋白质的营养不良,比之白蛋白和转铁蛋白具有更高的敏感性,更能直观地反映患者体内的蛋白质水平。
由此可见,早期积极、合理、正规的肠内营养支持对重症颅脑损伤术后患者的治疗至关重要,肠内营养支持对技术、设备要求低,操作方便、费用低,风险小,且安全有效,在恢复营养状况、免疫功能、降低炎症反应、减少并发症等方面优于肠外营养供给,值得临床推广。
[1]马福贵,刘泽飞,保红平,等.肠内营养支持治疗对重型颅脑创伤手术后患者预后的影响[J].中国现代神经疾病杂志,2007,7(6):536-539.
[2]韩建国,张春阳,侯晓峰,等.重型颅脑创伤患者的营养支持[J].中国医刊,2013,48(5):72-73.
[3]张锋,孟兆朋.重型颅脑创伤患者早期肠内营养支持治疗的临床观察[J].中国现代神经疾病杂志,2014,14(4):350-352.
[4]蔡金芳,王志华,王静恩,等.大黄联合肠内营养在重型颅脑伤患者营养支持中的作用观察[J].疑难病杂志,2009,8(10):584-586.
[5]廖圣芳,陈汉民,张义王,等.鼻空肠管营养加鼻胃管减压在重型颅脑损伤并胃瘫中的应用研究[J].中华损伤与修复杂志(电子版),2014,9(3):39-43.
[6]秦德广.生态营养在重型颅脑创伤中的应用[J].实用医学杂志,2011,27(11):1 976-1 978.
[7]中国神经外科医师协会神经创伤专家委员会,中华医学会创伤学分会神经创伤专业学组.神经外科危重昏迷患者肠内营养专家共识[J].中华创伤杂志,2010,26(12):1 057-1 059.
[8]葛立峰,段虎斌,孙建林,等.不同肠内营养对重型颅脑损伤患者营养状况的影响[J].中西医结合心脑血管病杂志,2014,11(9):1 095-1 096.
[9]唐静,尹华华,朱京慈,等.生态营养对重型颅脑创伤大鼠胃黏膜氧化亚氮的影响[J].护理研究,2011,25(5):396-397.
[10]刘玉明.重型颅脑创伤118例救治体会[J].海南医学,2009,20(7):238-239.
[11]廖圣芳,陈汉民,吴国鑫,等.亚甲蓝排泄试验在重型颅脑损伤早期合理营养支持中的应用研究[J].中国综合临床,2013,29(9):956-960.
[12]屈阳,张赛,杨树源,等.单唾液酸四己糖神经节苷脂对重型颅脑创伤后颅内压增高的治疗作用[J].新乡医学院学报,2009,26(6):596-599.

