结缔组织病并发中毒性表皮坏死松解症患者临床特点
杨华夏,边赛男,曾月平,赵丽丹,吴庆军,张 烜,张奉春
(中国医学科学院 北京协和医学院 北京协和医院风湿免疫科,风湿免疫病学教育部重点实验室,北京 100730)
中毒性表皮坏死松解症(toxic epidermal necrolysis,TEN)是重症药疹的一种,皮疹表现为红斑,斑上发生大小不等的松弛性水泡及表皮松解,尼氏征阳性。TEN与Stevens-Johnson综合征(Stevens-Johnson syndrome,SJS)为同一疾病谱的不同阶段,若表皮剥脱范围大于全身体表面积的30%,且有黏膜受累,则为TEN;皮肤受累范围小于10%为SJS;10%~30%为TEN及SJS重叠[1]。TEN发病率低,死亡率高。结缔组织病(connective tissue diseases,CTD)病情复杂,如系统性红斑狼疮(systemic lupus erythematosus,SLE)患者可有各种皮疹表现。皮损呈CTD的TEN样皮肤表现或CTD伴发TEN,均给诊断及治疗带来困难。本研究回顾性分析北京协和医院CTD并发TEN住院患者的临床资料,寻找有意义的临床特点,以利于早期诊断、早期治疗和改善患者预后。
对象和方法
研究对象
北京协和医院1990年1月1日至2015年9月30日诊断为CTD合并TEN的住院患者。
TEN诊断标准:皮疹表现为红斑,斑上发生大小不等的松弛性水泡及表皮松解,尼氏征阳性。表皮剥脱范围大于全身体表面积的30%,92%~100%患者有黏膜受累,通常在2个或更多部位(如口唇、眼部、生殖器)[1]。
CTD诊断标准:SLE(2009年美国风湿病协会修订标准)、原发性干燥综合征(2012年美国风湿病协会分类标准)、多发性肌炎(1975年Bohan和Peter诊断标准)、未分化结缔组织病(患者临床症状及血清学检查异常提示结缔组织病,但不能满足某一种结缔组织病的诊断标准)[2]。
研究方法
检索北京协和医院病案室1990年1月1日至2015年9月30日诊断为CTD并发TEN的住院患者。回顾性分析患者的病例资料,包括临床特点、实验室检查结果、治疗及结局。
依据TEN评分判断患者TEN严重程度,包括7个参数:(1)年龄>40岁;(2)心率>120次/min;(3)并发癌症或血液系统肿瘤;(4)表皮剥脱>10%体表面积;(5)血尿素氮>10 mmol/L;(6)血糖>14 mmol/L;(7)血二氧化碳含量<20 mmol/L[3]。
统计学分析
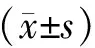
结 果
一般资料
共纳入7例CTD并发TEN患者,其中男性1例,女性6例,中位年龄42岁,四分位间距28~54岁。诊断SLE者3例(42.9%),多发性肌炎1例(14.3%),干燥综合征1例(14.3%),未分化结缔组织病2例(28.6%)。CTD病程中位时间为12个月,IQR 6~36个月(表1)。
TEN与药物相关性
发生TEN前,3例患者(42.9%)均有非甾体抗炎药物使用史,2例患者(28.6%)有抗癫痫药物使用史,2例患者(28.6%)有抗生素使用史,1例患者(14.3%)有抗病毒药物使用史。使用可疑药物至出现皮疹中位时间3 d,四分位间距1~10 d(表1)。
发生TEN时CTD活动状态
CTD活动度方面,TEN发生时6例(85.7%)CTD病情稳定,仅1例(14.3%)疾病活动。2例未分化结缔组织病患者及1例原发性干燥综合征患者红细胞沉降率、C反应蛋白、免疫球蛋白等炎症指标基本正常,无明显脏器受累,考虑疾病不活动。仅1例多发性肌炎患者有肌痛、肌无力、肌酶升高和炎性指标增高,处于疾病活动状态(表1)。
TEN严重度评估
7例患者的TEN评分为(2±1)分(表1)。
实验室检查、治疗和结局
7例患者中,抗核抗体(anti-nuclear antibody,ANA)阳性6例(85.7%),抗SSA阳性4例(57.1%)。7例患者均接受大剂量激素及免疫球蛋白治疗。5例(71.4%)好转,2例(28.6%)死亡(死亡原因为重症感染)。TEN评分高者预后差(表1)。
讨 论
检索PubMed,资料完整的CTD并发TEN病例共29例[1,4-21],其中女性26例,男性2例,1例未知;中位年龄43岁,四分位间距26~53岁。CTD诊断包括SLE 27例(93%),其中1例继发干燥综合征;类风湿关节炎(rheumatoid arthritis,RA)2例(7%);其中1例有肺鳞癌病史,考虑TEN为副肿瘤综合征相关。8例(28%)在TEN起病前有药物诱发因素,可能的诱发药物包括抗生素(SLE,4例)、非甾体抗炎药(SLE,3例,均同时使用抗生素)、抗结核药(SLE,1例)、中药(SLE,1例)、别嘌呤醇(SLE,1例,同时使用抗生素及非甾体抗炎药)、阿达木单抗(RA,1例)、来氟米特(RA,1例)。糖皮质激素和静脉用人免疫球蛋白(intravenous immunoglobulins,IVIG)为主要治疗药物。随访结局,25例好转,3例死亡,1例不详(表2)。
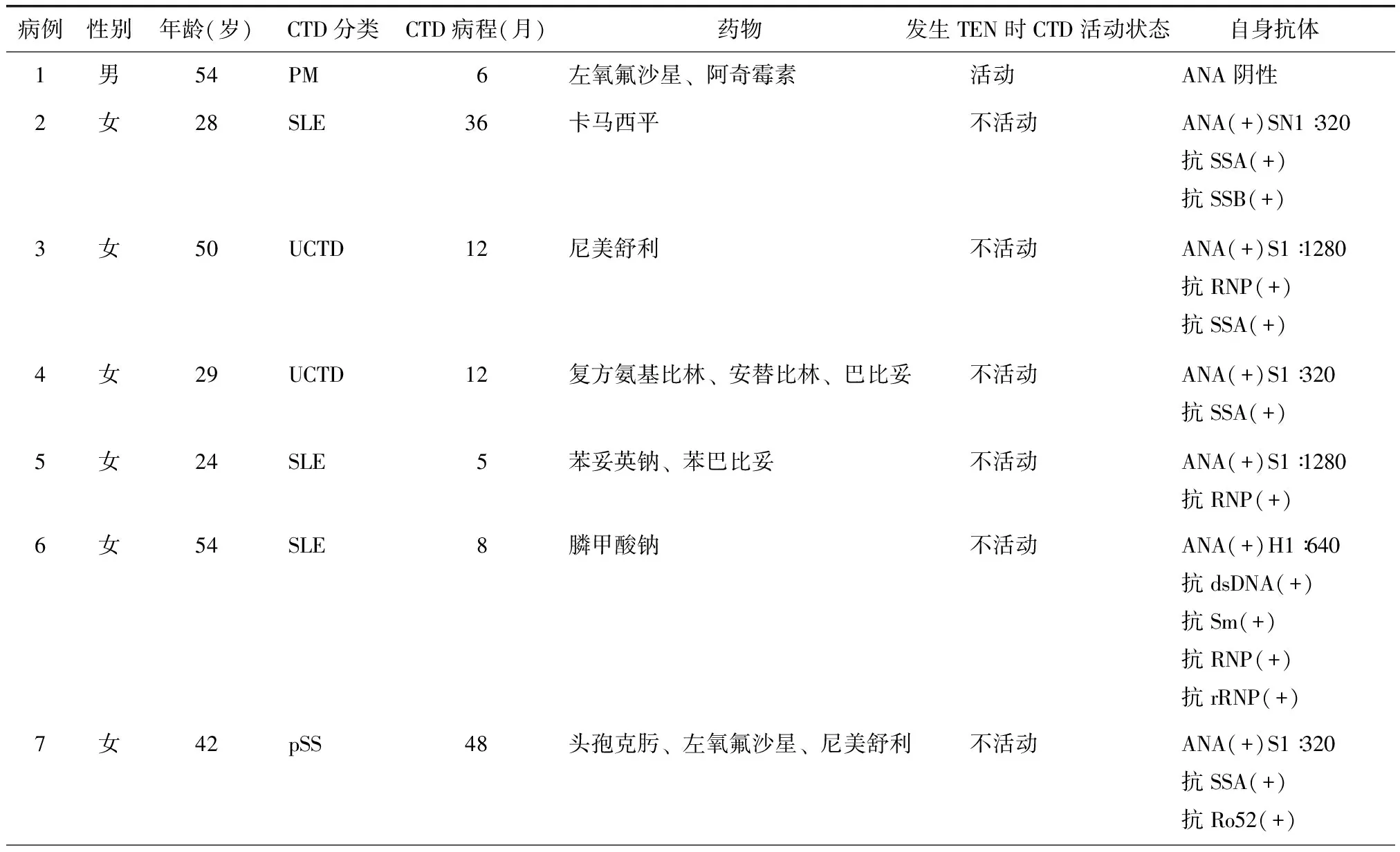
表1 7例CTD并发TEN患者临床资料
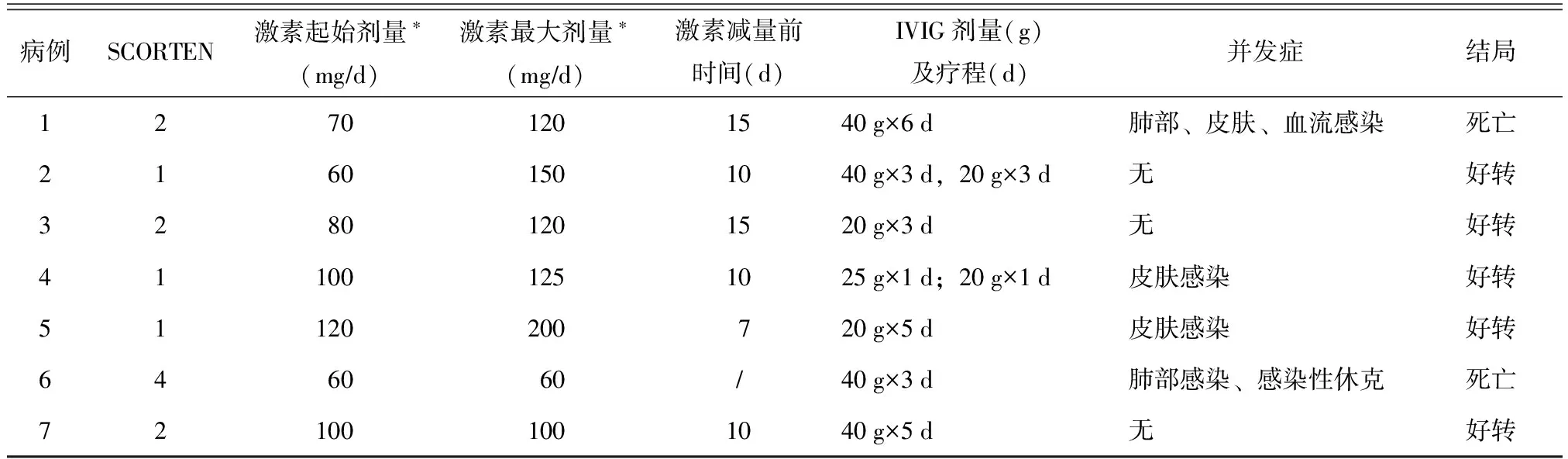
续表1
CTD:结缔组织病;PM:多发性肌炎;SLE:系统性红斑狼疮;UCTD:未分化结缔组织病;pSS:原发性干燥综合征;SCORTEN:中毒性表皮坏死松解症评分;IVIG:静脉用人免疫球蛋白;ANA:抗核抗体;dsDNA:双链DNA;抗RNP抗体:抗核糖体蛋白抗体;*以等量泼尼松计:泼尼松5 mg=氢化可的松20 mg=可的松25 mg=甲泼尼龙4 mg=地塞米松0.75 mg
TEN为药疹中最重的一型,临床少见但死亡率很高,TEN的死亡率在3.2%~90%[22]。CTD并发TEN相对少见,多为药物诱发。国外文献报道,导致SJS和TEN最常见的药物为抗生素、非甾体抗炎药类和抗癫痫药[23]。有研究报道82例SJS和TEN患者的资料提示,常见药物为非甾体抗炎药类(38%)、抗癫痫药(22%)、抗生素类(17%),其中卡马西平为最常见药物(18%病例由该药引发)[24]。本研究总结7例CTD并发TEN患者的资料,3例在TEN前有非甾体抗炎药使用史,2例有抗癫痫药物使用史,2例有抗生素使用史,1例有抗病毒药物使用史,与上述药物谱相符。TEN评分能有效地反映TEN患者的预期死亡率,符合其中0~1个危险因素提示死亡率为3.2%,2个危险因素为12.1%,3个危险因素为35.3%,4个危险因素为58.3%,5个或更多危险因素则为90%[3]。本组7例患者中2例死亡,TEN评分分别为2分和4分,TEN评分高者预后差。
CTD包括SLE、干燥综合征、RA等多种疾病,本研究结果提示,并发TEN的CTD以SLE多见,与文献报道[1,4-21]相一致。关于TEN与SLE的关系有待讨论,TEN是SLE的皮肤表现或者TEN是SLE原发病基础上因药物诱发所致说法不一。皮肤红斑狼疮(cutaneous lupus erythematosus,CLE)是SLE仅次于关节的受累器官,通常CLE无重要内脏器官受累,但是少部分仍可能致命。TEN样的皮肤表现可统称为表皮松解凋亡急性综合征(acute syndromes of apoptotic Pan-epidermolysis,ASAP),包括单纯的TEN、TEN样急性皮肤狼疮(TEN-like ACLE)、TEN样急性移植物抗宿主病(TEN-like acute GVSHD)和TEN样假性卟啉病(TEN-like pseudoporphyria)[19]。TEN多由药物或感染诱发,但若无上述因素则可能与疾病本身,如SLE有关[25]。SLE相关的大疱样皮疹包括:(1)TEN样急性皮肤狼疮(TEN-like ACLE),常与ANA、抗Ro、抗dsDNA有关;(2)TEN样亚急性皮肤狼疮(TEN-like SCLE),常与抗SSA、抗SSB抗体有关;(3)发生于SLE的TEN[19]。临床的准确诊断依靠详细的用药史回顾及狼疮活动度评估,单纯组织病理不能区分是由狼疮原发病活动或是由药物所致[25]。TEN黏膜受累较TEN样ACLE广泛,且手掌、脚掌受累较TEN样ACLE多见;TEN可并发嗜酸性粒细胞升高,而TEN样ACLE多并发抗体阳性;TEN样ACLE常由强烈紫外线暴露后引发[19]。文献复习共29例CTD并发TEN患者,9例患者可能为药物诱发。20例无明确高危药物应用史,均为TEN样皮肤狼疮表现。这与本研究总结的病例均为药物诱发不同。可能与本研究为单中心研究,病例数偏少有关。
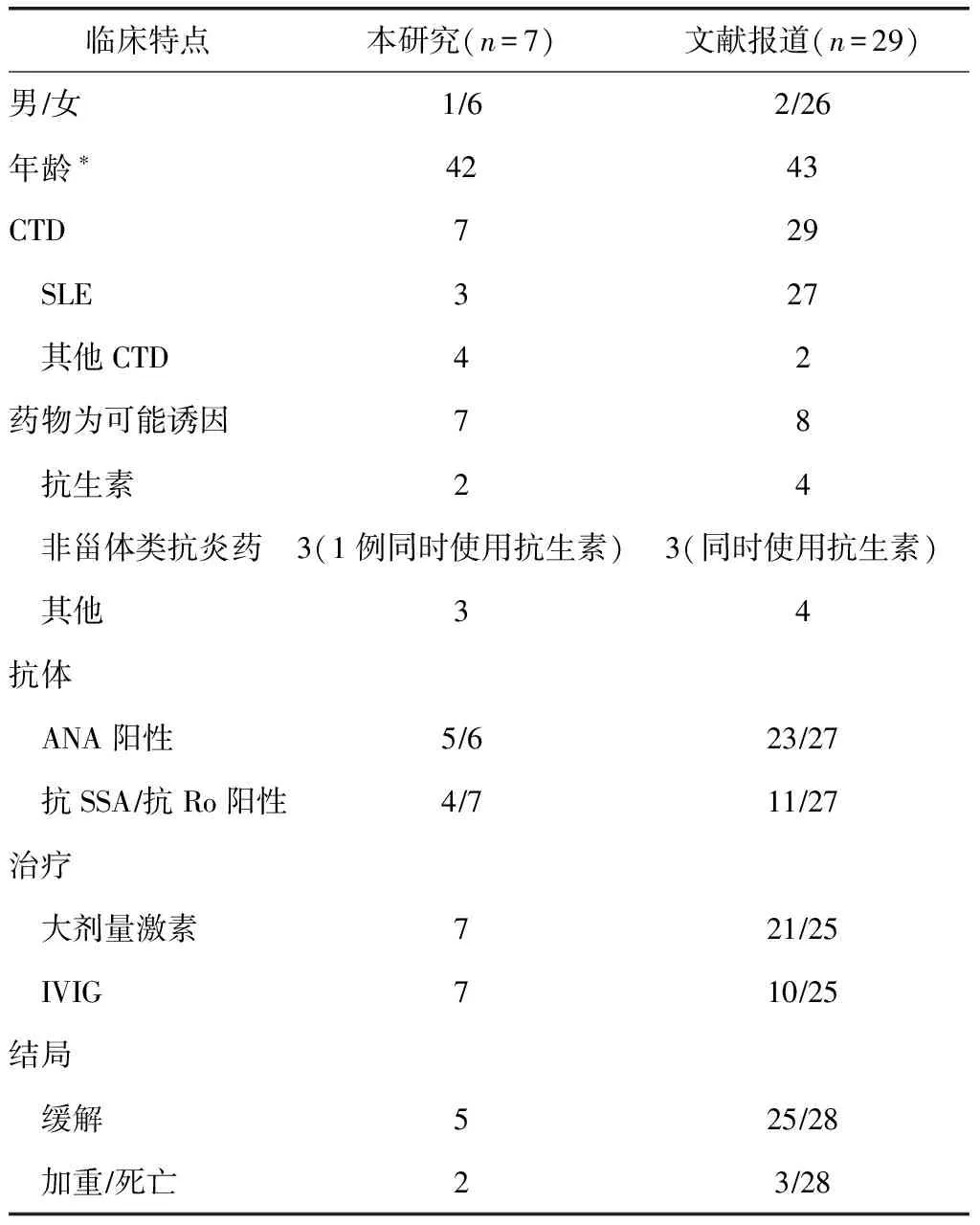
表2 本研究病例与文献报道病例特点比较
SLE:系统性红斑狼疮;ANA:抗核抗体;IVIG:静脉用人免疫球蛋白;*以中位年龄(岁)表示
TEN治疗的药物选择主要包括糖皮质激素和IVIG,IVIG证据等级稍高,建议总量为2~3 gkg;冲击或大剂量糖皮质激素证据等级偏低,争议较多,可能增加感染风险[24,26]。北京协和医院总结82例SJSTEN经验提示,早期使用激素患者可获益,激素联合IVIG优于单用激素,对TEN评分大于0的患者建议早期使用IVIG且总量超过2gkg[24]。本研究纳入的病例在大剂量激素及IVIG使用后多数皮损恢复,并发严重感染者结局差。
[1]Yildirim Cetin G,Sayar H,Ozkan F,et al.A case of toxic epidermal necrolysis-like skin lesions with systemic lupus erythematosus and review of the literature[J]. Lupus,2013,22:839-846.
[2]Bodolay E,Csiki Z,Szekanecz Z,et al.Five-year follow-up of 665 Hungarian patients with undifferentiated connective tissue disease (UCTD)[J].Clin Exp Rheumatol, 2003,21:313-320.
[3]Bastuji-Garin S,Fouchard N,Bertocchi M,et al.SCORTEN:a severity score for toxic epidermal naerolysis[J].J Invest Dermatol,2000,115:149-153.
[4]Sato Y,Murata K,Sasaki A,et al.A case of antitubercular drug-induced toxicepidermal necrosis in a systemic lupus erythematosus patient during treatment for pulmonary tuberculosis[J]. Kekkaku,2014,89:807-812.
[5]Baker MG,Cresce ND,Ameri M,et al.Systemic lupus erythematosus presenting as Stevens-Johnson syndrometoxic epidermal necrolysis[J]. J Clin Rheumatol,2014,20:167-171.
[6]Rubio-González B,Angulo-Martínez L,Vanaclocha-SebastiánF,et al.Toxic epidermal necrolysis-like lesions as a manifestation of lupus erythematosus:the clinical picture of two cases[J]. Arthritis Rheumatol,2014,66:1607.
[7]Napolitano M,Giampetruzzi AR,Didona D,et al.Toxic epidermal necrolysis-like acute cutaneous lupus erythematosus successfully treated with a single dose of etanercept:report of three cases[J]. J Am Acad Dermatol,2013,69:303-305.
[8]Ryan E,Marshman G,Astill D.Toxic epidermal necrolysis-like subacute cutaneous lupus erythematosus[J]. Australas J Dermatol,2012,53:303-306.
[9]Mounach A,Rezqi A,Nouijai A,et al.Stevens-Johnson syndrome complicating adalimumab therapy in rheumatoid arthritis disease[J]. Rheumatol Int,2013,33:1351-1353.
[10] Ziemer M,Kardaun SH,Liss Y,et al.Stevens-Johnson syndrome and toxic epidermal necrolysis in patients with lupus erythematosus:a descriptive study of 17 cases from a national registry and review of the literature[J]. Br J Dermatol,2012,166:575-600.
[11] Konda S,Fernandez AP,Berman B,et al.Toxic epidermal necrolysis in the setting of systemic lupus erythematosus[J]. Int J Dermatol,2011,50:1270-1275.
[12] Lee HY,Tey HL,Pang SM,et al.Systemic lupus erythematosus presenting as Stevens-Johnson syndrome and toxic epidermal necrolysis:a report of three cases[J]. Lupus,2011,20:647-652.
[13] Hemmige V,Jenkins E,Lee JU,et al.Toxic epidermal necrolysis (TEN) associated with herbal medication use in a patient with systemic lupus erythematosus[J]. J Hosp Med,2010,5:491-493.
[14] Torchia D,Caproni M,Massi D,et al.Paraneoplastic toxic epidermal necrolysis-like subacute cutaneous lupus erythematosus[J]. Clin Exp Dermatol,2010,35:455-456.
[15] Cisneros CG,Romiti R,Santi CG,et al.Toxic epidermal necrolysis-like cutaneous lupus erythematosus:A series of three patients[J]. Acta Derm Venereol,2010,90:175-178.
[16] Hassikou H,El Haouri M,Tabache F,et al.Leflunomide-induced toxic epidermal necrolysis in a patient with rheumatoid arthritis[J]. Joint Bone Spine,2008,75:597-599.
[17] Paradela S,Martínez-Gómez W,Fernández-Jorge B,et al.Toxic epidermal necrolysis-like acute cutaneous lupus erythematosus[J]. Lupus,2007,16:741-745.
[18] Simsek I,Cinar M,Erdem H,et al.Efficacy of plasmapheresis in the treatment of refractory toxic epidermal necrolysis-like acute cutaneous lupus erythematosus[J]. Lupus,2008,17:605-606.
[19] Ting W,Stone MS,Racila D,et al.Toxic epidermal necrolysis-like acute cutaneous lupus erythematosus and the spectrum of the acute syndrome of apoptotic pan-epidermolysis (ASAP):a case report,concept review and proposal for new classification of lupus erythematosus vesiculobullous skin lesions[J]. Lupus,2004,13:941-950.
[20] Jongen-Lavrencic M,Schneeberger PM,van der Hoeven JG.Ciprofloxacin-induced toxic epidermal necrolysis in a patient with systemic lupus erythematosus[J]. Infection,2003,31:428-429.
[21] Mandelcorn R,Shear NH.Lupus-associated toxic epidermal necrolysis:a novel manifestation of lupus?[J].J Am Acad Dermatol,2003,48:525-529.
[22] 陈金波,王宝玺,王宏伟,等.Stevens-Johnson综合征及中毒性表皮坏死松解症61例回顾性分析[J].中华皮肤科杂志,2008,41:542-545.
[23] French LE.Toxic epidermal necrolysis and Stevens Johnson syndrome:our current understanding[J].AIlergol Int,2006,55:9-16.
[24] Chen J,Wang B,Zeng Y,et al.High-dose intravenous immunoglobulins in the treatment of Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis in Chinese patients:a retrospective study of 82 cases[J].Eur J Dermatol,2010,20:743-747.
[25] Obermoser G,Sontheimer RD,Zelger B.Overview of common,rare and atypical manifestations of cutaneous lupus erythematosus and histopathological correlates[J].Lupus,2010,19:1050-1070.
[26] Schwartz RA,McDonough PH,Lee BW.Toxic epidermal necrolysis:Part Ⅱ.Prognosis,sequelae,diagnosis,differential diagnosis,prevention,and treatment[J].J Am Acad Dermatol,2013,69:187.e1-16.

