狼疮性肾炎妊娠结局及影响因素
狼疮性肾炎(LN)多见于育龄期女性,常有生育需求,但妊娠风险高。妊娠可导致肾脏和肾外疾病复发,增加子痫前期的风险,不良妊娠包括流产、早产、死胎、胎儿宫内生长迟缓(IUGR)、胎儿畸形等发生率显著增高。因此探索孕期LN复发、妊娠及新生儿并发症的危险因素非常必要,但目前研究仍很少。少数研究发现活动性LN患者孕期疾病复发及妊娠、新生儿并发症风险更高:2项研究显示孕前LN活动可预测孕期肾脏复发[1-2]。有研究发现活动性LN患者早产率高[3],活动性LN患者胎儿丢失比例高[4]。但也有研究不支持此结论[5],仍有待研究进一步证实。但仍有很多孕前获得完全缓解的LN患者复发(14%)[2],以及出现早产、胎儿丢失等并发症[4-5],有必要探索完全缓解LN患者孕期肾脏复发及妊娠、新生儿并发症的风险因素,但目前尚缺乏这样的研究。
本文针对这些问题,对完全缓解后妊娠的肾脏患者孕期肾脏复发、妊娠及新生儿并发症的发生率及影响因素进行了分析。
对象与方法
研究对象收集2010年至2016年间于南京总医院国家肾脏疾病临床医学研究中心就诊的女性患者,并符合以下所有条件者为缓解组:(1)符合1997年美国风湿病协会系统性红斑狼疮(SLE)诊断标准;(2)曾有蛋白尿、血尿等肾脏受累表现;(3)孕前无SLE活动且肾脏病完全缓解并停用妊娠期禁忌药物。排除标准:(1)非疾病本身原因行人工流产的患者;(2)不遵医嘱随访及治疗的患者。同期27例妊娠前未缓解、非计划妊娠LN患者27例为对照。两组患者孕期给予激素或激素联合妊娠期安全的免疫抑制剂治疗。
临床资料一般资料:妊娠前LN病程、LN是否缓解及缓解持续时间(月)、妊娠年龄、孕前、孕期治疗方案。孕前及孕期血压、肾脏及肾外受累症状。孕前及妊娠早、中、晚期实验室指标:尿蛋白、尿红细胞,血白蛋白、血清肌酐(SCr)、ANA、抗ds-DNA抗体、SSA、SSB、补体C3、C4、抗C1q抗体、抗心磷脂抗体、狼疮抗凝因子、抗β2糖蛋白Ⅰ抗体、血白细胞、血小板、血红蛋白,DAI评分。肾活检LN病理类型(根据ISN/RPS分类方法)[6]。
治疗方法:孕期停用吗替麦考酚酯(MMF)、环磷酰胺(CTX)、生物制剂、RAS抑制剂等;孕期间可继续使用糖皮质激素(P)、硫酸羟氯喹(HCQ)、硫唑嘌呤(Aza)、环孢素A(CsA)或他克莫司(FK506)。
妊娠并发症:妊娠期高血压、子痫前期、子痫、流产、死胎、IUGR和早产。
新生儿情况:存活情况、出生体重、评分、是否患病。
指标定义完全缓解:尿蛋白定量<0.4 g/24h,尿红细胞正常,无管型尿及白细胞尿,血清白蛋白≥35 g/L,SCr正常。
妊娠期间LN复发:满足以下条件之一:(1)若基线蛋白尿<3.5 g/24h,尿蛋白升高≥2 g/24h,若基线蛋白尿>3.5 g/24h,尿蛋白翻倍。(2)红细胞由非活动性转为活动性镜下血尿。
急性肾损伤(AKI):符合KIDGO定义的诊断标准。
早期妊娠:妊娠13周末以前;中期妊娠:妊娠14~27周;晚期妊娠:妊娠28~41周。
妊娠期高血压:妊娠期首次出现血压≥140/90 mmHg,但孕期未发展为子痫前期,且产后12周内血压恢复正常。子痫前期(preeclampsia,PE):满足以下任意一项,且不伴有血尿、细胞管型尿或肾外复发表现(皮肤红斑、关节痛等),无免疫学指标活动者:(1)对妊娠前无高血压、尿蛋白定量<0.4 g/24h患者,妊娠20周以后出现血压≥140/90 mmHg,且尿蛋白定量≥0.4 g/24h;(2)对妊娠前无高血压,但尿蛋白定量>0.4 g/24h患者,妊娠20周以后出现血压≥140/90 mmHg,且尿蛋白翻倍;(3)对妊娠前有高血压,且尿蛋白定量>0.4 g/24h患者,妊娠20周后收缩压较基础血压升高≥30 mmHg或舒张压较基础值升高≥15 mmHg,且尿蛋白翻倍。子痫:在PE基础上出现抽搐发作或伴昏迷。
早产:妊娠满28周至不满37足周间分娩者。流产:妊娠不足28周,胎儿体重不足1 000g而终止者。死胎:妊娠20周后胎儿在子宫内死亡者。新生儿死亡:婴儿在产后28d内死亡。胎儿丢失:流产、死胎及新生儿死亡的总和。
IUGR:出生体重低于同孕龄同性别胎儿平均体重的两个标准差或第10百分位数。
统计学方法采用SPSS 19.0统计软件进行数据分析,正态分布的计量资料采用平均数士标准差表示,组间比较采用卡方检验或t检验;非正态分布的资料采用中位数(四分位数间距)表示,组间比较采用Mann-Whitney检验;分类变量以率(百分比)表示,组间比较采用Person卡方检验或Fisher精确检验;应用logistic回归分析缓解组患者LN复发及妊娠、新生儿并发症的风险因素,纳入以下变量进行分析:妊娠年龄,孕前LN病程、LN缓解时间(<6个月及≥6个月,<9个月及≥9个月,<12个月及≥12个月)、LN病理类型、妊娠前尿蛋白、尿红细胞、SCr、eGFR、抗ds-DNA抗体、SSA、SSB、补体C3及C4、抗C1q抗体、DAI评分、高血压、抗心磷脂抗体、抗β2GPI抗体、狼疮抗凝因子、妊娠前、妊娠期治疗方案。P<0.05为差异有统计学意义。
结 果
一般情况127例LN患者,其中缓解组100例,妊娠104次(其中2例妊娠2次,1例妊娠3次)。对照组27例,共妊娠27次。两组基线资料详见表1、2。妊娠期间缓解组7例降压药加量,其中2例血压临界值,降压药加量后降至正常。对照组5例降压药加量,其中3例血压临界值,降压药加量后降至正常;缓解组17例激素和(或)免疫抑制剂加量,2例加量后免疫学指标稳定,未复发,15例复发。对照组24例激素和(或)免疫抑制剂加量,其中3例未复发,但21例LN复发。
LN复发缓解组:104次妊娠中,孕期15例(14.42%)LN复发(妊娠早、中、晚期分别为2例,4例和9例),无AKI发生。对照组27例孕期21例(77.78%)LN复发,2例并发AKI。对照组孕期LN复发率显著高于缓解组(表3)。
单因素分析示缓解组患者孕前LN缓解时间<12个月及抗C1q抗体阳性,孕期LN复发风险显著增加。而LN病理类型、低补体血症、Ads_DNA阳性、eGFR减低等均不是孕期LN复发的危险因素。进一步多因素分析显示LN缓解时间<12个月、抗C1q抗体阳性均为孕期LN复发的独立危险因素(表4)。
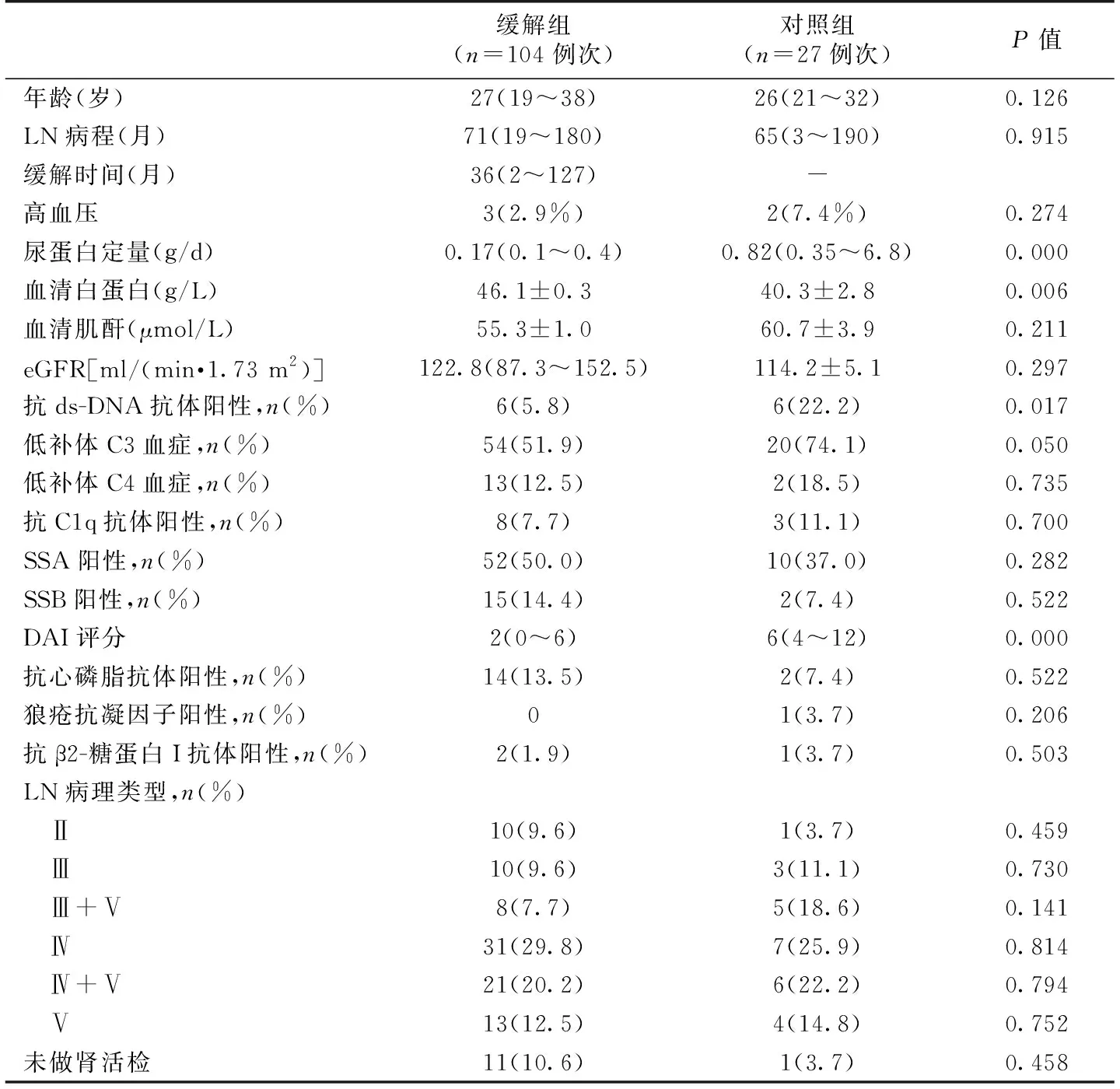
表1 两组LN患者妊娠前基线临床资料
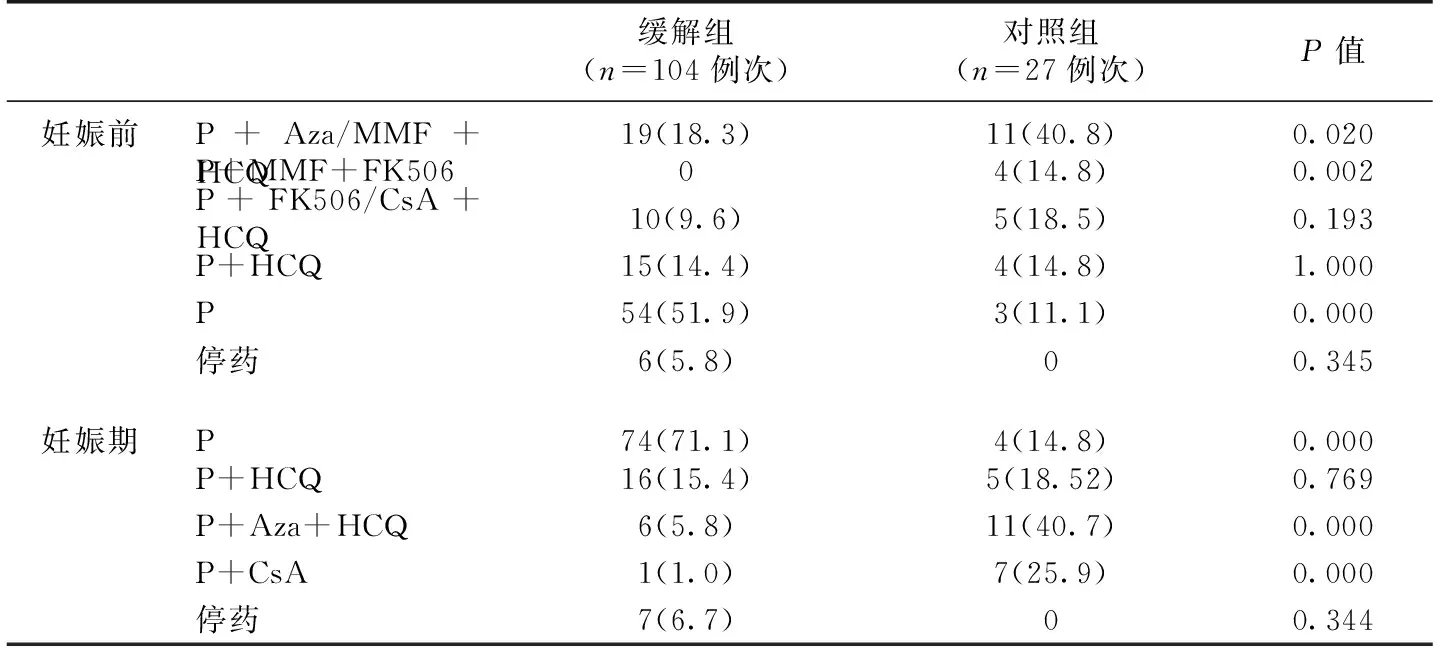
表2 狼疮性肾炎患者妊娠前及妊娠期间治疗方案[n(%)]
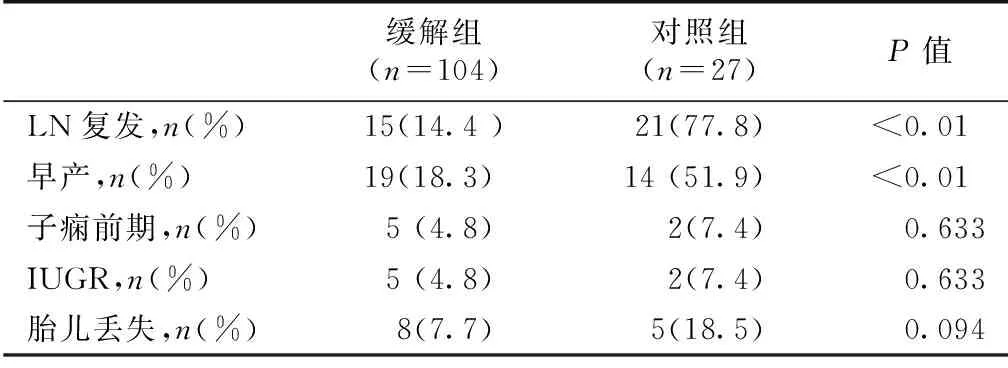
表3 缓解组与对照组的LN复发率、妊娠及胎儿并发症比较
妊娠和新生儿并发症缓解组37例(35.6%)发生妊娠并发症(早产19例,PE 5例,IUGR 5例和胎儿丢失8例:自然流产7例、因PE人工流产1例)。19例早产患者中,3例因LN复发早产,8例因胎膜早破早产,3例因PE早产,1例因前置胎盘早产,1例因胎儿宫内缺氧早产,1例因肝酶升高,胎心不稳早产,余2例原因不详。产下96个新生儿,均存活且无并发症和先天缺陷。
对照组中23例(85.2%)出现妊娠并发症(包括早产14例,IUGR 2例,PE2例,胎儿丢失5例:自然流产1例、因LN复发引产2例、死胎1例、因新生儿肺炎死亡1例)。14例早产患者中,4例因LN复发早产,4例因胎膜早破早产,2例因PE早产,1例因妊娠期肝内胆汁瘀积症早产,1例前置胎盘早产,1例因胎儿宫内窘迫早产,1例原因不详。产下23个新生儿,存活22例,无并发症及先天缺陷。对照组早产率显著高于缓解组(表3)。
针对缓解组患者,单因素Logistic回归分析示孕前LN缓解时间<6个月早产风险大,而高血压、低补体血症、抗心磷脂抗体阳性、抗ds-DNA阳性等均非早产危险因素,进一步多因素分析显示孕前LN缓解时间<6个月是早产的独立危险因素(表4)。单因素分析显示低补体C3血症、抗心磷脂抗体阳性是胎儿丢失的危险因素,而低补体C4血症、高血压等均非胎儿丢失的危险因素,进一步多因素Logistic回归分析也显示低补体C3血症、抗心磷脂抗体均为胎儿丢失的独立危险因素(表4)。单因素及多因素分析均显示孕前eGFR水平低是IUGR的危险因素(表4)。
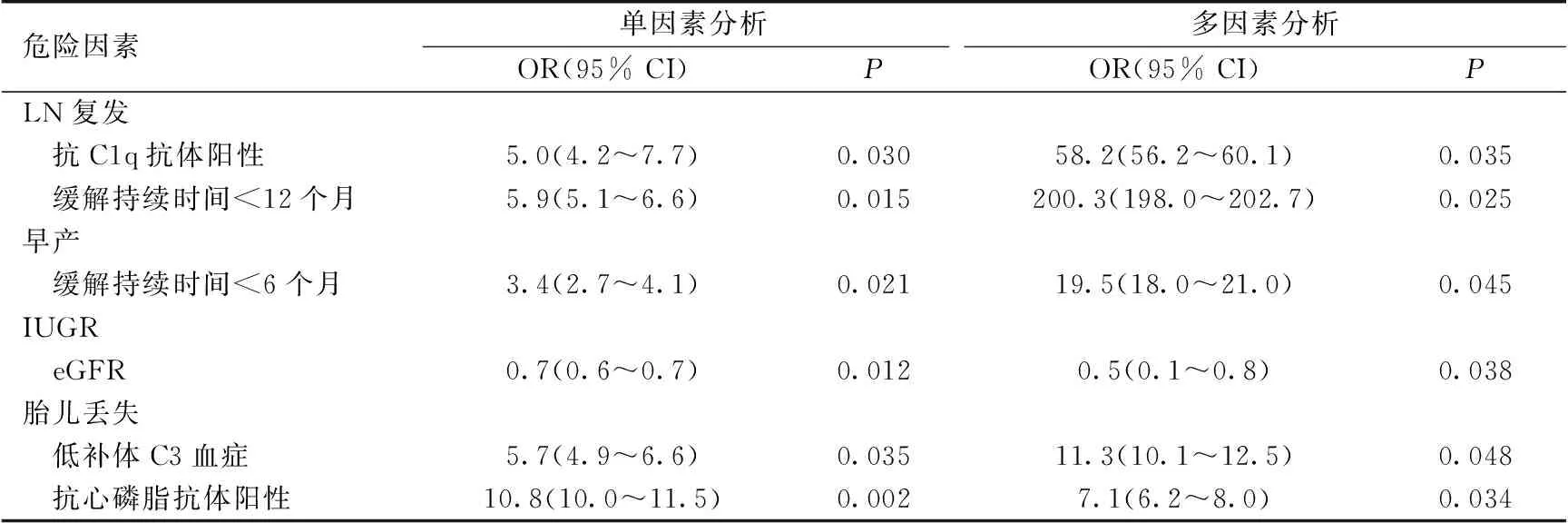
表4 缓解组患者妊娠期LN复发及妊娠、新生儿并发症预测因素
讨 论
LN患者妊娠风险高,即使完全缓解的患者仍有部分孕期LN复发及出现妊娠及新生儿并发症。本项研究对完全缓解后妊娠的LN患者孕期LN复发、妊娠及新生儿并发症的发生率进行了分析。
孕期LN复发危险因素本研究发现孕前LN完全缓解孕期LN复发率显著减低。其他研究也有类似结论[1-2]。因此建议LN患者获得完全缓解后再妊娠。但缓解组仍有14.4%的患者孕期LN复发。本研究分析了缓解组孕期LN复发的危险因素。
本研究发现孕前抗C1q抗体阳性为缓解组患者孕期LN复发的独立危险因素,既往也有研究得到同样结论[3]。因此建议LN患者孕前检测抗C1q抗体,阳性患者需密切监测LN活动情况。孕前LN完全缓解时间<12个月为孕期LN复发的独立危险因素。既往研究多建议至少获得缓解6个月再妊娠,本研究结果提示LN患者获得完全缓解满12个月后再妊娠可能LN复发风险更低。低补体C3、C4血症不是孕期LN复发的危险因素。既往研究均针对所有LN患者:2项研究与本研究结果一致[1-2];1项研究发现低补体C4血症为LN复发的独立危险因素,但低补体C3血症不是其危险因素[7];也有研究发现低补体C3、C4血症均为孕期LN复发的独立危险因素[3]。仍有待研究进一步证实。
既往研究示抗ds-DNA抗体为孕期LN复发的独立危险因素[3]。但本研究中抗ds-DNA抗体阳性不是其危险因素,也有两项研究得出与本研究一致的结论[2,7]。
本研究发现eGFR水平减低非LN复发的危险因素。既往2项研究与本研究结果一致[1,3]。也有研究显示eGFR<60 ml/(min·1.73 m2)为孕期LN复发的独立危险因素[2],但本项研究纳入人群未包含此部分LN患者。
肾脏病理分型与孕期LN复发无关,与其他研究结果一致[2,5]。这可能与近些年增殖性LN更合适的治疗改善了患者预后相关。
同时本研究发现无论缓解组及对照组,大部分LN患者孕期肾功能未发生显著下降,仍有待长期随访观察产后LN患者肾功能转归。
妊娠和新生儿并发症危险因素本研究中缓解组早产率显著低于对照组,提示孕前完全缓解可降低早产风险,这与既往研究结果一致[5]。但缓解组仍有18.3%患者早产。本研究发现孕前获得完全缓解时间<6个月是早产的独立危险因素。既往也有研究针对所有LN患者进行单因素分析,发现高血压也为早产危险因素[5],但本研究发现缓解组患者高血压与早产无关。
本研究发现缓解组胎儿丢失率较对照组低,但无显著性差异,既往有研究发现胎儿丢失与SLE活动相关[8],但也有研究发现无关[9], 1项研究将活动性LN患者与非LN患者对比,发现胎儿丢失发生率达35%[4]。本研究发现孕前抗心磷脂抗体阳性为LN患者胎儿丢失的独立危险因素,与既往研究结果一致[8]。本研究也发现低补体C3血症为LN患者胎儿丢失的独立危险因素,但低补体C4血症不是危险因素。既往也有研究发现低补体血症(C3/C4)为胎儿丢失的独立危险因素[2],但未进一步区分单独低补体C3、C4血症是否为胎儿丢失危险因素。既往研究针对所有LN患者分析发现高血压为胎儿丢失的独立危险因素[8],但本研究发现缓解组患者孕前高血压不是胎儿丢失的独立危险因素。
既往尚缺少针对LN患者IUGR危险因素的分析,本项研究发现eGFR水平越低发生IUGR可能性越大。因此孕前eGFR水平下降者,孕期需严密监测胎儿发育情况。
既往研究发现孕前LN活动、高血压、eGFR<90 ml/(min·1.73m2)、蛋白尿为PE的风险因素[3,10]。但本项研究针对缓解组患者分析发现这样因素均非危险因素。
总之,LN患者完全缓解后妊娠的结局良好,未缓解患者妊娠期狼疮复发率、妊娠及新生儿并发症的发生率均明显增高,表明LN患者妊娠前应严格评估。

