心肾综合征患者临床特点及危险因素
心脏或者肾脏其中一个器官发生急性或慢性功能障碍,可诱发另一个器官急性或慢性病变,心肾疾病共存时,称为心肾综合征(CRS)[1]。2008年Ronco等[1]完善CRS的定义,2010年急性透析质量倡议小组(acute dialysis quality initiative,ADQI)发表专家共识,并且提出CRS的分型。近年来,CRS的发病率及死亡率均有所提高,但国内外研究CRS疾病发病率及危险因素文章较少,本研究回顾性分析南京总医院国家肾脏疾病临床医学研究中心重症监护病房(ICU)CRS患者住院及随访临床资料,探讨CRS发病率、预后危险因素,以提高临床医师对CRS的认识和诊治水平。
对象和方法
研究对象选取ICU 2013年10月至2016年11月收治入院的患者,根据患者入院时临床症状体征及实验室检查指标,经过临床医师的检查评估。纳入标准:符合2008年Ronco等[1]提出的CRS诊断标准。排除标准:(1)无心脏彩超、缺失重要基线资料、无预后随访等资料不完整者。(2)因CRS重复入院患者。(3)年龄<18岁或妊娠期女性。(4)已行规律透析者。
终点事件及相关定义CRS 1型为急性CRS:急性心功能恶化(AHF-ACS)导致肾脏损伤;CRS 2型为慢性CRS:慢性的心脏功能不全(CHF-CHD)导致肾脏损伤;CRS 3型为急性肾-心综合征:急性肾损伤(AKI)导致心脏损伤;CRS 4型为慢性肾-心综合征:慢性肾脏病(CKD)导致心脏损伤;CRS 5型为继发性CRS:全身疾病导致的心脏和肾脏功能同时损伤。患者出院后门诊或电话随访6个月,根据随访结果,预后不良组定义:患者出院或者随访6个月时,因此病死亡或进入规律透析≥3个月。预后稳定组则未发生上述事件。
临床观察指标统计CRS患者入院时疾病分型、性别、年龄、住院日、心率、舒张压、收缩压,心血管疾病、糖尿病(DM)、高血压、感染等疾病史。影像学检查:心脏彩超,其中包括射血分数(EF%)、左室舒张功能减低等。实验室检查指标包括:C反应蛋白(CRP)、白细胞介素6(IL-6)、血红蛋白(Hb)、血清白蛋白(Alb)、三酰甘油(TG)、总胆固醇(TC)、N-末端脑钠肽前体(NT-ProBNP)、尿素氮(BUN)、血清肌酐(SCr)、采用CKD-EPI公式计算肾小球滤过率(eGFR)。
统计学方法使用SPSS 22.0软件进行统计分析。非正态分布计量资料用中位数(四分位数间距)表示,计数资料用百分比表示。单因素分析采用Logistic回归,以单因素分析中某些P<0.2的变量及临床上认为与预后相关的变量,进入多因素Logistic回归模型分析,采用前进LR方法进行多因素筛选。采用ROC曲线下面积评价多因素Logistic回归模型的预测价值。所有检验均为双侧检验,P<0.05为差异有统计学意义。
Logistic回归中连续变量改变为二分类变量:高NT-ProBNP定义为≥3 230 pmol/L(以中位数分组);CRS分型二分类:CRS 1~4型合并为一组,CRS 5型为另一组。高尿酸定义为男性>420 μmol/L,女性>360 μmol/L。低左心室射血分数定义为EF<40%。
结 果
一般资料回顾分析2013年10月至2016年11月入住ICU的 1 731例患者,其中诊断CRS患者为363例,占同期住院患者的21.0%。结合排除标准最终纳入本研究的CRS患者为182例(图1),女性95例、男性87例(表1)。中位年龄为48岁(33,63岁)。其中,CRS 1型11例(6.1%),CRS 2型9例(4.9%),CRS 3型19例(10.4%),CRS 4型26例(14.3%),CRS 5型117例(64.3%)(表1)。11例CRS 1型患者原发心血管疾病中,瓣膜病、肺心病、冠心病、风心病、先心病各1例,余6例为急性心功能不全。9例CRS 2型患者基础心脏病为冠心病、恶性心律失常各3例,余3例为慢性心功能不全。117例CRS 5型患者的病因中[2],DM 43例(36.7%)及系统性红斑狼疮(SLE)40例(34.2%)高居前两位,脓毒症10例(8.5%)位列第三位。
随访预后经过6个月随访(表1),进入规律透析者有96例(52.8%),死亡23例(12.6%),即预后不良者共119例(65.4%),预后稳定者为63例(34.6%)。其中CRS 1型患者预后相对较好,仅4例患者预后不良,而CRS 2~5型患者均有60%以上的患者预后不良,尤其以2型、4型最差。CRS 1~5型合并DM病史共67例,预后不良组为48例(71.6%)。 SLE所致的40例CRS患者,则有22例(55%)患者预后不良。脓毒症所致的10例CRS患者,9例(90%)预后不良。
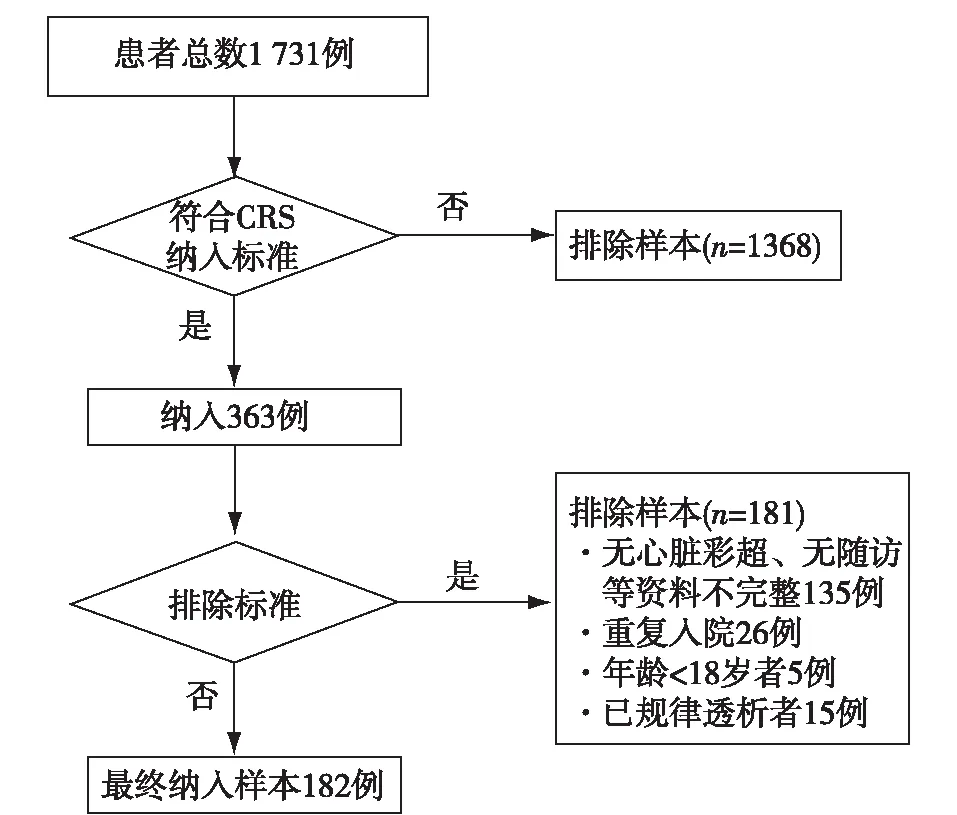
图1 心肾综合征(CRS)筛选流程
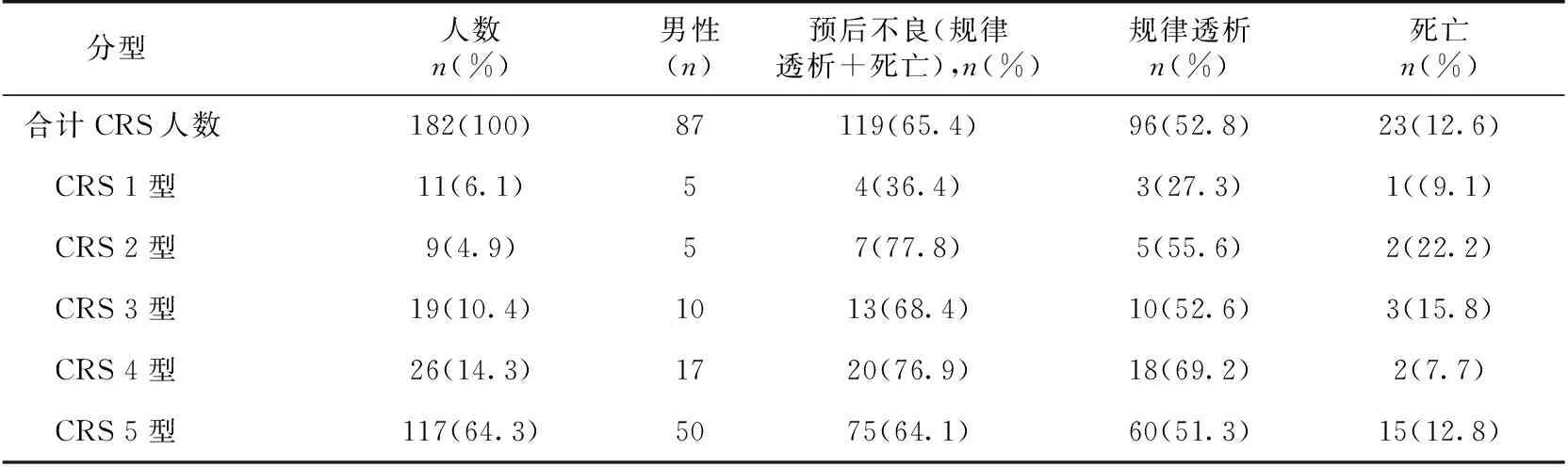
表1 182例患者心肾综合征(CRS)分型及随访预后

表2 117例CRS 5型发病因素统计[n(%)]
40例SLE患者中包括10例SLE合并血栓性微血管病,1例SLE合并脓毒症;SLE:系统性红斑狼疮;CRS:心肾综合征;HUS:溶血尿毒综合征
影响CRS患者总体预后的因素应用单因素Logistic回归发现(表3),起病时SCr水平高、eGFR下降、高NT-ProBNP组、低Hb为影响预后的危险因素(P<0.05)。而CRS分型、高尿酸血症、性别、年龄、IL-6水平、CRP、BUN、Alb、TC、TG等则对预后无明显影响。在多因素Logistic回归中(表3),纳入单因素回归中P<0.2的变量:DM病史、高血压病史、SLE病史、SCr水平、eGFR、高NT-ProBNP组、Hb及临床上可能影响CRS预后的因素二分类进入回归模型,发现合并DM病史、起病时SCr高是预后不良的独立危险因素,起病时高Hb水平是患者预后的保护因素。多因素预测模型下的ROC曲线下面积为0.766(95%CI 0.696~0.835)。
讨 论
心脏或肾脏其中一个器官发生急性或慢性功能障碍,诱发另一个器官急性或慢性病变即为CRS。急性心力衰竭与慢性心力衰竭患者发生肾功能不全的概率分别为23%、25%[3]。在老年人群中,肾功能恶化可增加心力衰竭与心梗的风险[4],并且肾功能恶化可使急性心梗患者1年内死亡率增加7倍[5]。心肾之间由于共同的危险因素和病理机制,所以往往预后不良。本研究发现,CRS患者占同期住院患者的21.0%,其中以5型最常见(64.3%)。 CRS患者年龄分布广泛,男女性别无显著差别,CRS 2~5型均预后不良,其中SLE和DM所致的CRS患者预后均较差。有学者收集ICU 50例CRS患者资料,发现CRS多为老年男性,最常见于1型和4型。其中1、4、5型预后不良,CRS 5型患者的死因多为脓毒症[6]。Mavrakanas等[7]团队报道以急性CRS(1、3型)最为常见,CRS 1、3型和4型与患者死亡率独立相关,其中1、3型预后最差。而Fabbian等[8]分析438例CRS 1~5型患者也发现该病多见于老年人,且以1型患者居多,3型患者eGFR相对最低,但遗憾未比较患者预后。综上所述,因患者来源不同,各型CRS所占比例不同。
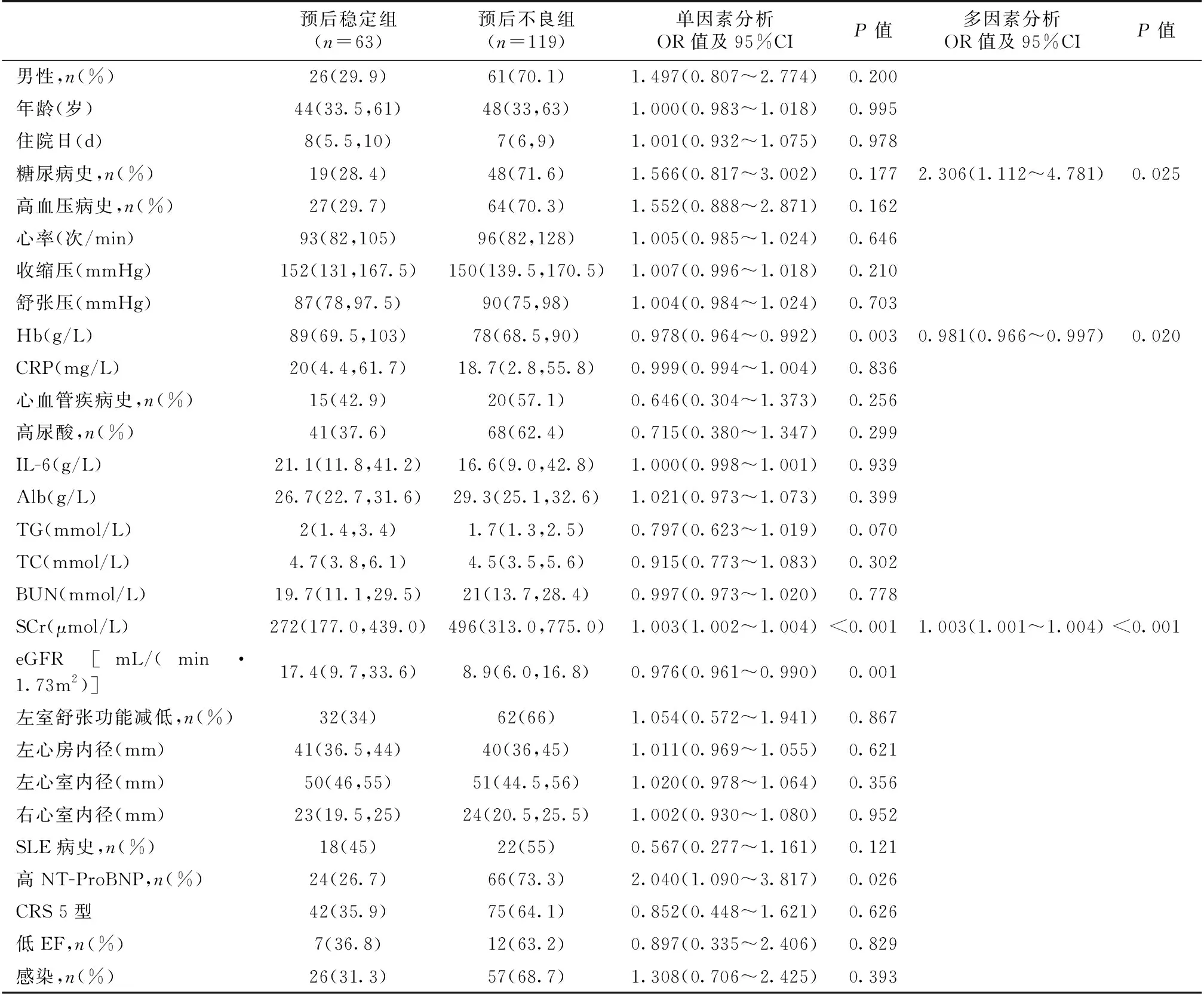
表3 各组CRS患者临床基线资料及Logistic回归分析
CRS发病机制复杂多变。血流动力学改变、肾素-血管紧张素-醛固酮系统(RAAS)及交感神经系统(SNS)激活、炎症免疫、细胞凋亡、氧化应激、贫血、酸碱失衡、矿物质与骨代谢异常等在CRS病理生理中均起到重要作用[2,9-10]。氧化应激和炎症因子可通过影响心肌细胞收缩功能和细胞外基质相互作用诱导心肌细胞损伤,使心脏功能进一步受损[11]。Virzì等[12]指出,在脓毒症所致的CRS 5型中IL-6水平明显升高,而本研究单因素Logistic回归中,CRP、IL-6等炎症因子并不是预后危险因素,未来仍需更多研究。心室壁压力增高及心室容量负荷增加、心肌受损时,NT-proBNP分泌增加。其血清浓度稳定,尤其依赖肾脏清除,所以肾功能对其影响较大。当NT-proBNP临界值为300 pg/ml时,诊断急性心力衰竭的敏感度为99%,特异度为60%[13]。有学者发现NT-proBNP界值超过4 647 pg/ml的慢性CRS患者预后较差[14]。本研究单因素Logistic回归分析发现高NT-proBNP组为危险因素,但多因素Logistic模型中并未进一步证实,考虑单因素分析造成统计学差异的主要原因可能是存在混杂因素的干扰,其次不排除本研究纳入的患者NT-proBNP水平均较高(中位数为3 230 pmol/L)及样本量不足的影响。
本研究发现CRS患者总体预后差,可能与纳入大量5型CRS患者有关,而5型患者病因又以DM、SLE患者居多。经过多因素Logistic模型发现,合并DM病史、起病时SCr水平高是CRS不良预后的危险因素。Mavrakanas等[7]指出,与病情稳定的心力衰竭患者相比,CRS患者DM患病率高、基础肾功能差[7]。DM是心力衰竭和肾衰竭的重要危险因素[8],DM患者临床心衰和亚临床左心室功能障碍发生率高[15],具体表现为1型和2型DM患者发生心力衰竭的风险是普通人群的4倍[16]和2倍[17],血糖控制不佳和肾功能受损显著增加心力衰竭风险[16]。而在DM合并心血管病患者中,发生慢性心力衰竭则是预测慢性肾脏病的重要因素[18],DM患者的全因死亡率及心血管疾病相关死亡率很大程度上与糖尿病肾病有关[19]。心、肾功能障碍与DM之间也可形成一个恶性循环导致患者病程进展。本研究同时也发现,起病时高Hb水平对患者预后具有保护意义。统计发现在153 180例患者中,伴有贫血的心力衰竭患者为37.2%,贫血可增加慢性心力衰竭患者的死亡风险[20]。
SLE可引起心包炎、Libman-Sacks心内膜炎、心肌炎、心肌梗死、冠状动脉血管病变等各种心功能障碍。本研究中SLE病史虽不是预后危险因素,但是CRS合并SLE病史的患者超过半数预后不良,也说明SLE在CRS进程中十分重要。
本研究是目前国内最大样本量CRS 5型患者的单中心临床研究,发现CRS是肾科ICU常见重症临床综合征,DM及SLE所致的CRS患者预后差,为临床医师对CRS的认识及诊治提供了参考。但本研究尚存在不足,首先为单中心回顾性分析,未能单独研究其中某一分型的预后危险因素。其次本研究样本来自肾科ICU,未对患者心电图、心肌酶谱、NYHA心功能分级等资料收集,出院随访期间未再次做心脏超声评估心功能等。所以需要更进一步前瞻性的临床研究。
小结:CRS是肾科ICU常见临床重症,其中以CRS 5型CRS最为多见,而DM、SLE是导致5型的主要病因。CRS患者总体预后均偏差,2~5型CRS、合并SLE或DM的患者预后不良,需引起临床医师重视。

